La neumonía adquirida en la comunidad se asocia al desarrollo de eventos cardiovasculares (ECV). El objetivo del estudio fue analizar los factores relativos al huésped, la gravedad y la etiología que se asocian con la aparición de estos eventos, tempranos y tardíos, y su impacto en la mortalidad.
MétodoEstudio prospectivo de cohortes multicéntrico en pacientes ingresados por neumonía. Se recogieron ECV durante el ingreso, a los 30 días (tempranos) y al año (tardíos) y la mortalidad.
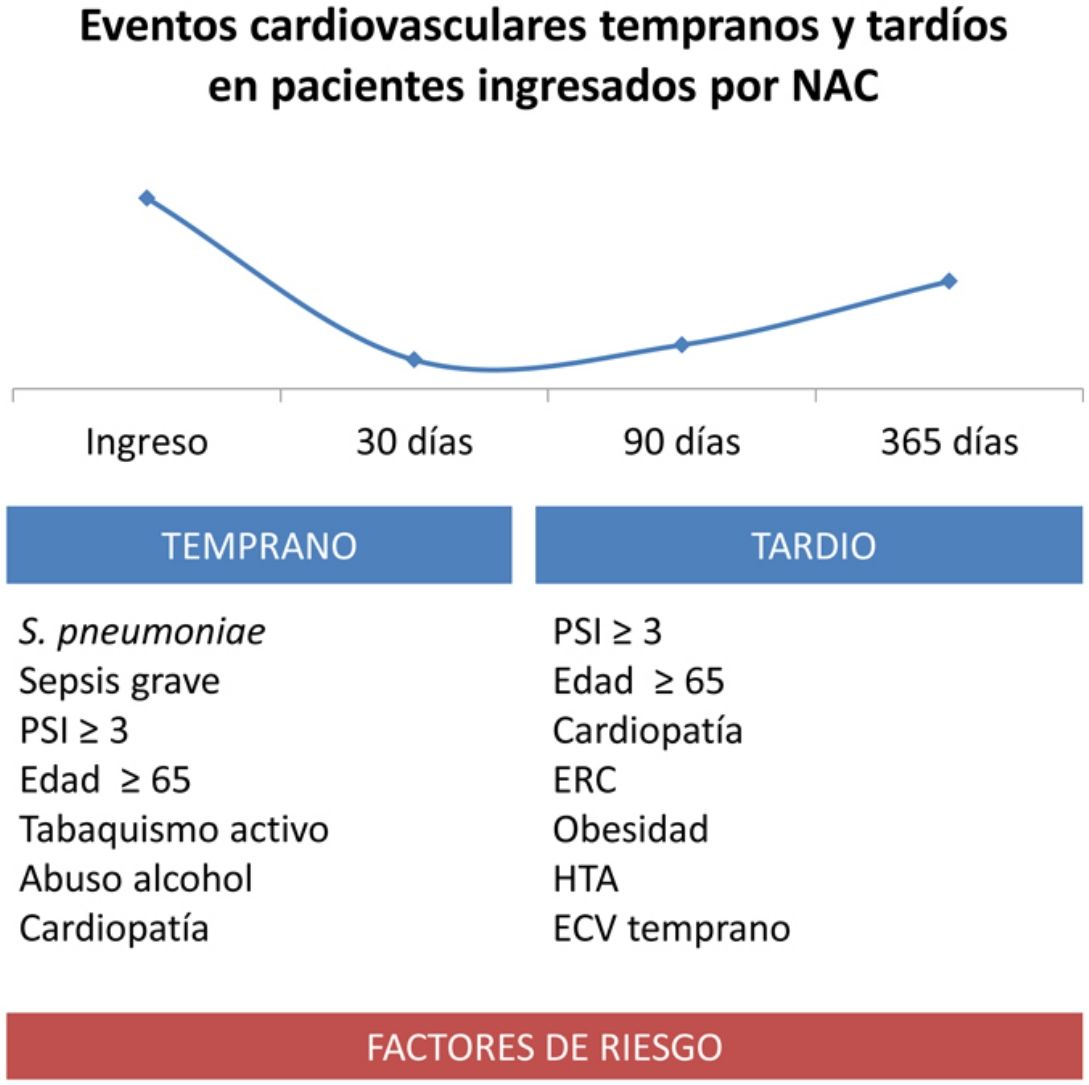
ResultadosDoscientos dos de 1.967 (10,42%) pacientes presentaron ECV tempranos y 122 (6,64%) tardíos. El 16% de la mortalidad al año se atribuyó a complicaciones cardiovasculares. Los factores del huésped relacionados con complicaciones cardiovasculares fueron: edad ≥65 años, abuso de alcohol, tabaquismo y cardiopatía crónica en los tempranos y obesidad, HTA e insuficiencia renal crónica en los tardíos. La presencia de sepsis grave y Pneumonia Severity Index (PSI) ≥3 fueron factores de riesgo independiente de eventos tempranos y, únicamente, el PSI≥3 de los tardíos. Streptococcus pneumoniae fue el microorganismo con mayor riesgo de complicaciones cardiovasculares. Desarrollar un ECV fue factor independiente de mortalidad temprana (OR 2,37) y tardía (OR 4,05).
ConclusionesLa edad, el tabaquismo, la cardiopatía, la gravedad inicial y el S. pneumoniae son factores de riesgo de presentar ECV tempranos y tardíos, lo que conlleva mayor mortalidad durante y tras el episodio agudo de neumonía. Conocer estos factores puede ser de utilidad para desarrollar estrategias activas de diagnóstico precoz de eventos y/o diseñar ensayos dirigidos a reducir las complicaciones cardiovasculares.
Community-acquired pneumonia increases the risk of cardiovascular events (CVE). The objective of this study was to analyze host, severity, and etiology factors associated with the appearance of early and late events and their impact on mortality.
MethodProspective multicenter cohort study in patients hospitalized for pneumonia. CVE and mortality rates were collected at admission, 30-day follow-up (early events), and one-year follow-up (late events).
ResultsIn total, 202 of 1,967 (10.42%) patients presented early CVE and 122 (6.64%) late events; 16% of 1-year mortality was attributed to cardiovascular disease. The host risk factors related to cardiovascular complications were: age ≥65 years, smoking, and chronic heart disease. Alcohol abuse was a risk factor for early events, whereas obesity, hypertension, and chronic renal failure were related to late events. Severe sepsis and Pneumonia Severity Index (PSI) ≥3 were independent risk factors for early events, and only PSI ≥3 for late events. Streptococcus pneumoniae was the microorganism associated with most cardiovascular complications. Developing CVE was an independent factor related to early (OR 2.37) and late mortality (OR 4.05).
ConclusionsAge, smoking, chronic heart disease, initial severity, and S. pneumoniae infection are risk factors for early and late events, complications that have been related with an increase of the mortality risk during and after the pneumonia episode. Awareness of these factors can help us make active and early diagnoses of CVE in hospitalized CAP patients and design future interventional studies to reduce cardiovascular risk.
En los últimos años se ha producido un creciente interés por la asociación entre infección y aparición de eventos cardiovasculares (ECV)1,2. La neumonía adquirida en la comunidad (NAC) es una infección de elevada incidencia y mortalidad entre el 5-15%3 que provoca complicaciones cardiovasculares. Estas complicaciones pueden aparecer durante la fase aguda del episodio y posteriormente, permaneciendo dicho riesgo aumentado durante un amplio periodo de tiempo (10 años)4,5 y siendo responsable de hasta el 30% de la mortalidad4,6. La frecuencia de ECV en la NAC varía en los diferentes estudios entre el 12 y 30%7,8, los cuales abarcan también distintos periodos de seguimiento.
La principal hipótesis postulada para explicar este nexo es que la NAC actuaría como desencadenante con la implicación de diversos mecanismos como: la respuesta inflamatoria, local y sistémica, la hipoxemia, la disfunción del endotelio vascular y la inducción de un estado protrombótico9–12. Además, se ha demostrado el daño directo sobre el miocárdico provocado por Streptococcus pneumoniae en modelos animales13. Tanto la respuesta inflamatoria prolongada en el tiempo como el daño cardiovascular pueden ser subclínicos durante el episodio agudo. De esta forma, pueden aparecer complicaciones posteriores a la propia infección como el infarto agudo de miocardio, la insuficiencia cardiaca, la arritmia y el accidente cerebrovascular, entre otros. Factores como la edad o la gravedad inicial de la neumonía parecen influir sobre el desarrollo de las complicaciones y/o mortalidad durante el periodo agudo y hasta los 30 días8. La mayoría de los estudios analizan los factores relacionados con la aparición de ECV tempranos y falta por analizar su potencial efecto a largo plazo. Nuestra hipótesis es que los distintos factores de riesgo —relacionados con las características del huésped, de la gravedad inicial del episodio y del microorganismo— tienen diferente peso en la aparición de ECV tempranos y tardíos en la población española respecto a otras.
Nuestro objetivo fue analizar si las características del huésped, la gravedad inicial de la neumonía y la etiología influyen de manera independiente en el desarrollo de ECV tempranos (hasta los 30 días) y tardíos (hasta un año), y el impacto de los ECV sobre la mortalidad.
MétodosDiseño y pacientes a estudioSe diseñó un estudio de cohortes prospectivo y multicéntrico en pacientes adultos que ingresaron por NAC en 9 hospitales españoles. Se reclutaron de manera secuencial entre junio de 2012 y junio de 2015 pacientes con clínica de infección respiratoria aguda junto a la presencia de un infiltrado de nueva aparición en la radiografía de tórax, y que firmaron el consentimiento informado. En un centro, únicamente se incluyeron pacientes con neumonía producida por S.pneumoniae. Se excluyeron pacientes inmunodeprimidos, con limitación terapéutica por patología en situación terminal y si habían estado ingresados en los 15 días previos al inicio de la clínica. El estudio fue aprobado por el Comité de Ética del centro coordinador del estudio.
Durante el episodio agudo, se recogieron datos demográficos, de comorbilidad, tratamientos previos, datos clínicos, radiológicos y analíticos. La comorbilidad se definió según estudios previos publicados14: cardiaca (enfermedad coronaria, insuficiencia cardiaca congestiva, arritmia o valvulopatía), pulmonar (asma, EPOC o fibrosis); enfermedad renal previa a la neumonía, hepatopatía crónica, neurológica (de cualquier etiología), diabetes mellitus y enfermedad neoplásica activa o tratada en el año previo. La cuantificación de la gravedad de la infección se realizó mediante la escala Pneumonia Severity Index (PSI)15, al ser una escala de mayor implantación nacional e internacional. Además, se recogió específicamente la variable insuficiencia respiratoria severa (PaO2/FiO2<250mmHg) y sepsis con disfunción de órgano (según los criterios establecidos en la Conferencia Internacional 2001 SCCM/ESICM/ACCP/ATS/SIS)16.
Los estudios microbiológicos incluyeron: antigenuria de neumococo y Legionella, hemocultivo al ingreso y serología de bacterias atípicas. En pacientes con expectoración se solicitó gram y cultivo de esputo. La toma de muestras mediante procedimientos invasivos y estudio de frotis faríngeo para virus se realizaron según indicación del clínico responsable.
Se realizó seguimiento durante el ingreso hospitalario y tras el alta a los 30 días. Posteriormente, el seguimiento se realizó mediante contacto telefónico y revisión de la historia clínica electrónica a los 90 días y al año.
Eventos cardiovascularesSe dividieron en tempranos, desde el diagnóstico hasta el control a los 30 días, y tardíos, posteriores a este control y hasta el año de seguimiento. Se establecieron como objetivo los siguientes ECV: accidente cerebrovascular (ictus y accidente isquémico transitorio), embolia pulmonar y/o trombosis venosa profunda, síndrome coronario agudo (infarto agudo de miocardio y ángor inestable), inicio de arritmia cardiaca o empeoramiento de la misma, e insuficiencia cardiaca denovo o empeoramiento de la previa. El diagnóstico de infarto se realizó mediante la detección de un aumento y/o caída en troponina T con al menos un valor por encima del percentil 99 del límite de referencia superior junto a uno de los siguientes criterios: 1) síntomas de isquemia; 2) cambios electrocardiográficos de isquemia: desarrollo de ondas Q, elevación del segmento ST superior a 2mm en dos derivaciones contiguas en V1, V2, V3 y de 1mm en el resto de las derivaciones, depresión del segmento ST o inversión de la onda T o aparición de un nuevo bloqueo de rama izquierda; 3) obtención de imagen ecográfica que evidencie miocardio no viable o alteración focal de la contractilidad miocárdica de nueva aparición.
La misma división temporal se llevó a cabo en la mortalidad, temprana (hasta los 30 días) y tardía (desde los 30 días hasta el año), diferenciando entre mortalidad por cualquier causa y secundaria a algún ECV.
Análisis estadísticoEl análisis estadístico se realizó mediante el programa estadístico SPSS (versión 20.0) y R Statistics. Las variables cualitativas se han expresado en porcentaje y se compararon mediante el test chi-cuadrado. Las variables cuantitativas se expresaron como medias o medianas y rango intercuartílico, y se compararon mediante test paramétricos y no paramétricos. Se consideró el valor de PSI como variable cuantitativa continua y como cuantitativa ordinal (grados <3, 3, 4 y 5). Se realizó estudio multivariante mediante regresión logística para predecir el desarrollo de ECV tempranos y tardíos (variables dependientes). Para el estudio de cada variable dependiente se realizaron 3 modelos: variables relacionadas con las características del huésped (modelo 1), con la gravedad del episodio de NAC (modelo 2) y con los microorganismos causales (modelo 3). También se realizaron dos regresiones logísticas para predecir la mortalidad temprana y tardía (variables dependientes) utilizando como variables independientes la edad, PSI, PaO2/FiO2<250mmHg y la aparición de ECV, en el ingreso para la mortalidad temprana, y ECV tempranos para la tardía. La significación estadística para todos los análisis se estableció para un valor de p inferior a 0,05.
ResultadosDe los 2.011 pacientes incluidos inicialmente en el estudio, 44 se excluyeron del análisis por falta de datos. De los 1.967 pacientes iniciales, se evaluaron presencialmente 1.866 a los 30 días (100 fallecimientos y una pérdida de seguimiento). Al año se evaluaron 1.710 pacientes (98 fallecimientos y 58 pérdidas de seguimiento). De los 1.967 pacientes incluidos, el 60,7% eran varones con una edad media de 66 años. La hipertensión arterial (HTA) (39,6%), seguida de la cardiopatía crónica (27,8%) y la enfermedad pulmonar crónica (24,4%), fueron las comorbilidades más frecuentes. El diagnóstico etiológico se alcanzó en 1.014 pacientes (51,6%) siendo S. pneumoniae el principal agente responsable presente en 688 pacientes (67,8%); 205 pacientes con enfermedad neumocócica invasiva (ENI). Otras etiologías fueron: mixta (11,2%), atípica (12,3%) y vírica (9,8%). El 49% de los pacientes presentaron sepsis grave al ingreso y el 24% insuficiencia respiratoria grave; 102 pacientes (10,2%) ingresaron en unidades de intensivos y 34 (1,2%) en unidades de cuidados respiratorios intermedios.
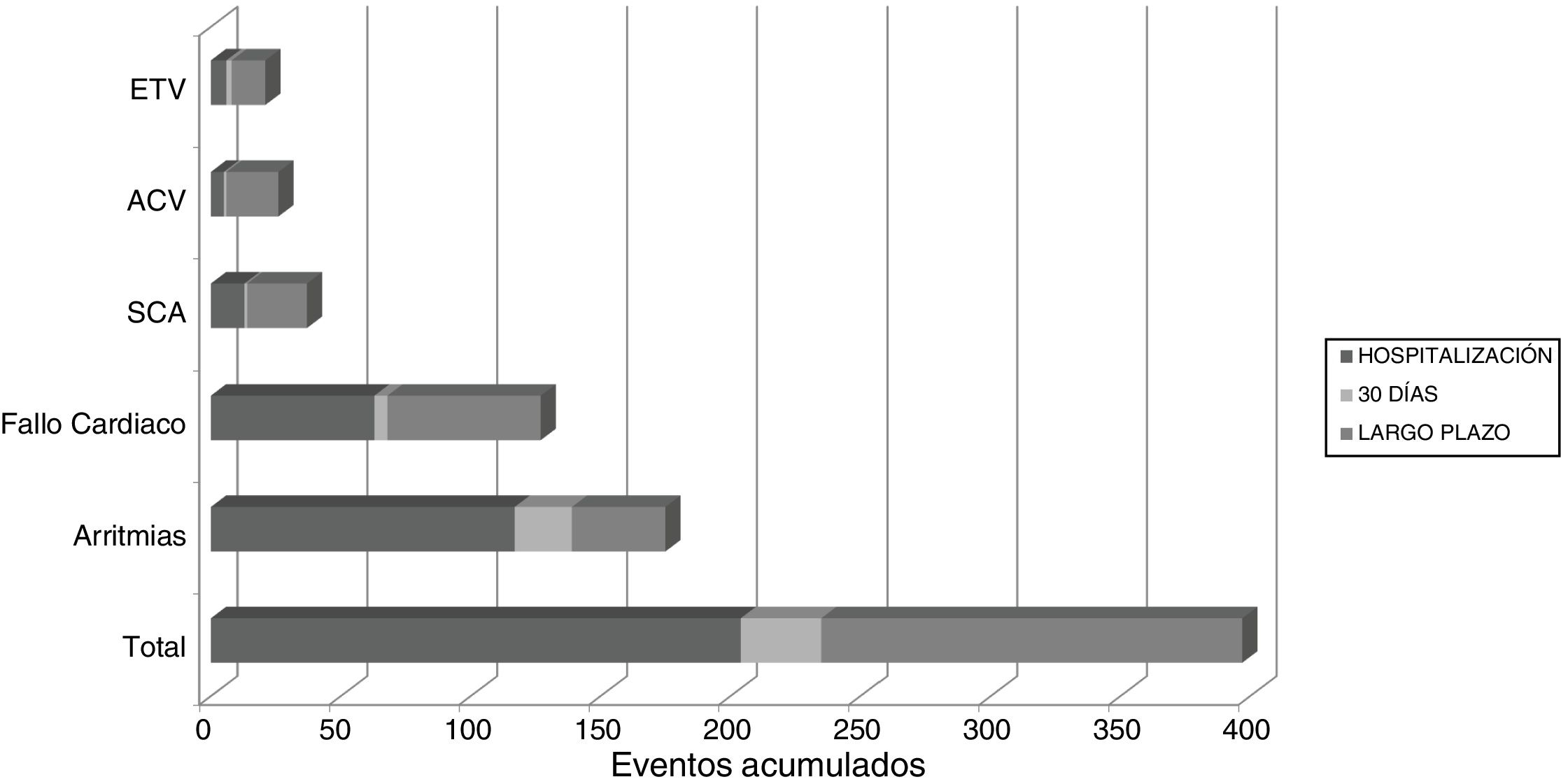
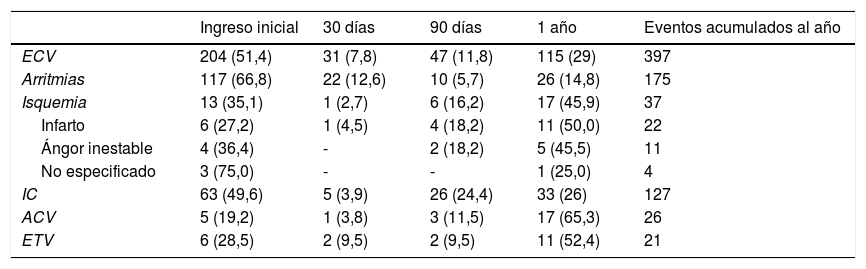
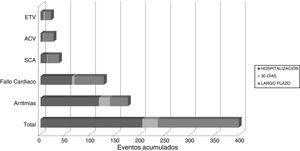
Aparición de eventos cardiovascularesEstudio univariante. Un total de 202 (10,42%) pacientes presentaron ECV tempranos y 122 (6,64%) ECV tardíos (tabla 1). El 6,8% de los pacientes con ECV tempranos también presentaron ECV tardíos. En el 20% de los pacientes con ECV se registraron 2 o más complicaciones en un mismo control durante el seguimiento. Se registraron en total 397 ECV: 235 tempranos y 163 tardíos (fig. 1). Durante todo el seguimiento 11 pacientes desarrollaron HTA de novo (0,6%) y a 7 pacientes se les diagnosticó diabetes mellitus (0,4%).
Eventos cardiovasculares intrahospitalarios, a los 30 días y a largo plazo
| Ingreso inicial | 30 días | 90 días | 1 año | Eventos acumulados al año | |
|---|---|---|---|---|---|
| ECV | 204 (51,4) | 31 (7,8) | 47 (11,8) | 115 (29) | 397 |
| Arritmias | 117 (66,8) | 22 (12,6) | 10 (5,7) | 26 (14,8) | 175 |
| Isquemia | 13 (35,1) | 1 (2,7) | 6 (16,2) | 17 (45,9) | 37 |
| Infarto | 6 (27,2) | 1 (4,5) | 4 (18,2) | 11 (50,0) | 22 |
| Ángor inestable | 4 (36,4) | - | 2 (18,2) | 5 (45,5) | 11 |
| No especificado | 3 (75,0) | - | - | 1 (25,0) | 4 |
| IC | 63 (49,6) | 5 (3,9) | 26 (24,4) | 33 (26) | 127 |
| ACV | 5 (19,2) | 1 (3,8) | 3 (11,5) | 17 (65,3) | 26 |
| ETV | 6 (28,5) | 2 (9,5) | 2 (9,5) | 11 (52,4) | 21 |
ACV: accidente cerebrovascular; ECV: eventos cardiovasculares registrados en cada periodo de seguimiento, expresados en número absoluto (porcentaje respecto del total de eventos acumulados al año de cada tipo de evento); ETV: enfermedad tromboembólica venosa; IC: insuficiencia cardiaca; Isquemia: eventos isquémicos desglosados en subtipos.
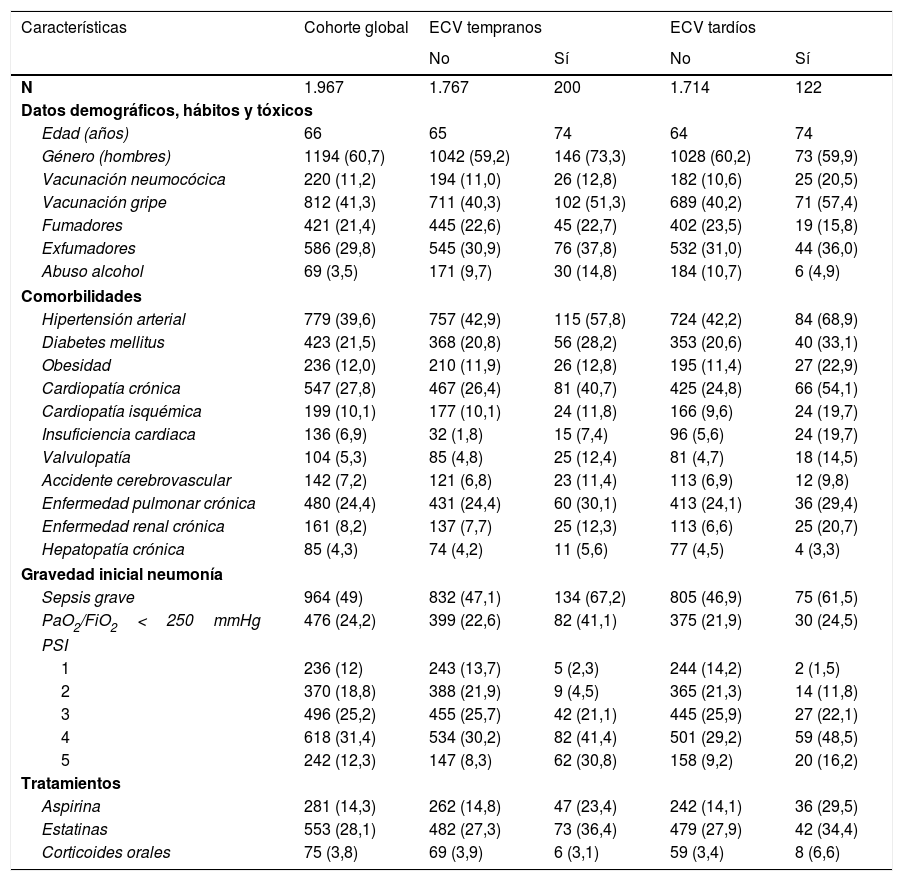
En la tabla 2 se muestran las características de los pacientes. El grupo de pacientes que desarrolló ECV fue de mayor edad y con más comorbilidades, principalmente HTA, diabetes, obesidad, accidente cerebrovascular y cardiopatía crónica, además de mayor gravedad inicial de la neumonía. El desarrollo de ECV fue mayor en las neumonías por neumococo frente a otra etiología, 12,5% vs. 7,7% (p=0,051), y hasta 17,7% en ENI vs. 9.3% no ENI (p=0,006). En relación con el periodo de aparición del evento, se presentaron 11% ECV tempranos en NAC por neumococo vs. 5,7% de otra etiología (p=0,014) y 15,5% ENI vs. 7,7% no ENI (p=0,003). No se encontraron diferencias para los eventos tardíos, 2,9% en neumococo y 4,7% otra etiología (p=0,181).
Características de la cohorte global y en función del desarrollo o no de eventos cardiovasculares tempranos y tardíos
| Características | Cohorte global | ECV tempranos | ECV tardíos | ||
|---|---|---|---|---|---|
| No | Sí | No | Sí | ||
| N | 1.967 | 1.767 | 200 | 1.714 | 122 |
| Datos demográficos, hábitos y tóxicos | |||||
| Edad (años) | 66 | 65 | 74 | 64 | 74 |
| Género (hombres) | 1194 (60,7) | 1042 (59,2) | 146 (73,3) | 1028 (60,2) | 73 (59,9) |
| Vacunación neumocócica | 220 (11,2) | 194 (11,0) | 26 (12,8) | 182 (10,6) | 25 (20,5) |
| Vacunación gripe | 812 (41,3) | 711 (40,3) | 102 (51,3) | 689 (40,2) | 71 (57,4) |
| Fumadores | 421 (21,4) | 445 (22,6) | 45 (22,7) | 402 (23,5) | 19 (15,8) |
| Exfumadores | 586 (29,8) | 545 (30,9) | 76 (37,8) | 532 (31,0) | 44 (36,0) |
| Abuso alcohol | 69 (3,5) | 171 (9,7) | 30 (14,8) | 184 (10,7) | 6 (4,9) |
| Comorbilidades | |||||
| Hipertensión arterial | 779 (39,6) | 757 (42,9) | 115 (57,8) | 724 (42,2) | 84 (68,9) |
| Diabetes mellitus | 423 (21,5) | 368 (20,8) | 56 (28,2) | 353 (20,6) | 40 (33,1) |
| Obesidad | 236 (12,0) | 210 (11,9) | 26 (12,8) | 195 (11,4) | 27 (22,9) |
| Cardiopatía crónica | 547 (27,8) | 467 (26,4) | 81 (40,7) | 425 (24,8) | 66 (54,1) |
| Cardiopatía isquémica | 199 (10,1) | 177 (10,1) | 24 (11,8) | 166 (9,6) | 24 (19,7) |
| Insuficiencia cardiaca | 136 (6,9) | 32 (1,8) | 15 (7,4) | 96 (5,6) | 24 (19,7) |
| Valvulopatía | 104 (5,3) | 85 (4,8) | 25 (12,4) | 81 (4,7) | 18 (14,5) |
| Accidente cerebrovascular | 142 (7,2) | 121 (6,8) | 23 (11,4) | 113 (6,9) | 12 (9,8) |
| Enfermedad pulmonar crónica | 480 (24,4) | 431 (24,4) | 60 (30,1) | 413 (24,1) | 36 (29,4) |
| Enfermedad renal crónica | 161 (8,2) | 137 (7,7) | 25 (12,3) | 113 (6,6) | 25 (20,7) |
| Hepatopatía crónica | 85 (4,3) | 74 (4,2) | 11 (5,6) | 77 (4,5) | 4 (3,3) |
| Gravedad inicial neumonía | |||||
| Sepsis grave | 964 (49) | 832 (47,1) | 134 (67,2) | 805 (46,9) | 75 (61,5) |
| PaO2/FiO2<250mmHg | 476 (24,2) | 399 (22,6) | 82 (41,1) | 375 (21,9) | 30 (24,5) |
| PSI | |||||
| 1 | 236 (12) | 243 (13,7) | 5 (2,3) | 244 (14,2) | 2 (1,5) |
| 2 | 370 (18,8) | 388 (21,9) | 9 (4,5) | 365 (21,3) | 14 (11,8) |
| 3 | 496 (25,2) | 455 (25,7) | 42 (21,1) | 445 (25,9) | 27 (22,1) |
| 4 | 618 (31,4) | 534 (30,2) | 82 (41,4) | 501 (29,2) | 59 (48,5) |
| 5 | 242 (12,3) | 147 (8,3) | 62 (30,8) | 158 (9,2) | 20 (16,2) |
| Tratamientos | |||||
| Aspirina | 281 (14,3) | 262 (14,8) | 47 (23,4) | 242 (14,1) | 36 (29,5) |
| Estatinas | 553 (28,1) | 482 (27,3) | 73 (36,4) | 479 (27,9) | 42 (34,4) |
| Corticoides orales | 75 (3,8) | 69 (3,9) | 6 (3,1) | 59 (3,4) | 8 (6,6) |
ECV: eventos cardiovasculares; N: número; PSI: Pneumonia Severity Index.
Datos presentados como media, mediana (rango IQ) o número (%).
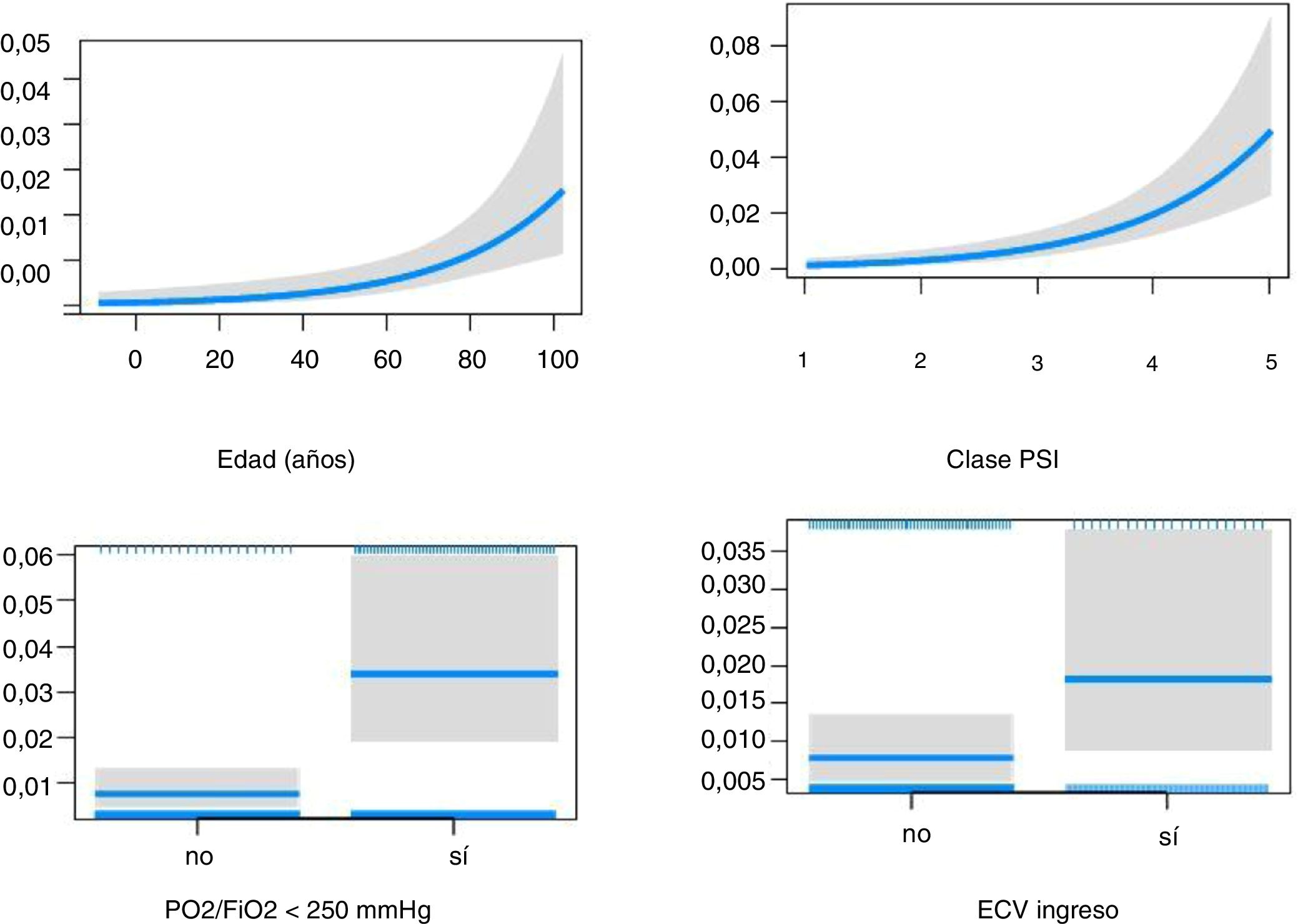
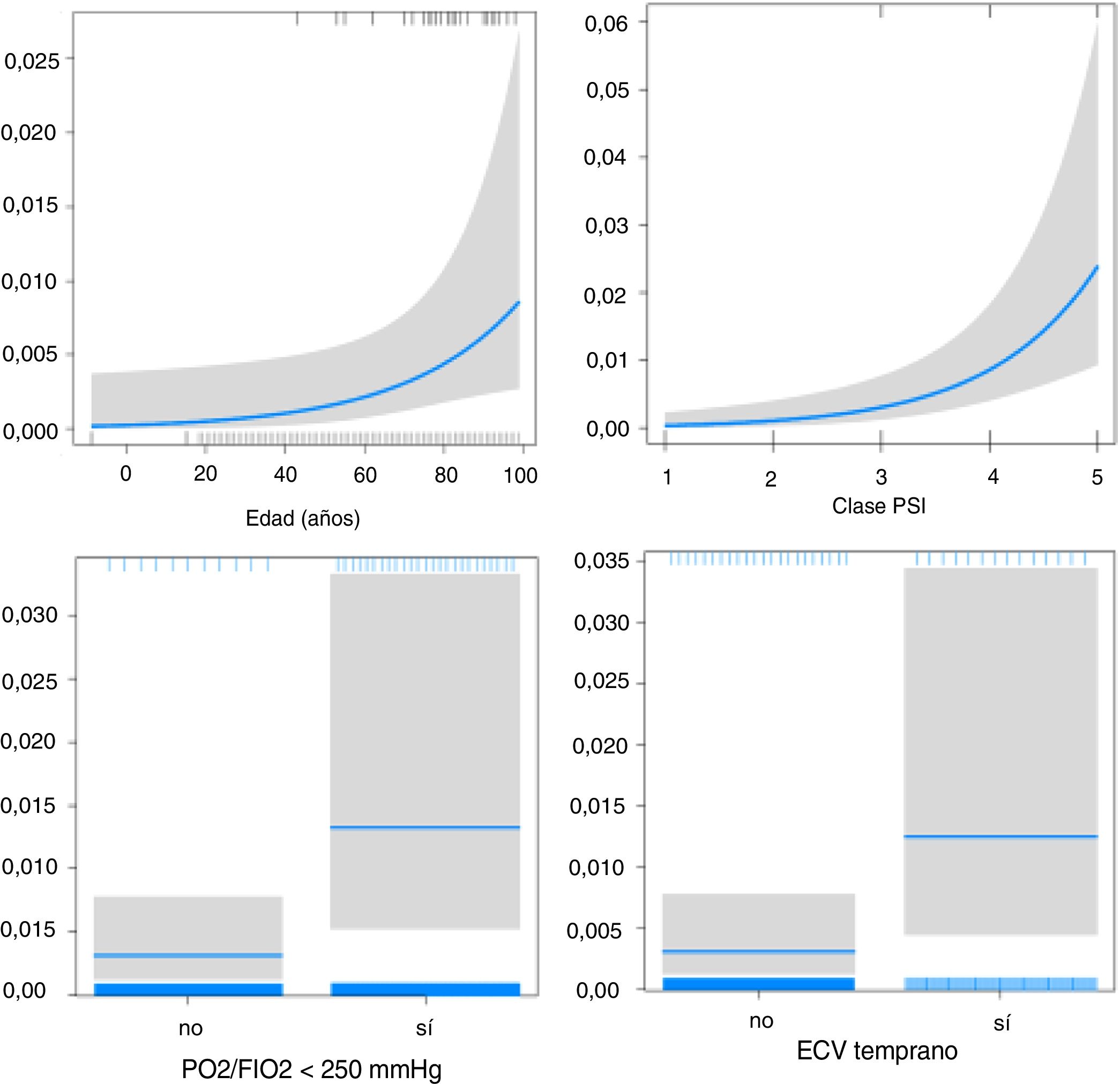
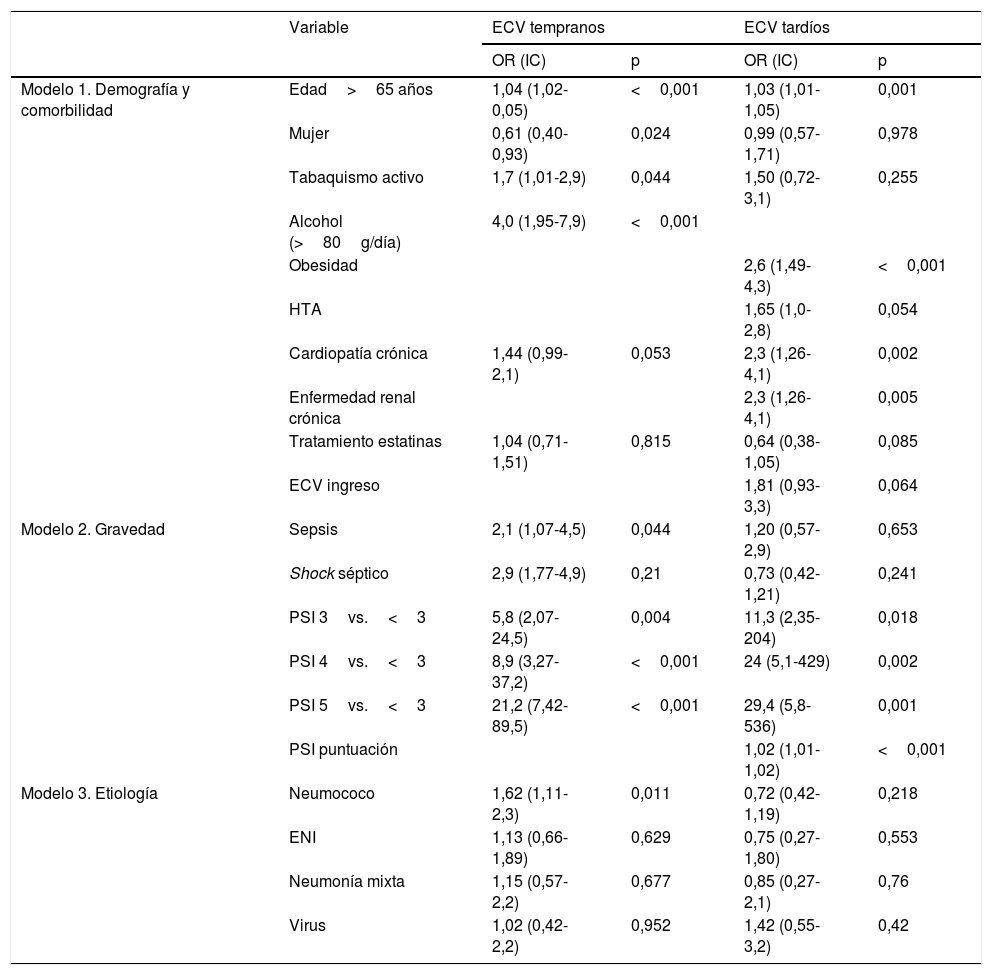
Estudio multivariante (tabla 3). Los factores independientes asociados con eventos tempranos fueron: edad mayor de 65 años, tabaquismo activo, abuso de alcohol, antecedente de cardiopatía, sepsis grave al inicio, PSI≥3 y S. pneumoniae. El sexo femenino mostró efecto protector. Los factores asociados con eventos tardíos fueron la edad mayor de 65 años, obesidad, HTA, antecedente de cardiopatía, enfermedad renal crónica y PSI≥3. Presentar un evento temprano mostró una tendencia de mayor riesgo de ECV tardíos. Ninguna etiología mostró efecto independiente sobre los ECV tardíos.
Modelos multivariados para las variables seleccionadas y eventos cardiovasculares tempranos y tardíos
| Variable | ECV tempranos | ECV tardíos | |||
|---|---|---|---|---|---|
| OR (IC) | p | OR (IC) | p | ||
| Modelo 1. Demografía y comorbilidad | Edad>65 años | 1,04 (1,02-0,05) | <0,001 | 1,03 (1,01-1,05) | 0,001 |
| Mujer | 0,61 (0,40-0,93) | 0,024 | 0,99 (0,57-1,71) | 0,978 | |
| Tabaquismo activo | 1,7 (1,01-2,9) | 0,044 | 1,50 (0,72-3,1) | 0,255 | |
| Alcohol (>80g/día) | 4,0 (1,95-7,9) | <0,001 | |||
| Obesidad | 2,6 (1,49-4,3) | <0,001 | |||
| HTA | 1,65 (1,0-2,8) | 0,054 | |||
| Cardiopatía crónica | 1,44 (0,99-2,1) | 0,053 | 2,3 (1,26-4,1) | 0,002 | |
| Enfermedad renal crónica | 2,3 (1,26-4,1) | 0,005 | |||
| Tratamiento estatinas | 1,04 (0,71-1,51) | 0,815 | 0,64 (0,38-1,05) | 0,085 | |
| ECV ingreso | 1,81 (0,93-3,3) | 0,064 | |||
| Modelo 2. Gravedad | Sepsis | 2,1 (1,07-4,5) | 0,044 | 1,20 (0,57-2,9) | 0,653 |
| Shock séptico | 2,9 (1,77-4,9) | 0,21 | 0,73 (0,42-1,21) | 0,241 | |
| PSI 3vs.<3 | 5,8 (2,07-24,5) | 0,004 | 11,3 (2,35-204) | 0,018 | |
| PSI 4vs.<3 | 8,9 (3,27-37,2) | <0,001 | 24 (5,1-429) | 0,002 | |
| PSI 5vs.<3 | 21,2 (7,42-89,5) | <0,001 | 29,4 (5,8-536) | 0,001 | |
| PSI puntuación | 1,02 (1,01-1,02) | <0,001 | |||
| Modelo 3. Etiología | Neumococo | 1,62 (1,11-2,3) | 0,011 | 0,72 (0,42-1,19) | 0,218 |
| ENI | 1,13 (0,66-1,89) | 0,629 | 0,75 (0,27-1,80) | 0,553 | |
| Neumonía mixta | 1,15 (0,57-2,2) | 0,677 | 0,85 (0,27-2,1) | 0,76 | |
| Virus | 1,02 (0,42-2,2) | 0,952 | 1,42 (0,55-3,2) | 0,42 | |
ACV: accidente cerebrovascular; ECV: eventos cardiovasculares; ENI: enfermedad neumocócica invasiva; HTA: hipertensión arterial; IC: intervalo de confianza; NAC: neumonía adquirida en la comunidad; OR: odds ratio; PSI: Pneumonia Severity Index.
Variables independientes incluidas. Modelo 1: edad>65 años, sexo femenino, tabaquismo activo, exfumador, consumo de alcohol (>80g/día), HTA sistémica, obesidad, diabetes, cardiopatía crónica, ACV, enfermedad renal crónica, tratamiento aspirina, tratamiento estatinas, ECV en el ingreso por NAC. Modelo 2: sepsis, shock séptico, PaO2/FiO2<250mmHg, PSI analizada como variable cuantitativa ordinal (grados 3, 4 y 5 frente a <3) y además como variable cuantitativa continua (puntuación) en el modelo de ECV tardíos. Modelo 3: neumococo, ENI, etiología vírica y etiología mixta.
Durante el estudio fallecieron 198 pacientes: 89 durante el ingreso, 11 hasta los 30 días y 98 más hasta el año. En 32 de los 198 fallecidos la muerte fue atribuible a ECV, el 30% en el ingreso inicial y el 70% a largo plazo. La insuficiencia cardiaca descompensada fue responsable del 50% de la mortalidad secundaria a ECV (16 pacientes), seguida de ictus isquémico 16% (5 pacientes), arritmias cardiacas 16% (5 pacientes), síndrome coronario agudo 12% (4 pacientes) y enfermedad tromboembólica venosa 6% (2 pacientes).
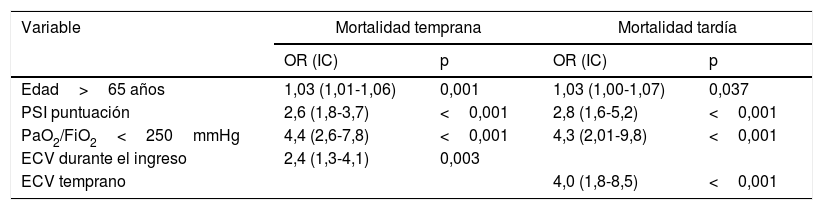
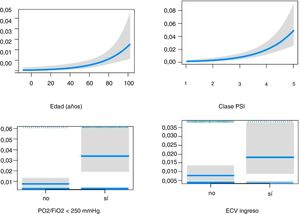
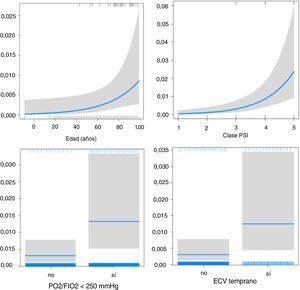
El efecto de los ECV sobre la mortalidad temprana (fig. 2) y tardía (fig. 3) ajustado por edad, PaO2/FiO2<250mmHg y puntuación del PSI se muestra en la tabla 4.
Modelos de las variables seleccionadas y mortalidad temprana y tardía
| Variable | Mortalidad temprana | Mortalidad tardía | ||
|---|---|---|---|---|
| OR (IC) | p | OR (IC) | p | |
| Edad>65 años | 1,03 (1,01-1,06) | 0,001 | 1,03 (1,00-1,07) | 0,037 |
| PSI puntuación | 2,6 (1,8-3,7) | <0,001 | 2,8 (1,6-5,2) | <0,001 |
| PaO2/FiO2<250mmHg | 4,4 (2,6-7,8) | <0,001 | 4,3 (2,01-9,8) | <0,001 |
| ECV durante el ingreso | 2,4 (1,3-4,1) | 0,003 | ||
| ECV temprano | 4,0 (1,8-8,5) | <0,001 | ||
ECV: eventos cardiovasculares; IC: intervalo de confianza; OR: odds ratio; PSI: Pneumonia Severity Index.
Variables independientes: edad mayor de 65 años, PSI puntuación, PaO2/FiO2<250mmHg, ECV durante el ingreso inicial para mortalidad temprana y ECV tempranos para la mortalidad tardía.
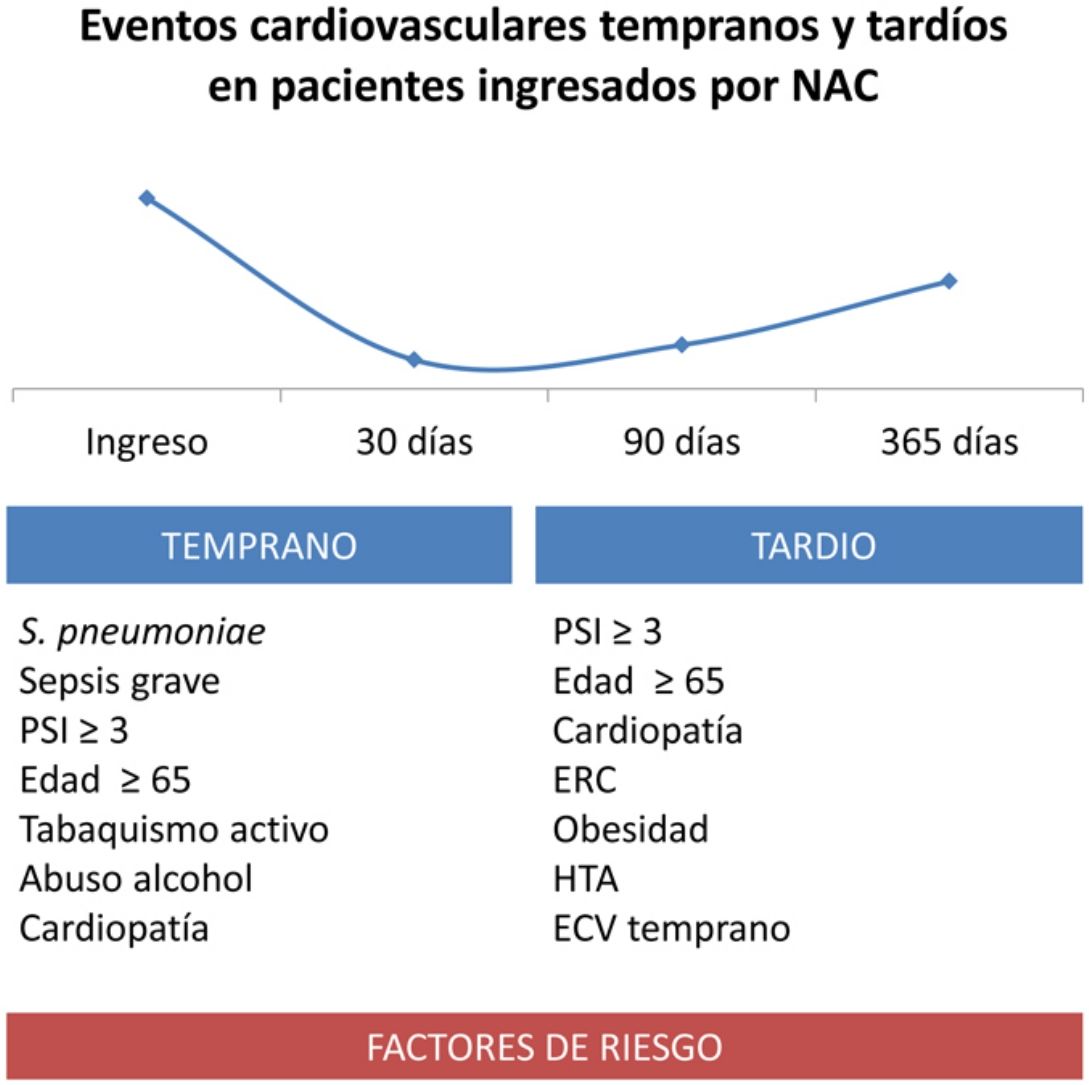
Los principales hallazgos a destacar del estudio fueron: 1) la aparición de ECV tempranos fue del 10,4% y tardíos del 6,6%; 2) los factores independientes asociados con eventos tempranos fueron edad mayor de 65 años, tabaquismo activo, abuso de alcohol, antecedente de cardiopatía, sepsis grave al inicio, PSI≥3 y S. pneumoniae. El género femenino se asoció con menor riesgo; 3) los factores asociados con eventos tardíos fueron la edad mayor de 65 años, obesidad, HTA, antecedente de cardiopatía, enfermedad renal crónica, PSI≥3 y presentar un ECV durante el ingreso por neumonía; 4) el desarrollo de ECV temprano tuvo una repercusión negativa en la supervivencia a los 30 días y hasta el año tras la neumonía.
En nuestro estudio hemos observado que el desarrollo de ECV asociados a la NAC es elevado. En algunos pacientes con complicaciones tempranas aparecieron también tardías (6,8%), y con frecuencia no se produjo una única complicación por episodio (20%). Las complicaciones cardiacas (88% del total), sobre todo las arritmias y la insuficiencia cardiaca, a corto y a largo plazo, predominaron sobre los eventos vasculares no cardiológicos, como accidentes cerebrovasculares y/o enfermedad tromboembólica venosa. Estos hallazgos son similares a los obtenidos por Corrales-Medina et al.6, aunque con menor cardiopatía isquémica (0,6%) respecto a la cohorte de Violi et al. (7,5%)8 en la que se realizó una búsqueda activa de la isquemia silente.
Estudios preliminares en nuestro grupo muestran que niveles elevados de biomarcadores cardiacos al diagnóstico de NAC, reflejo del estrés ventricular, daño miocárdico y fallo cardiaco17, se correlacionan con el desarrollo de ECV a corto y a largo plazo18. En este estudio hemos encontrado factores del huésped, de la gravedad inicial de la neumonía y del microorganismo causal, que influyen de manera independiente en la aparición de ECV. La edad avanzada, el abuso de alcohol y tabaquismo, factores de riesgo de enfermedad cardiovascular ampliamente reconocidos, durante la fase aguda de la NAC pueden aumentar hasta 4 veces el riesgo de presentar de forma aguda un ECV. La cardiopatía crónica fue, como era de esperar, un factor de riesgo independiente para el desarrollo de ECV, no así la HTA y la obesidad, que solo mostraron efecto independiente en los ECV tardíos al igual que sucede con la enfermedad renal crónica. El tratamiento previo con estatinas que, por su efecto inmunomodulador además de hipolipemiante, se había relacionado con menor mortalidad en la NAC19,20, no alcanzó un efecto protector sobre la aparición de ECV.
Estos resultados muestran el potencial impacto deletéreo de la NAC sobre la comorbilidad del paciente, durante el episodio agudo y tras este. En pacientes que ya presentan factores de riesgo cardiovascular, es posible que un incremento sobre el daño endotelial y desestabilización de la placa de ateroma ya existente, la persistencia de inflamación sistémica21 y la hipoxemia conduzcan a la progresión de la enfermedad concomitante22,23. Aunque nuestros hallazgos confirman que la comorbilidad aumenta el riesgo de ECV, es importante destacar que el 60% de los pacientes que desarrollaron ECV tempranos y el 45% tardíos, no tenían antecedentes conocidos de cardiopatía. Es posible que estos pacientes ya presentaran enfermedad subclínica y la NAC fuera crucial en el deterioro y agravamiento de la misma23, motivo por el que algunos autores la consideran per se un factor de riesgo cardiovascular6,24.
La gravedad en la presentación de la NAC también se asocia a mayor riesgo de ECV, con una odds ratio (OR) que va en aumento progresivo con la puntuación del PSI6. Durante la sepsis, que ocurre en el 40% de los pacientes hospitalizados25 y en la NAC grave, hay una mayor producción de citocinas inflamatorias y daño10,11,26,27 de duración desconocida. La persistencia de un cierto grado de inflamación y/o estado protrombótico observada tras el alta21,28 podría influir en el desarrollo de ECV tardíos. En nuestro estudio, el efecto de la gravedad medida por PSI ha tenido mayor OR que la sepsis grave al ingreso para los ECV tardíos. Esto puede explicarse porque el PSI cuantifica, además de la gravedad, la edad y variables de comorbilidad del paciente —insuficiencia cardiaca y enfermedad renal crónica— que también incrementan la probabilidad de desarrollar ECV a largo plazo.
S. pneumoniae fue el agente etiológico más frecuente en la cohorte (66%), y hasta el 75% en el subgrupo con ECV. En los 688 pacientes con NAC neumocócica la incidencia de ECV fue del 12,5%, prácticamente el doble respecto a otras etiologías, siendo todavía mayor (17,7%) en pacientes con ENI. El estudio multivariado mostró que este microorganismo tiene un efecto independiente cuando se compara con otras etiologías. De hecho, en modelos animales se ha demostrado el daño directo de S pneumoniae sobre el miocardio, con producción de necrosis y de fibrosis posterior13, así como la capacidad de replicarse en el interior de macrófagos generando un reservorio29, que si no se erradica puede contribuir a mantener un estado proinflamatorio y protrombótico, favoreciendo los ECV a largo plazo30.
La mortalidad total durante el seguimiento de la cohorte se aproximó al 10% (5% a los 30 días), lo que es explicado por el perfil de pacientes incluidos, con un 10,2% de pacientes con ingreso inicial en UCI, exclusión de inmunodeprimidos y de aquellos con limitación de esfuerzo terapéutico o evento terminal. En contraste, la mortalidad total en el subgrupo de pacientes con ECV fue del 22%. Este subgrupo presentó el doble de mortalidad temprana y casi 4 veces más mortalidad tardía respecto a aquellos pacientes que no desarrollaron ECV, tras ajustar por edad y gravedad. Hasta el 16% de la mortalidad anual fue secundaria a algún ECV, produciéndose la mayoría entre el primer mes hasta el año (11%), lo que corrobora su impacto en la mortalidad tras el alta6,26,31.
Como limitaciones encontramos la posible infraestimación de ECV posteriores al día 30; cuando no se realizan controles presenciales. No obstante, se realizó una doble búsqueda telefónica y de seguimiento de la historia clínica electrónica (tanto hospitalaria como de atención primaria). Debido a la ausencia de estudio sistemático de virus, la posible asociación de ECV con neumonía vírica, etiología relacionada con riesgo cardiovascular y daño miocárdico32,33, no pudo ser demostrada.
ConclusionesNuestro estudio muestra que la aparición de complicaciones cardiovasculares es alta en población con NAC hospitalizada, siendo más frecuente en los primeros 30 días. Además de accidentes vasculares isquémicos, es destacable el aumento de arritmias y de insuficiencia cardiaca, principal causa de muerte secundaria a ECV en nuestro estudio. Conocer los factores asociados al desarrollo de complicaciones cardiovasculares, relativos al huésped (edad, tabaquismo y cardiopatía crónica), a la gravedad inicial de la neumonía y al microorganismo causal (S. pneumoniae), pueden ser útiles para realizar búsqueda activa y diagnóstico precoz de las mismas. Por último, establecer estrategias de prevención cardiovascular durante y después del episodio de neumonía, y el diseño de futuros estudios de intervención con tratamientos para reducir ECV, es crucial para disminuir la morbimortalidad asociada a la NAC.
FinanciaciónEl presente trabajo ha sido financiado por el Instituto de Salud Carlos III a través del Proyecto PI13/00583 (Co-funded by European Regional Development Fund/European Social Fund. «Investing in your future») [PI13/00583] y por la Sociedad Española de Neumología y Cirugía Torácica [PII de infecciones respiratoria 166/2013].
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores quieren agradecer al grupo NEUMONAC, Luz Mimbiela, Alexandra Gimeno, Alba Piró y al estadístico Antonio José Cañada su apoyo y dedicación en el proyecto.
Pedro Pablo España, Ane Uranga Echeverria (Hospital de Galdakao, Galdakao); Luis Borderías, Elena Briz Muñoz (Hospital San Jorge, Huesca); Olga Rajas (Hospital La Princesa, Madrid); Jordi Almirall, Mari Carmen de la Torre Terron, Ramon Boixeda Viu (Hospital de Mataró, Mataró); Rafael Zalacaín (Hospital de Cruces, Bilbao); Montserrat Vendrell, Montserrat Motjé (Hospital Josep Trueta, Girona); Salvador Bello (Hospital Miguel Servet, Zaragoza); Isabel Mir, Antonio Payeras Cifre (Hospital Son Llàtzer, Palma de Mallorca); Concepción Morales (Hospital Virgen de las Nieves, Granada); Luis Molinos (Hospital Universitario Central de Asturias, Oviedo); Ricard Ferrer (Hospital Mutua Terrasa, Terrasa); M. Luisa Briones (Hospital Clínico Universitario, Valencia); Rosa Malo (Hospital Puerta de Hierro, Majadahonda) Raúl Méndez, Rosario Menéndez, Irene Aldás (Hospital La Fe), Antoni Torres, Rosanel Amaro (Hospital Clínic, Barcelona).