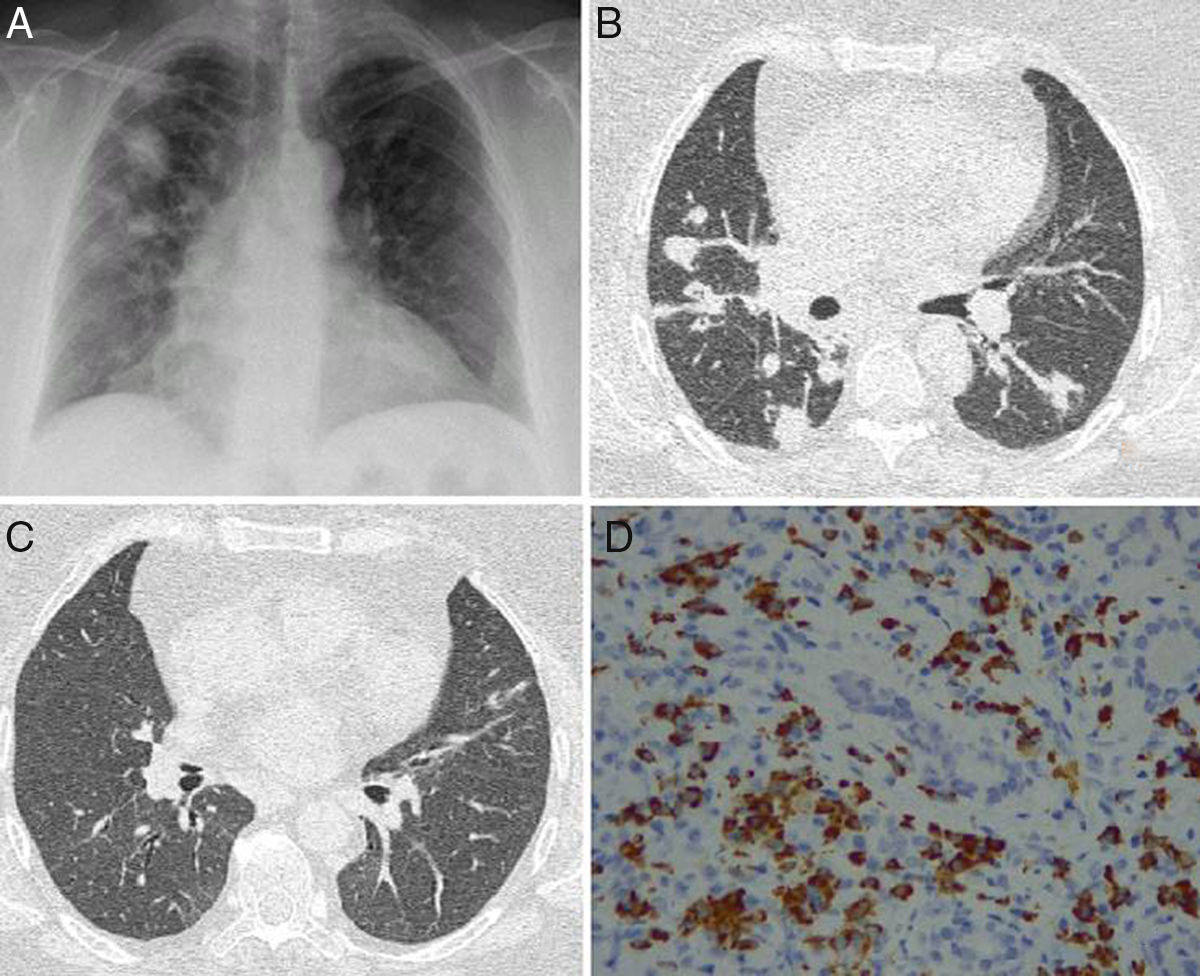
Presentamos el caso de una mujer de 52años, sin antecedentes médicos de interés, que acude a urgencias por tos de 2meses de evolución con expectoración blanquecina, astenia y febrícula. Se realizó una radiografía de tórax, que mostró consolidaciones pseudonodulares bilaterales de diferentes tamaños, con bordes mal definidos, predominando la afectación en hemitórax derecho y campos superiores (fig. 1A). Ante la sospecha inicial de proceso infeccioso recibe varios tratamientos ambulatorios con antibióticos sin obtener respuesta. La paciente empeora en unos días, apareciendo insuficiencia respiratoria y observando en la tomografía computarizada (TC) nódulos y consolidaciones en banda (fig. 1B,C). En la exploración física se aprecian tumoraciones palpebrales bilaterales levemente dolorosas, sin signos inflamatorios y no asociadas a síndrome seco, cuya biopsia descartó infiltración tumoral. Se realizó una broncoscopia con biopsia transbronquial que reveló parénquima pulmonar colapsado con pequeños agregados linfocitarios, un lavado broncoalveolar con 76% histiocitos, 8% segmentados y 16% linfocitos, cuyas poblaciones linfocitarias estaban constituidas en un 67% por linfocitosT (CD4+ 64%, CD8+ 26%), en un 11% por células NK y en un 22% por linfocitosB. La microbiología del broncoaspirado fue negativa. En la analítica sanguínea el hemograma era anodino, sin eosinofilia y con valores de inmunoglobulina (Ig) IgE, C3 y C4 normales. Sin embargo encontramos positividad para ANCA a título de 1/180 con patrón citoplasmático y para ANCA-PR3 (82,50U/ml). Los anticuerpos antinucleares (ANA) y ANCA-MPO fueron negativos. En suero se detectó elevada la IgG (1.700mg/dl) a expensas fundamentalmente de la subclase IgG4 (157mg/dl) junto a un leve aumento de IgG3. Ante la sospecha de enfermedad relacionada con IgG4 (ER-IgG4) se revisó la anatomía patológica de la glándula lacrimal, demostrando con técnicas específicas de inmunohistoquímica un infiltrado inflamatorio intersticial con linfocitos, macrófagos y células plasmáticas que expresaban positividad citoplasmática para IgG4 (fig. 1D).
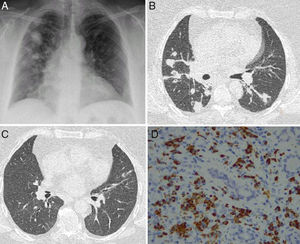
A)Imagen posteroanterior de radiografía de tórax con consolidaciones de predominio derecho. B)Corte axial de TC en el que se observan masas y nódulos asociando consolidaciones. C)Corte axial de TC de tórax con resolución de las lesiones pulmonares tras terapia corticoidea. D)Tejido glandular lacrimal que muestra un infiltrado inflamatorio intersticial a expensas de linfocitos, macrófagos y células plasmáticas, mostrando estas últimas positividad citoplasmática para IgG4 (IgG4/IgG>40%).
Se instauró tratamiento con metilprednisolona a dosis de 1mg/kg, obteniendo mejoría clínico-radiológica en pocos días. Tras 2meses asintomática y con resolución radiológica completa iniciamos la reducción progresiva de los corticoides. En este momento las pruebas de función pulmonar mostraban una alteración restrictiva moderada y disminución de la capacidad de difusión de CO (DLCO). Dos meses después reingresa por episodio de disnea súbita por tromboembolismo pulmonar con repercusión hemodinámica que requirió fibrinólisis, demostrando trombosis venosa profunda en miembros inferiores. El estudio de trombofilia fue negativo. Tras un año y medio de seguimiento reduciendo la dosis de corticoides, presentó un episodio de agudización con reaparición de la tos y de las lesiones pulmonares, controlado tras aumentar de nuevo los corticoides. Posteriormente se ha mantenido asintomática manteniendo 5mg/día de prednisona.
La ER-IgG4 es una entidad de reciente descripción con una prevalencia en nuestro medio desconocida, ya que los datos epidemiológicos disponibles provienen de poblaciones asiáticas1. La IgG4 es la inmunoglobulina menos abundante en el suero (<5%)2 y tiene una estructura similar al resto, pero con puentes disulfuro entre sus cadenas que la hace inestable, permitiendo su separación y la neoformación de puentes con otros fragmentos de IgG4. Se generan así moléculas divalentes con capacidad de formar nuevos inmunocomplejos y pobre capacidad de activar el complemento, por lo que se ha considerado una inmunoglobulina con propiedades antiinflamatorias. Sin embargo, la IgG4 se puede encontrar elevada en algunas enfermedades autoinmunitarias y se postula que, como respuesta inmunológica inducida por un desencadenante desconocido, se producirían citocinas e infiltración de linfocitosB que derivarían en células plasmáticas secretoras de IgG4 y sobreexpresión del factor de crecimiento transformadorβ (TGF-β) con reconocida capacidad para promover fibrosis tisular.
La ER-IgG4 incluye diferentes entidades con afectación de uno o más órganos de forma sincrónica o metasincrónica3 y que clásicamente se definían con nomenclatura propia4, como tiroiditis fibrosante (Riedel), fibrosis retroperitoneal (Ormond), pancreatitis autoinmune o enfermedad de Mikulicz, entre otras. Para su diagnóstico la sospecha clínica es fundamental, ya que en la presentación inicial el cuadro puede ser inespecífico y abigarrado, haciendo que el paciente migre por diferentes consultas retrasando el diagnóstico que finalmente se realiza combinando criterios clínicos, analíticos e histológicos5. La dificultad aumenta teniendo en cuenta que en un 16% de enfermos los valores IgG4 aparecen espúreamente normales6 y que también puede existir aumento de IgE7 y eosinofilia periférica en hasta un 25%8. La afectación pulmonar (vía aérea, intersticial, pleural o mediastínica)9,10 se da en un 14% de casos pero es más frecuente el compromiso de páncreas, glándulas salivares, lacrimales y riñón. Es importante considerar que también puede asociarse a otras enfermedades autoinmunes o neoplasias11 y que se han descrito casos con resolución espontánea12. En el diagnóstico diferencial a nivel pulmonar consideramos las neoplasias, infecciones y enfermedades intersticiales. En nuestro caso la TC de tórax sugería un adenocarcinoma de crecimiento lepídico, ya que se observaban consolidaciones peribroncovasculares y múltiples nódulos pulmonares bilaterales con adenopatías paratraqueales derechas y supraclaviculares izquierdas. Finalmente, la titulación de IgG4 y la anatomía patológica fueron concluyentes.
Finalmente, si bien la ER-IgG4 no se ha descrito a día de hoy asociada a enfermedad tromboembólica, sí se ha relacionado con fenómenos de inflamación vascular arterial aórtica y de arterias periféricas13. Por lo tanto, considerar que esta enfermedad predisponga a daño vascular o que condicione un estado de hipercoagulabilidad nos parece una posibilidad de interés añadido que justificaría una especial atención en el seguimiento de los pacientes o para actualizar las recomendaciones de profilaxis tromboembólica.