Evaluar la incidencia de hipertensión pulmonar tromboembólica crónica (HPTEC) sintomática y asintomática en una cohorte de pacientes con tromboembolia de pulmón (TEP), y las variables predictoras de su aparición.
MétodosEstudio prospectivo de cohorte de 110 pacientes consecutivos diagnosticados de TEP en un hospital universitario terciario, y seguidos durante 24 meses. Todos los pacientes fueron sometidos a una ecocardiografía transtorácica (ETT) al final del seguimiento. En los pacientes sintomáticos con una presión sistólica pulmonar estimada (PAP) ≥40mmHg se realizó un cateterismo cardiaco derecho para confirmar la HPTEC. En los pacientes asintomáticos se repitió la ETT a los 6 meses de la primera y, si la PAP se mantenía por encima de 40mmHg, se indicó un cateterismo cardiaco.
ResultadosSe confirmó HPTEC en 10 pacientes de la serie (9,1%; intervalo de confianza [IC] 95%, 3,7 a 14,5%). Todos los pacientes con HPTEC presentaron síntomas sugestivos de la enfermedad. La edad (riesgo relativo [RR] ajustado 1,2 por cada año; IC 95%, 1,0 a 1,3; p=0,03) y el antecedente de TEP (RR 5,7; IC 95%, 1,5 a 22,0; p=0,01) se asociaron de forma estadísticamente significativa al diagnóstico de HPTEC.
ConclusionesLa incidencia de HPTEC es más frecuente de lo descrito previamente en la literatura. La asociación entre las recurrencias tromboembólicas y la HPTEC sugiere la necesidad de optimizar la duración y la intensidad del tratamiento anticoagulante en los pacientes con TEP. No se detectaron episodios de HPTEC en pacientes asintomáticos.
To assess the incidence of long-term symptomatic and asymptomatic chronic thromboembolic pulmonary hypertension (CTEPH) in a cohort of patients with acute symptomatic pulmonary embolism (PE), and the potential risk factors for its diagnosis.
MethodsWe conducted a prospective, long-term, follow-up study in 110 consecutive patients with an acute episode of pulmonary embolism (PE). All patients underwent transthoracic echocardiography (TTE) two years after the diagnosis of PE was made. If systolic pulmonary artery pressure exceeded 40mmHg and there was evidence of residual PE either by ventilation-perfusion or CT scan, patients underwent right heart catheterisation to confirm the diagnosis. In asymptomatic patients, right heart catheterisation was performed if a repeated TTE still demonstrated persistent pulmonary hypertension six months after the first.
ResultsCTEPH was diagnosed in 10 (6 patients during follow-up, and 4 at the end of the study) of the 110 patients (9.1%; 95% confidence interval [CI], 3.7 to 14.5%). All patients showed symptoms related to the disease according to a structured questionnaire. In the multivariate regression analysis, only concomitant age (relative risk [RR] 1.2 per age; 95% CI, 1.0 to 1.3; P=0.03) and previous PE (RR 5.7; IC 95%, 1.5 a 22.0; P=0.01) were independent predictors of CTEPH.
ConclusionsCTEPH cumulative incidence appears to be higher than previously reported. All patients had symptoms related to the disease.
La hipertensión pulmonar tromboembólica crónica (HPTEC) es la complicación tardía más grave de la tromboembolia pulmonar (TEP) y se caracteriza por la organización de los trombos intraluminales y por la estenosis fibrosa o la obliteración completa de las arterias pulmonares1. Aunque es una causa potencialmente curable de hipertensión pulmonar, su presencia se asocia a una morbimortalidad elevada. La sintomatología suele ser insidiosa, y el diagnóstico no se realiza habitualmente hasta que la enfermedad se encuentra en un estadio tardío, lo que limita las opciones terapéuticas y empeora el pronóstico2,3.
Los estudios publicados han documentado una incidencia acumulada de HPTEC sintomática entre el 0,1 y el 8,8% tras un primer episodio de TEP aguda1,4–6, y no se detectan casos adicionales tras los 2 primeros años de seguimiento. Esta incidencia podría ser superior por varios motivos. Pasado el primer año después del diagnóstico de la TEP, más del 50% de los pacientes presenta patología residual en la gammagrafía de perfusión o en el angioTC torácico7,8. Además, algunos estudios sugieren que la incidencia de HPTEC asintomática es frecuente y se asocia a un peor pronóstico a largo plazo9,10.
Existen evidencias de que la hipertensión pulmonar persistente tras la TEP precede al deterioro hemodinámico y a la necesidad de endarterectomía pulmonar a largo plazo10–12, y los resultados de esta técnica son mejores cuanto más precozmente se realiza13. Por tanto, la detección de HPTEC en una fase asintomática podría evitar la demora del tratamiento quirúrgico curativo y mejorar el pronóstico de los pacientes.
El objetivo de este estudio fue analizar de forma prospectiva la incidencia a los 2 años de seguimiento de HPTEC sintomática y asintomática en una serie consecutiva de pacientes con diagnóstico de TEP aguda, así como las variables predictoras para su aparición.
MétodosDiseñoSe realizó un estudio prospectivo de cohorte en un hospital terciario universitario entre enero de 2003 y diciembre de 2008. El estudio fue aprobado por el Comité Ético Local y todos los pacientes dieron su consentimiento para la participación.
Pacientes y criterios de selecciónSe incluyeron en el estudio todos los pacientes diagnosticados consecutivamente de TEP aguda sintomática en el Servicio de Urgencias del Hospital Ramón y Cajal, Madrid, España, con un seguimiento mínimo de 2 años tras el episodio de TEP. Los pacientes con enfermedades potencialmente responsables de hipertensión pulmonar (conectivopatías, enfermedad pulmonar obstructiva crónica [EPOC], síndrome de apnea-hipopnea del sueño [SAHS], insuficiencia cardiaca izquierda, valvulopatías o virus de la inmunodeficiencia humana [VIH]) fueron excluidos del estudio. El diagnóstico de TEP se confirmó mediante el hallazgo en la angioTC de un defecto intraluminal parcial rodeado de contraste o una oclusión completa de una arteria pulmonar en dos cortes consecutivos de TC14. El diagnóstico de TEP mediante gammagrafía de ventilación/perfusión se realizó en los casos de alta probabilidad definidos según criterios PIOPED15 (al menos un defecto de perfusión segmentario o dos subsegmentarios con ventilación normal), o en los casos con sospecha clínica de TEP, gammagrafía no concluyente y ecografía de miembros inferiores diagnóstica que mostrase un defecto de compresibilidad de la luz venosa como signo de trombosis venosa profunda (TVP).
La TEP se consideró idiopática en ausencia de los siguientes factores de riesgo: cirugía, traumatismo, fracturas, enfermedad médica aguda, inmovilización médica durante 3 o más días, viaje aéreo de más de 6h, embarazo, uso de anticonceptivos orales o neoplasia activa en los 3 meses anteriores al diagnóstico.
En el grupo de pacientes que falleció antes de cumplir los 2 años de seguimiento, dos autores (D.J. y D.M.) establecieron la causa de muerte de acuerdo con los datos de la autopsia o del médico responsable del paciente.
IntervencionesLos pacientes fueron tratados con HBPM a dosis ajustadas al peso del paciente cada 12h durante un mínimo de cinco días. Se inició la administración de antagonistas de la vitamina K junto con la HBPM entre el primer y el tercer día de tratamiento y la HBPM fue interrumpida cuando el INR era estable y superior a 2,0. La monitorización de los niveles de INR se realizó de acuerdo con las prácticas locales del centro. La duración de la profilaxis secundaria se realizó a criterio del médico responsable, pero nunca fue inferior a 3 meses. Se indicó tratamiento fibrinolítico a los pacientes en shock cardiogénico, definido como hipotensión arterial (tensión arterial sistólica de menos de 100mmHg) acompañada de hipoperfusión sistémica (alteración del estado mental, oliguria o acidosis láctica). En los pacientes con contraindicación para la anticoagulación se indicó la colocación de un filtro de vena cava inferior. En estos pacientes, la anticoagulación se reinició tan pronto como desapareció la contraindicación para su uso.
El protocolo del estudio no requería la realización de una ecocardiografía transtorácica o de biomarcadores cardiacos en el momento del diagnóstico de la TEP aguda sintomática.
A los 2 años del episodio de TEP, a todos los pacientes se les sometió a un cuestionario sobre la presencia de síntomas y/o signos sugestivos de hipertensión arterial pulmonar, y a una ecocardiografía transtorácica (ETT). Se consideraron síntomas o signos compatibles con HPTEC: disnea persistente o progresiva tras el evento tromboembolico agudo, insuficiencia cardiaca derecha, dolor torácico o síncope sin otra causa evidente. Todos los estudios ecocardiográficos fueron realizados por operadores sin información sobre las características clínicas de los pacientes. Se utilizó un equipo Vivid 7 Dimension, GE Healthcare, Milwaukee, Wi, EE.UU., con transductor transtorácico de 4MHz. No se emplearon medios de contraste. Se estudió la presión sistólica pulmonar estimada (PAP), la función sistólica y diastólica del ventrículo izquierdo, la función valvular, y el pericardio16. El cálculo de la PAP se hizo mediante la ecuación de Bernoulli modificada de la velocidad del jet de regurgitación tricuspídea (v), donde PAPs (mmHg)=4v2+PAD. Se obtuvo el mayor valor de v obtenido desde las ventanas paraesternal, apical y subcostal. Para minimizar los errores de medida, la presión auricular derecha (PAD) se calculó según el diámetro y el colapso inspiratorio de la vena cava inferior16. Se consideró como hipertensión arterial pulmonar a la presencia de una PAP ≥40mmHg.
A todos los pacientes con HPTEC determinada por ETT se les realizó un estudio etiológico completo17 que incluyó pruebas de función respiratoria, estudios de laboratorio, ecografía abdominal y pruebas de imagen pulmonar (gammagrafía de perfusión y/o angioTC de tórax). En los pacientes sintomáticos con criterios de hipertensión pulmonar por ETT se realizó un cateterismo cardiaco derecho17. En los pacientes asintomáticos con criterios ecocardiográficos de hipertensión arterial pulmonar se repitió la ETT a los 6 meses y, en aquellos pacientes en los que persistía la hipertensión, se indicó un cateterismo cardiaco derecho.
Variable de resultadoLa variable de resultado del estudio fue la incidencia de HPTEC. Fue definida como una presión arterial pulmonar media de más de 25mmHg (medida mediante cateterismo cardiaco derecho) con presión de enclavamiento normal (≤15mmHg), en presencia de defectos de perfusión segmentarios con ventilación conservada en la gammagrafía V/Q, o en presencia de oclusión, defecto de repleción, recanalización, bandas o redes en las arterias pulmonares18,19 en la angioTC de tórax. La asignación final de la causa de hipertensión pulmonar (tromboembólica versus idiopática) fue realizada por 2 investigadores (D.J. y D.M.) por consenso.
Análisis estadísticoLas variables continuas se expresan como media±desviación estándar y se compararon con el test de la U de Mann-Whitney. Las variables categóricas se representan como porcentajes y se comparan con el test de la Chi cuadrado, o con el test exacto de Fisher en caso necesario. Las variables estadísticamente significativas en el análisis univariable fueron incluidas en un análisis multivariado de regresión logística, aplicando el método «adelante condicional». Los valores de p inferiores a 0,05 fueron considerados estadísticamente significativos. Todos los cálculos estadísticos se realizaron con el paquete de software SPSS versión 16.0 (Chicago, IL, EE.UU.).
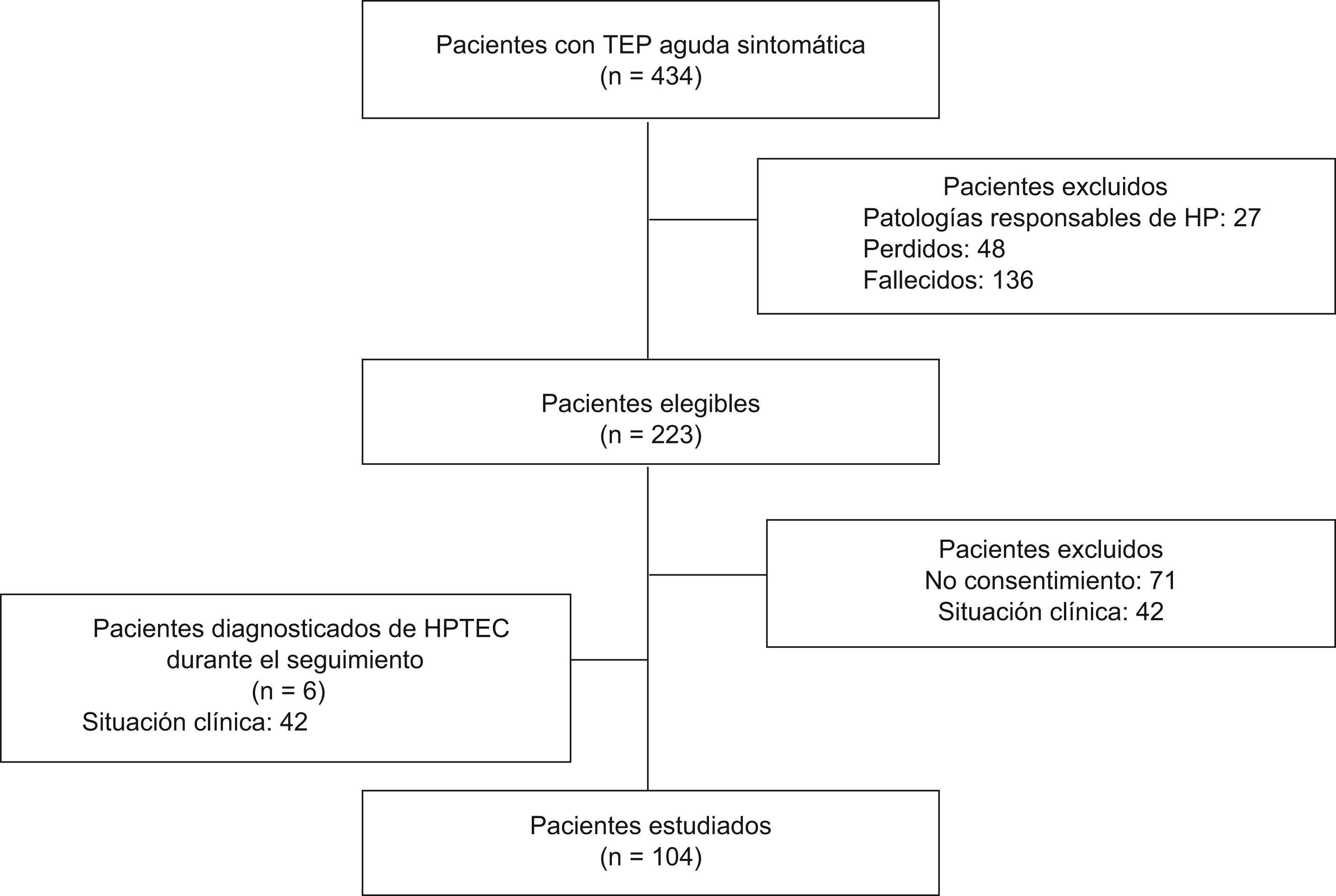
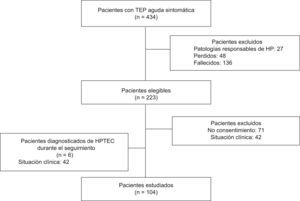
ResultadosEntre enero de 2003 y diciembre de 2005 se ha diagnosticado a 434 pacientes de TEP aguda sintomática en el Servicio de Urgencias del Hospital Ramón y Cajal (fig. 1). Veintisiete (6%) de ellos fueron excluidos por presentar patologías que podían ser responsables de hipertensión pulmonar (17 EPOC, 8 insuficiencia cardiaca crónica, 1 asma, 1 síndrome de apnea del sueño). Cuarenta y ocho pacientes (11%) fueron perdidos durante el seguimiento, y 136 (31%) fallecieron en los dos años posteriores al diagnóstico de TEP. En ninguno de los pacientes fallecidos se atribuyó la causa de la muerte a hipertensión pulmonar. De los 223 pacientes elegibles para el estudio, 71 rechazaron su participación y 42 fueron excluidos por su situación clínica. La población final consistió en 110 pacientes (48 hombres y 62 mujeres) con diagnóstico de TEP aguda sintomática que fueron seguidos durante 2 años. Seis de ellos fueron diagnosticados de HPTEC durante el seguimiento y a los 104 restantes se les realizó una ecocardiografía transtorácica al final del seguimiento.
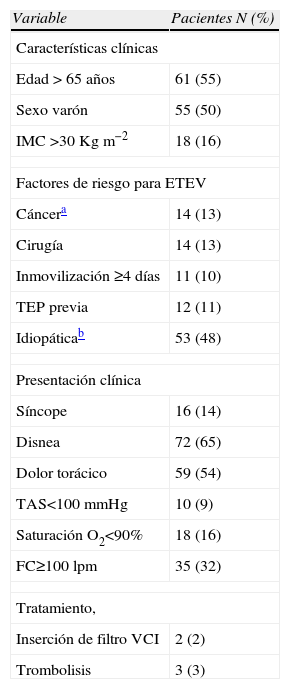
Las características clínicas de los pacientes incluidos en el estudio y los tratamientos recibidos se indican en la tabla 1. En 53 pacientes (48,2%) no se identificó un factor de riesgo tromboembólico desencadenante y el 11% (12/110) de los pacientes tenía antecedentes de TEP. Tres pacientes (2,7%) fueron tratados con fibrinolíticos y en 2 de ellos (1,8%) se indicó la colocación de un filtro de vena cava inferior. La anticoagulación se prolongó durante más de 6 meses en 41 pacientes (37,6%) y el 14% de los pacientes (16/110) permaneció anticoagulado durante los 2 años de seguimiento. Se produjeron 11 recurrencias tromboembólicas durante los 2 años de seguimiento (8 TEP y 3 TVP).
Características basales de los 110 pacientes
| Variable | Pacientes N (%) |
| Características clínicas | |
| Edad > 65 años | 61 (55) |
| Sexo varón | 55 (50) |
| IMC >30Kgm−2 | 18 (16) |
| Factores de riesgo para ETEV | |
| Cáncera | 14 (13) |
| Cirugía | 14 (13) |
| Inmovilización ≥4 días | 11 (10) |
| TEP previa | 12 (11) |
| Idiopáticab | 53 (48) |
| Presentación clínica | |
| Síncope | 16 (14) |
| Disnea | 72 (65) |
| Dolor torácico | 59 (54) |
| TAS<100mmHg | 10 (9) |
| Saturación O2<90% | 18 (16) |
| FC≥100lpm | 35 (32) |
| Tratamiento, | |
| Inserción de filtro VCI | 2 (2) |
| Trombolisis | 3 (3) |
ETEV: enfermedad tromboembólica venosa; FC: frecuencia cardiaca; IMC: índice de masa corporal; TAS: tensión arterial sistólica; TEP: tromboembolia de pulmón; VCI: vena cava inferior.
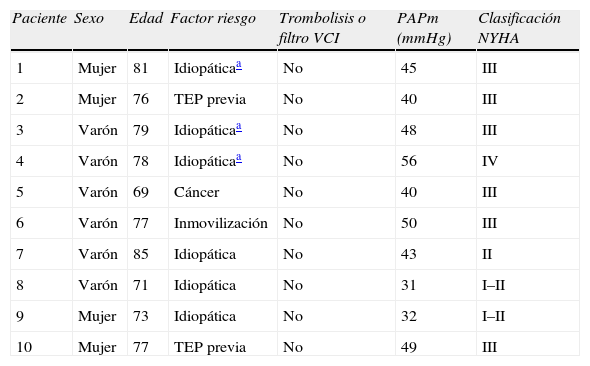
Seis pacientes fueron diagnosticados de HPTEC sintomática durante los dos primeros años de seguimiento. Se realizó una ecografía transtorácica a los 104 pacientes restantes incluidos en el estudio. Se identificaron 17 pacientes (16,3%) con una PAP mayor de 40mmHg y persistencia de enfermedad tromboembólica en las técnicas de imagen (angioTC de tórax y/o gammagrafía de perfusión pulmonar). En 10 casos la PAP excedía los 50mmHg, y 5 pacientes (4,8%) refirieron síntomas atribuibles a la HPTEC. Se realizó un cateterismo cardiaco derecho en 4 de los 5 pacientes sintomáticos, y se confirmó la HPTEC en todos ellos. De los 12 pacientes asintomáticos se repitió una ecografía a los 6 meses en 8 de ellos. Un paciente falleció de causa no aclarada, y 3 de ellos fueron perdidos en el seguimiento. En ninguno de los 8 pacientes se detectó hipertensión pulmonar tromboembólica crónica. En definitiva, 10 pacientes fueron diagnosticados de HPTEC (9,1%; intervalo de confianza [IC] 95%, 3,7 a 14,5%) y todos ellos mostraron síntomas atribuibles a la enfermedad (tabla 2).
Características de los pacientes con HPTEC
| Paciente | Sexo | Edad | Factor riesgo | Trombolisis o filtro VCI | PAPm (mmHg) | Clasificación NYHA |
| 1 | Mujer | 81 | Idiopáticaa | No | 45 | III |
| 2 | Mujer | 76 | TEP previa | No | 40 | III |
| 3 | Varón | 79 | Idiopáticaa | No | 48 | III |
| 4 | Varón | 78 | Idiopáticaa | No | 56 | IV |
| 5 | Varón | 69 | Cáncer | No | 40 | III |
| 6 | Varón | 77 | Inmovilización | No | 50 | III |
| 7 | Varón | 85 | Idiopática | No | 43 | II |
| 8 | Varón | 71 | Idiopática | No | 31 | I–II |
| 9 | Mujer | 73 | Idiopática | No | 32 | I–II |
| 10 | Mujer | 77 | TEP previa | No | 49 | III |
HPTEC: hipertensión pulmonar tromboembólica crónica; NYHA: New York Heart Association; PAPm: presión arterial pulmonar media; TEP: tromboembolia de pulmón; VCI: vena cava inferior.
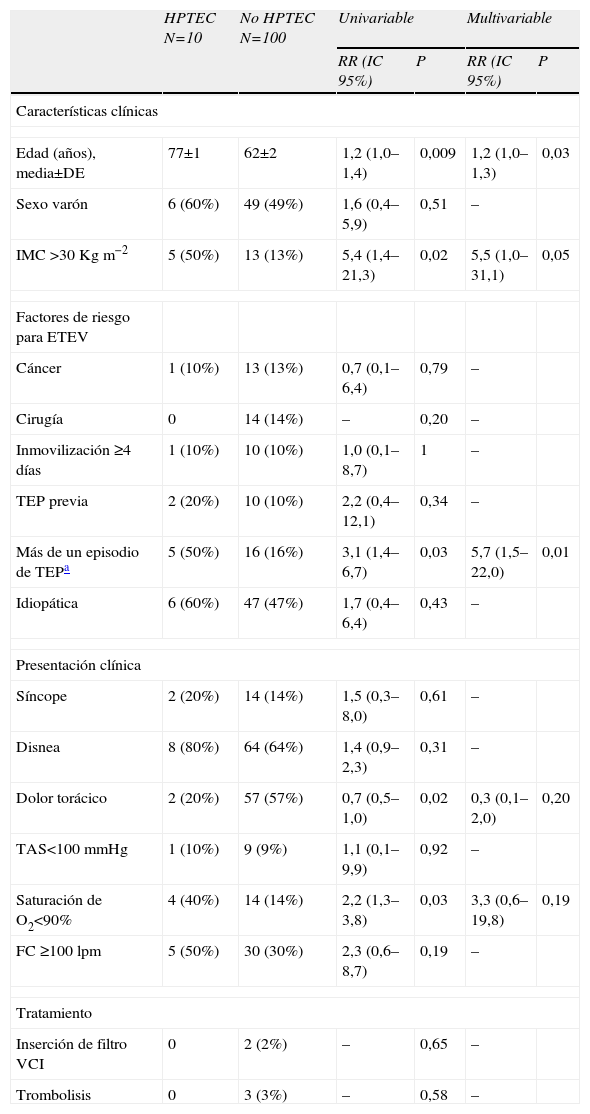
Las variables asociadas con el diagnóstico de HPTEC en el análisis bivariable están descritas en la tabla 3. La edad (riesgo relativo [RR] 1,2; IC 95%, 1,0 a 1,4; P=0,009), el índice de masa corporal (RR 5,4; IC 95%, 1,4 a 21,3; P=0,02), la saturación de O2 menor del 90% (RR 2,2; IC 95%, 1,3 a 3,8; P=0,03), y el dolor torácico en el momento del diagnóstico de la TEP (RR 0,7; IC 95%, 0,5 a 1,0; P=0,02) se asociaron con la presencia de HPTEC a los 2 años de seguimiento. Tras ajustar por aquellas variables clínicas predictoras en el análisis bivariable, solo la edad se asoció de forma significativa a la aparición de HPTEC a los 2 años de seguimiento (RR ajustado 1,2 por cada año de vida; IC 95%, 1,0 a 1,3; P=0,03). Cuando los 8 pacientes con TEP recurrente objetivamente confirmada (durante los 2 años de seguimiento) fueron agrupados con los pacientes con antecedentes de TEP en el análisis, esta variable (compuesta de antecedente de TEP y de TEP recurrente) se asoció de forma estadísticamente significativa al diagnóstico de HPTEC (RR 5,7; IC 95%, 1,5 a 22,0; P=0,01).
Predictores de HPTEC
| HPTEC N=10 | No HPTEC N=100 | Univariable | Multivariable | |||
| RR (IC 95%) | P | RR (IC 95%) | P | |||
| Características clínicas | ||||||
| Edad (años), media±DE | 77±1 | 62±2 | 1,2 (1,0–1,4) | 0,009 | 1,2 (1,0–1,3) | 0,03 |
| Sexo varón | 6 (60%) | 49 (49%) | 1,6 (0,4–5,9) | 0,51 | – | |
| IMC >30Kgm−2 | 5 (50%) | 13 (13%) | 5,4 (1,4–21,3) | 0,02 | 5,5 (1,0–31,1) | 0,05 |
| Factores de riesgo para ETEV | ||||||
| Cáncer | 1 (10%) | 13 (13%) | 0,7 (0,1–6,4) | 0,79 | – | |
| Cirugía | 0 | 14 (14%) | – | 0,20 | – | |
| Inmovilización ≥4 días | 1 (10%) | 10 (10%) | 1,0 (0,1–8,7) | 1 | – | |
| TEP previa | 2 (20%) | 10 (10%) | 2,2 (0,4–12,1) | 0,34 | – | |
| Más de un episodio de TEPa | 5 (50%) | 16 (16%) | 3,1 (1,4–6,7) | 0,03 | 5,7 (1,5–22,0) | 0,01 |
| Idiopática | 6 (60%) | 47 (47%) | 1,7 (0,4–6,4) | 0,43 | – | |
| Presentación clínica | ||||||
| Síncope | 2 (20%) | 14 (14%) | 1,5 (0,3–8,0) | 0,61 | – | |
| Disnea | 8 (80%) | 64 (64%) | 1,4 (0,9–2,3) | 0,31 | – | |
| Dolor torácico | 2 (20%) | 57 (57%) | 0,7 (0,5–1,0) | 0,02 | 0,3 (0,1–2,0) | 0,20 |
| TAS<100mmHg | 1 (10%) | 9 (9%) | 1,1 (0,1–9,9) | 0,92 | – | |
| Saturación de O2<90% | 4 (40%) | 14 (14%) | 2,2 (1,3–3,8) | 0,03 | 3,3 (0,6–19,8) | 0,19 |
| FC ≥100lpm | 5 (50%) | 30 (30%) | 2,3 (0,6–8,7) | 0,19 | – | |
| Tratamiento | ||||||
| Inserción de filtro VCI | 0 | 2 (2%) | – | 0,65 | – | |
| Trombolisis | 0 | 3 (3%) | – | 0,58 | – | |
DE: desviación estándar; ETEV: enfermedad tromboembólica venosa; FC: frecuencia cardiaca; HPTEC: hipertensión pulmonar tromboembólica crónica; IC: intervalos de confianza; IMC: índice de masa corporal; lpm: latidos por minuto; RR: razón de riesgo; TAS: tensión arterial sistólica.
Hemos realizado un estudio prospectivo de cohorte para determinar la incidencia de HPTEC (sintomática y asintomática) a los 2 años de un episodio de TEP aguda. En todos los pacientes sintomáticos se confirmó la HPTEC mediante cateterismo cardiaco derecho, y la asignación final del diagnóstico fue realizada por dos investigadores sin información de las características basales de los pacientes. Hay tres hallazgos fundamentales que se derivan de nuestro trabajo. En primer lugar, la incidencia de HPTEC es mayor a la descrita previamente en la literatura. En segundo lugar, no hemos detectado casos de HPTEC en pacientes sin síntomas específicos de la enfermedad. En tercer lugar, en nuestra serie la edad y la TEP recurrente se asociaron a la aparición de HPTEC a los 2 años de seguimiento.
La determinación de la incidencia precisa de HPTEC y la identificación de los factores predisponentes para su aparición tiene varias utilidades20. En primer lugar, el conocimiento de la evolución de la TEP proporcionará claves sobre la historia natural temprana de la HPTEC, y de los mecanismos fisiopatológicos de la hipertensión pulmonar en general21. En segundo lugar, la selección de poblaciones de riesgo para el desarrollo de HPTEC permitiría implantar programas de despistaje precoz en fases asintomáticas (p.e., mediante ecocardiografía transtorácica o marcadores biológicos).
La incidencia de HPTEC en nuestra serie ha sido superior a la descrita previamente en la literatura4–6,9, aunque los intervalos de confianza se solapan. Puede haber distintos motivos que expliquen esta discrepancia. En primer lugar, la gravedad inicial de la TEP (definida por el porcentaje de pacientes hipotensos, taquicárdicos o hipoxémicos) fue mayor en nuestra serie. En segundo lugar, los estudios previos analizaron cohortes de pacientes seleccionados, y excluyeron pacientes con factores de riesgo permanentes5, con antecedentes de TEP4,5,9 o con disnea de esfuerzo previa4. En el estudio de Pengo et al, la incidencia acumulada de HPTEC sintomática fue de 3,8% a los 2 años de seguimiento. Los pacientes con antecedentes de TEP o con disnea de esfuerzo previa fueron excluidos del estudio, y aquellos con escasos síntomas pudieron no ser evaluados. En nuestra serie, si no consideramos a los pacientes con TEP previa (n=2) o paucisintomáticos (n=3), la incidencia de HPTEC es del 4,5%, hallazgo consistente con el resultado de Pengo et al. Si hubiéramos considerado como asintomáticos a los 2 pacientes en clase funcional I de la New York Heart Association (NYHA), la incidencia de HPTEC asintomática habría sido del 1,8%, resultado superponible al de un estudio previo que evaluó la incidencia de HPTEC asintomática en pacientes con un primer episodio de TEP9.
Otros estudios han demostrado la asociación entre la TEP recurrente, la TEP idiopática y los defectos de perfusión grandes y la aparición de HPTEC4,5. La recurrencia tromboembólica se asoció a la aparición de HPTEC en nuestra serie, pero no pudimos demostrar una asociación con la TEP idiopática. Identificamos una proporción elevada de pacientes con TEP idiopática en nuestro estudio (48%), y este porcentaje se podría justificar por el pronóstico más favorable de la TEP idiopática respecto a la TEP secundaria a cáncer (de peor pronóstico, y con más probabilidad de fallecer durante los dos primeros años desde el diagnóstico de la TEP). De hecho, la incidencia de TEP idiopática de la cohorte al inicio del estudio fue del 39%, similar a la publicada por otros autores4,22.
Nuestro trabajo presenta algunas limitaciones que deben tenerse en cuenta para la interpretación de los resultados. Primero, la cohorte final analizada corresponde al 49% de los pacientes potencialmente elegibles para el estudio, y al 25% de todas las TEP diagnosticadas en nuestro centro en el período de tiempo del estudio; este sesgo de selección debería ser tenido en cuenta al analizar los resultados. Segundo, no se puede descartar que algunos pacientes tuviesen HPTEC en el momento del diagnóstico de la TEP aguda, lo que habría sobreestimado la incidencia real de la enfermedad. Además, la edad media elevada de la población estudiada también podría explicar los resultados obtenidos23. Tercero, la ecocardiografía de seguimiento no fue realizada siempre por el mismo operador en el grupo de pacientes asintomáticos, por lo que podríamos haber infraestimado la incidencia real de HPTEC asintomática. Sin embargo, no era ético someter a estos pacientes a un cateterismo cardiaco derecho. Por último, desconocemos la influencia de la duración y la intensidad del tratamiento anticoagulante en la aparición de HPTEC.
En conclusión, nuestro estudio sugiere que la incidencia de HPTEC es más frecuente de lo descrito previamente en la literatura. La asociación entre las recurrencias tromboembólicas y la HPTEC sugiere la necesidad de optimizar la duración y la intensidad del tratamiento anticoagulante en los pacientes con TEP. Aunque no se detectaron episodios de HPTEC en pacientes asintomáticos, se requieren estudios bien diseñados que evalúen la influencia de los programas de despistaje precoz en el pronóstico de los pacientes que desarrollan HPTEC.
FinanciaciónBeca no condicionada de Actelion.
Al Dr. José Luís Moya, Coordinador de Unidad de Diagnóstico por Imagen del Servicio de Cardiología del Hospital Ramón y Cajal.