El presente estudio examina la incidencia y las características clínicas de los episodios de agudización asmática (AA) atendidos en los servicios de urgencias (SU) de la ciudad de Barcelona (estudio ASMAB-I).
Pacientes y métodosSe estudiaron los episodios de AA atendidos en los SU hospitalarios y en el SU domiciliario (061) durante 129 días, correspondientes a una población mayor de 14 años de 1.203.598 habitantes.
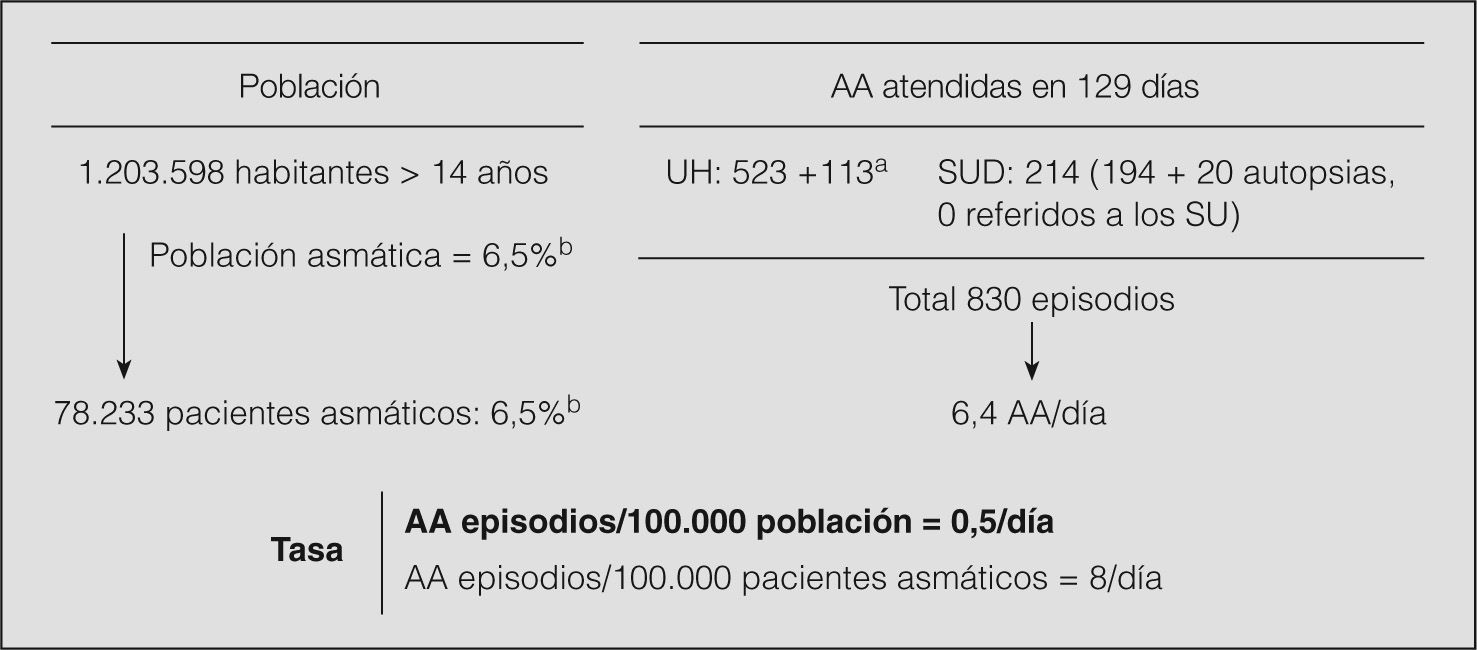
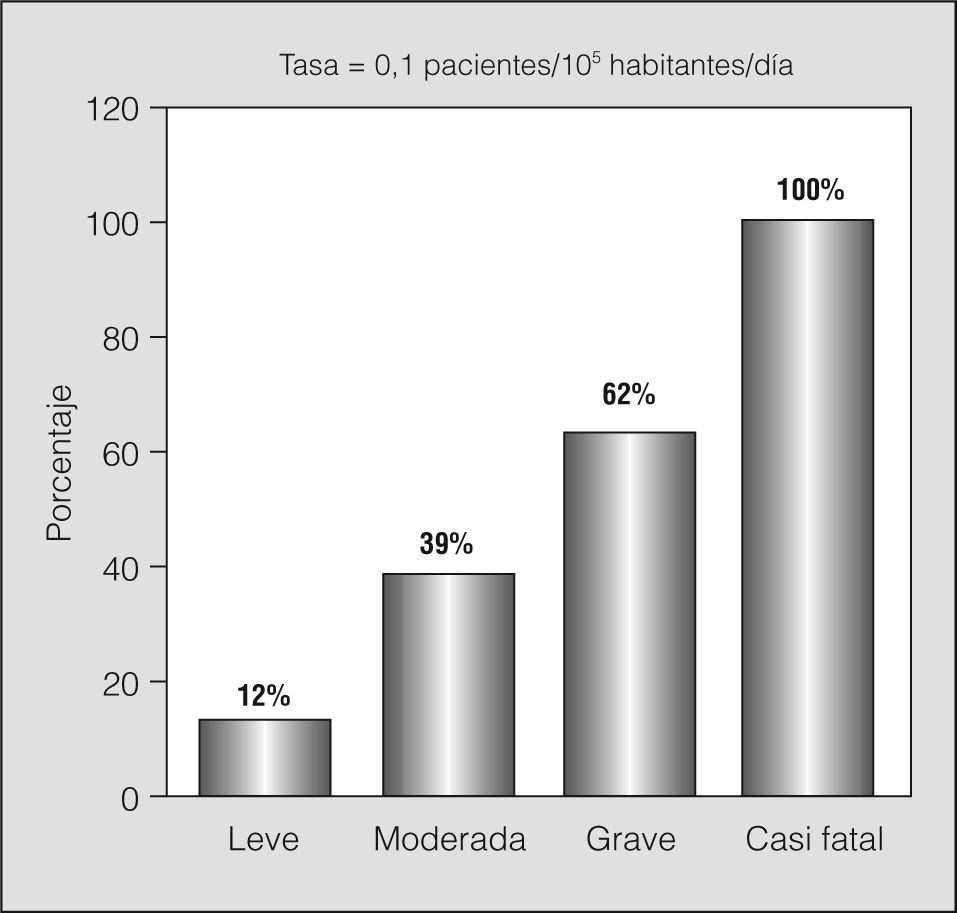
ResultadosSe identificaron 831 episodios de AA, de los que 523 fueron atendidos en 3 hospitales universitarios, 113 en 2 hospitales de segundo nivel y otros 195 (de los que 20 se remitieron a hospitales) en los SU domiciliarios. La frecuentación media fue de 6,4 episodios/día, con una incidencia de AA de 0,53/105 habitantes/día (intervalo de confianza del 95%, 0,46-0,56) y de 8,2/105 pacientes asmáticos (intervalo de confianza del 95%, 6,89-8,41). De los 276 episodios atendidos de lunes a jueves en los servicios de los hospitales universitarios, 66 pacientes (24%) reconocieron un inicio agudo y 14 (5%) un inicio súbito. Únicamente 85 pacientes (31%) tomaban de modo regular corticoides inhalados y sólo 33 (12%) añadieron corticoi-des orales en las 12 h previas a su llegada a urgencias. Un 16% de los episodios se calificaron de graves y un 3% de casi fatales. Un total de 82 pacientes (30%) fueron finalmente hospitalizados; ingresaron el 12% de las AA leves, el 39% de las AA moderadas, el 62% de las A A graves y el 100% de las casi fatales. El índice de comorbilidad de Charlson fue mayor en los pacientes hospitalizados (p < 0,001). En los 28 readmitidos (10%), al darles el alta previa se les habían prescrito menos antibióticos (p < 0,001) y bromuro de ipratropio (p < 0,0001).
ConclusionesLa tasa de A A establecida puede ser un indicador útil del grado de control del asma y servir para confirmar futuros aumentos de AA permanentes o puntuales. El inicio rápido (agudo o súbito) es frecuente. Muchos pacientes no reciben un tratamiento adecuado antes de la hospitalización. La agudización grave es frecuente en nuestro medio. El ingreso está relacionado con la gravedad y la comorbilidad. Los readmitidos han recibido al alta menos antibióticos y bromuro de ipratropio.
The aim of this study was to determine the incidence and clinical characteristics of asthma exacerbations seen by emergency services in Barcelona, Spain (the ASMAB-I study).
Patients and methodsThe emergency services considered in the study served a population of 1 203 598 inhabitants aged over 14 years. Episodes treated in hospital emergency departments and by emergency services called to patients’ homes over a period of 129 days were included in the study.
ResultsIn total, 831 episodes of exacerbation were identified; 523 were seen in 3 university hospitals, 113 in secondary hospitals, and 195 by emergency services at the patient’s home. Twenty of the patients seen at home were subsequently taken to hospital. The mean frequency was 6.4 episodes per day, corresponding to a daily incidence of 0.53 exacerbations per 100 000 inhabitants (95% confidence interval, 0.46-0.56 exacerbations/100 000 inhabitants) and 8.2 per 100 000 asthmatic patients (95% confidence interval, 6.89-8.41 exacerbations/100 000 asthmatic patients). Of the 276 episodes treated between Monday and Thursday in university hospitals, 66 patients (24%) reported acute onset and 14 (5%) sudden onset. Only 85 patients (31%) regularly used inhaled corticosteroids and only 33 (12%) added oral corticosteroids in the 12 hours prior to consulting emergency services. In 16% of cases the episode was classified as severe and in 3% near fatal. Eighty-two patients (30%) were ultimately admitted to hospital: 12% of mild exacerbations, 39% of moderate exacerbations, 62% of severe episodes, and 100% of near-fatal episodes. The Charlson comorbidity index was higher in patients admitted to hospital (P<.001). In the 28 patients readmitted to hospital (10%), antibiotics (P<.001) and ipratropium bromide (P<.0001) had been prescribed less often at the time of discharge after the first hospital admission.
ConclusionsThe rate of asthma exacerbation established in this study may be a useful indicator of the degree of control of the disease and may serve as a reference to confirm future short-term or lasting increases in asthma exacerbation. Rapid onset (acute or sudden) is common and many patients are not receiving appropriate treatment prior to hospital admission. Severe exacerbation is common in our practice setting. Hospital admission is related to severity and comorbidity. Patients who are readmitted to hospital had less often received antibiotic treatment and ipratropium bromide when discharged previously.
El asma bronquial es una enfermedad frecuente1, cuya prevalencia en los países industrializados llega al 10-13% de la población2. En los últimos 10 años, en los países del oeste de Europa la prevalencia se ha doblado y, además, un 27% de la población asmática ha necesitado atención por alguna agudización en el año anterior2. Esta última circunstancia puede deberse a que el control clínico de la población asmática es deficiente en Europa3, al igual que en EE.UU.4. Las agudizaciones asmáticas (AA) pueden ser un epifenómeno de este mal control5,6 o bien obedecer a la actuación de uno o varios desencadenantes7, como pueden ser los virus o los alérgenos8.
Conocer la tasa de AA en una población asmática determinada puede servir de indicador de un tratamiento de base deficiente y posible mal control clínico de los pacientes, y también como confirmación de la eventual actuación de un agente ambiental desencadenante. Para conocer todas las AA que se producen en una población concreta se precisa una enorme colaboración tanto de los pacientes como de sus médicos, lo que en la práctica hace inviable su estudio continuado. Más sencillo es el estudio de las AA que se atienden en los servicios de urgencias hospitalarios (SUH) y en el servicio de urgencias domiciliario (SUD) de una zona determinada.
La experiencia de las epidemias de asma por soja relacionadas con la descarga de grano de soja en el puerto de Barcelona9,10, en las que la tasa de frecuentación a los SUH sirvió de base para descubrir un aumento de AA en la ciudad en algunos días concretos, nos ha inducido a profundizar en el cálculo de la incidencia de las agudizaciones, añadiendo además, en el presente estudio, las AA atendidas por el SUD. Por otro lado, con el fin de determinar las características clínicas de estas AA para poder actuar en el futuro sobre las deficiencias comprobadas, como segundo objetivo del trabajo se estudiaron, entre otros, varios factores clínicos: las características de los pacientes al inicio de las AA, el tratamiento de base que seguían y el que realizaban en los servicios de urgencia (SU), así como determinar si habían intensificado la medicación tras comenzar la agudización, tal como recomiendan las normativas internacionales11. Se sabe que una prescripción inadecuada o un mal cumplimiento del tratamiento pueden conducir a una agudización grave del asma e incluso a la muerte en algunos pacientes12. Finalmente se calificó la gravedad de los episodios y se calculó el índice de masa corporal (IMC). Así pues, nos propusimos en este trabajo estudiar la tasa de AA atendidas en los SU como eventual marcador del control clínico de los pacientes y determinar las características de los pacientes que se presentan con un episodio de AA.
Pacientes y métodosDiseño del estudioÉste es un estudio prospectivo diseñado para identificar todos los episodios de AA ocurridos en pacientes mayores de 14 años de edad y atendidos en los SUH y el SUD de un área determinada de nuestra ciudad. El primer objetivo del estudio fue calcular la incidencia de los episodios de AA ocurridos diariamente en los pacientes asmáticos de una determinada zona poblacional, así como la incidencia referida al total de la población del área estudiada. El segundo objetivo consistió en describir las características clínicas de los episodios de AA atendidos en los SU de los hospitales terciarios, mediante la revisión de las historias clínicas de cada episodio atendido en urgencias y una entrevista final con el paciente.
El estudio fue aprobado por el Comité Ético del Instituto de Investigación de nuestro hospital, con número de registro: PR(AG)27/2005.
Identificación de las agudizaciones asmáticasSe identificaron todos los episodios de AA ocurridos en pacientes mayores de 14 años atendidos en los SUH públicos y en el SUD de un área geográfica que ocupa tres cuartas partes de la ciudad de Barcelona, desde el 1 de noviembre de 2001 hasta el 9 de marzo de 2002, es decir, en un período total de 129 días. Si durante dicho período un determinado paciente volvía a presentar una AA, se contabilizaba como un nuevo episodio. Se revisaron todas las historias clínicas de urgencias y se identificaron todas las urgencias asmáticas atendidas en los hospitales del área estudiada (3 hospitales terciarios y 2 de segundo nivel), que se habían codificado con alguno de los siguientes diagnósticos: asma bronquial, broncospasmo, hiperreactividad bronquial, bronquitis asmática, bronquitis espástica, sibilancias, estado asmático, crisis asmática, ataque agudo o grave de asma y/o agudización grave del asma. La confirmación del diagnóstico de AA para cada paciente fue realizada con la historia clínica de urgencias por 2 de los autores (T.G. y F.M.) siguiendo los criterios clínicos propuestos por la Global Initiative for Asthma (GINA)13: historia de episodios de dificultad respiratoria, sibilancias y/u opresión torácica, y variabilidad de los síntomas; la historia clínica familiar de asma y/o de enfermedad atópica contribuyeron a establecer el diagnóstico13.
De los 276 episodios atendidos en los hospitales terciarios de lunes a jueves (tiempo programado para poder recoger los resultados durante el fin de semana) con diagnóstico confirmado tras la revisión de la historia clínica del SU, el diagnóstico pudo reafirmarse en 128 (tras una entrevista personal en 103 y por contacto telefónico en 25). En los 113 episodios atendidos en los hospitales secundarios, las AA fueron identificadas por uno de los autores del estudio basándose en la revisión de la historia clínica de urgencias.
Al mismo tiempo, se identificaron todos los episodios de AA atendidas por el SUD en el área poblacional estudiada. El diagnóstico de AA se estableció según el criterio del especialista del SUD que había acudido al domicilio del paciente. Los episodios visitados en primer lugar por el SUD y más tarde remitidos a uno de los hospitales de referencia se contabilizaron una sola vez. Se revisaron también los certificados de defunción expedidos por el servicio funerario del hospital, así como las autopsias judiciales practicadas durante este período. En cualquier caso, los pacientes a quienes se practicó la autopsia debían haber sido atendidos en algún momento en los SU y, por consiguiente, se contabilizaron una sola vez.
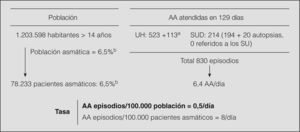
Población de riesgoSegún el censo de la ciudad de Barcelona14, hay un total de 449.210 habitantes en el área poblacional del Hospital Universitario Vall d'Hebron; 285.188 en la del Hospital del Mar, y 625.604 en la del Hospital Clínic y los 2 hospitales de segundo nivel (Hospital del Sagrat Cor y Hospital de Barcelona), lo que corresponde en conjunto a una población total de 1.360.002 habitantes. La población menor de 14 años representa el 11,5% (156.404 niños); por lo tanto, la población mayor de 14 años de referencia en este estudio se cifra en 1.203.598 individuos. El porcentaje de pacientes asmáticos en una población de 20 a 44 años de Barcelona se estimó en el 6,5%15, lo que, extrapolado al total de la población mayor de 14 años, representa un total de 78.233 pacientes.
Características clínicas y farmacológicas de las agudizaciones asmáticas graves atendidas en los hospitales terciariosEn esta parte del estudio únicamente se incluyó a los pacientes atendidos en los 3 hospitales terciarios. Con el fin de disponer de más tiempo durante el fin de semana para llevar a cabo la recogida de datos, sólo se registraron los casos atendidos de lunes a jueves. Por consiguiente, se analizaron 68 días en esta parte del estudio. Los datos se anotaron en unas hojas protocolizadas donde constaban: historia clínica de los pacientes, que incluía el día y el lugar de empeoramiento de la enfermedad16; si el inicio de la agudización fue agudo, esto es, instaurado en menos de 3h, o súbito, es decir, instaurado en menos de 30min17 (diferenciamos estas 2 formas de crisis, correspondientes a las consideradas de instauración rápida, porque en el asma epidémica por inhalación de polvo de soja producida de 1981 a 1988 en Barcelona la instauración fue súbita en muchos casos); tratamiento de base que seguían los pacientes18, y medicación tomada en las 12h previas a su llegada a urgencias19. La gravedad de las AA se determinó siguiendo los criterios adoptados por el informe de la GINA de 200220; en caso de no coincidir todos los parámetros, el grado de gravedad del episodio se clasificó de acuerdo con el parámetro que correspondía al mayor grado de gravedad. El episodio se consideró casi fatal o de riesgo vital cuando se daba al menos una de las siguientes circunstancias: a) parada respiratoria; b) necesidad de ventilación asistida, o c) presión arterial de anhídrido carbónico mayor de 50mmHg17. Se anotó el número de pacientes que ingresaron, considerándose ingresados aquellos que permanecían más de 24h en el hospital. El índice de comorbilidad de Charlson se calculó en cada uno de los grados de gravedad21.
Entrevista después del alta hospitalariaQuince días después de que los pacientes ingresados en los 3 hospitales terciarios hubieran recibido el alta hospitalaria, se les telefoneó con la finalidad de valorar el cumplimiento del tratamiento recibido y se les citó para confirmar los datos clínicos previos a su llegada a los SUH y valorar el estado clínico tras el alta.
Readmisiones en los servicios de urgencias hospitalarios en los 15 días posteriores al altaEn la sucesiva revisión de las hojas de urgencias y en la entrevista tras el alta, se identificó el número de readmisiones a los SUH que se habían producido durante los 15 días siguientes al alta hospitalaria.
Inmunoglobulina E específica para soja y concentraciones atmosféricas de antígeno de sojaPara poder comparar con los estudios previos de frecuentación de los pacientes con AA a los SUH durante las épocas de epidemias de asma en nuestra ciudad, se decidió estudiar las concentraciones ambientales de soja y la inmunoglobulina E (IgE) específica en suero. La IgE específica en suero se determinó por la técnica RAST (radioallergosorbent test)9. Un captador de aire situado junto al puerto permitió registrar a diario las concentraciones atmosféricas de antígenos de soja que quedaban retenidos en el filtro de papel. La técnica de dosificaciones es la que hemos descrito previamente10.
Episodios de agudización asmática identificados durante 2002Con el fin de determinar si la incidencia de pacientes que consultaron a los SU por AA durante los meses estudiados era representativa de la incidencia total anual de casos, se identificaron, siguiendo el mismo método de revisión de hojas de urgencias, todos los episodios de AA atendidas en los SUH y en el SUD, así como el número de pacientes fallecidos durante 2002.
Análisis estadísticoLa tasa de urgencias asmáticas se calculó con la siguiente fórmula: tasa = número de episodios × 105/número de habitantes × número de días. El número de episodios correspondía a los pacientes atendidos en los SUH (de los hospitales terciarios y secundarios), en el SUD, o los resultados finales de las autopsias (teniendo en cuenta que los pacientes fallecidos deberían haber sido atendidos previamente por los SU). La población de riesgo fue la población total mayor de 14 años perteneciente al área poblacional de los hospitales: 1.203.598 individuos. La población asmática representó el 6,5%: 78.233 pacientes.
Los intervalos de confianza de la tasa se calcularon asumiendo una distribución normal de la tasa, mediante la siguiente fórmula: intervalo de confianza = tasa ± Za/2 SE, donde SE=tasa/casos.
Los resultados de las características de los episodios y los pacientes se expresan como media ± desviación estándar o mediana (percentiles 25-75) para las variables continuas de acuerdo con la distribución de valores, o como número (porcentaje) para las variables categóricas. La comparación entre grupos se realizó con la prueba de la t de Student o el test de ANOVA para las variables cuantitativas de distribución normal; el test de Kruskal-Wallis para las variables cuantitativas de distribución no normal, o la prueba de la χ2 para las variables cualitativas. El análisis estadístico se efectuó con el programa Stata, versión 7.0 (StataCorp, 2002, College Station, TX, EE.UU.).
ResultadosTasa de agudizaciones asmáticas atendidas en los servicios de urgencias de la ciudad (fig. 1)En los SU de los 3 hospitales terciarios se identificaron 1.013 historias clínicas con alguno de los diagnósticos establecidos. La revisión de los datos confirmó el diagnóstico de asma bronquial en un total de 523 episodios (51%): 276 en el Hospital Universitario Vall d'Hebron, 141 en el Hospital del Mar y 106 en el Hospital Clínic. En los 2 hospitales de segundo nivel (dentro del área del Hospital Clínic) se registraron 113 episodios. Las agudizaciones identificadas en el SUD fueron en total 214, de las que 20 (10%) se remitieron al hospital.
Tasa diaria de agudizaciones asmáticas (AA) atendidas en los servicios de urgencias. SU: servicio de urgencias; SUD: SU domiciliario; SUH: SU hospitalario. aHospitales secundarios. bDatos obtenidos por el Grupo Español de Estudio Europeo del Asma15.
La incidencia diaria de AA atendidas (fig. 1) fue de 0,53/100.000 habitantes (intervalo de confianza del 95%, 0,46-0,56) o de 8,2/100.000 pacientes asmáticos (intervalo de confianza del 95%, 6,89-8,41). La incidencia fue 3 veces mayor en los SUH (0,42/100.000 población) que en el SUD (0,12/100.000 población).
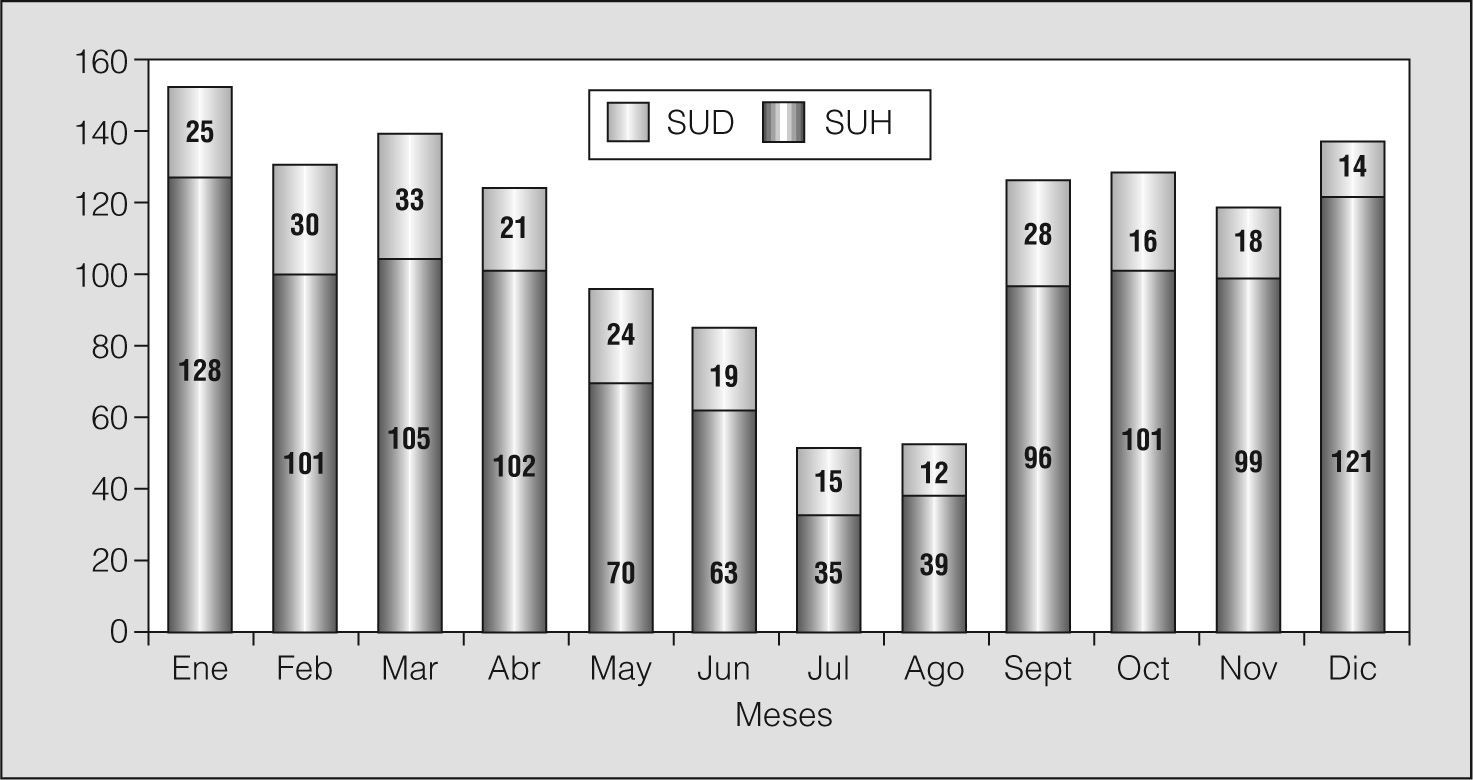
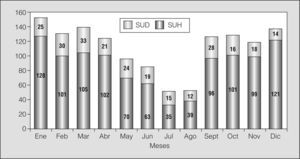
En la figura 2 se muestra el número de AA por meses durante el año 2002. La tasa media es de 6,3 AA/día, muy similar a los 6,4 AA/día registrados durante los 129 días de nuestro estudio.
Tasa de agudizaciones asmáticas (AA) atendidas durante el año 2002. El número total de AA durante los 365 días de 2002 fue de 2.305, es decir, 6,3 AA/día —4,7 AA/día en los servicios de urgencia hospitalarios (SUH) y 1,6 AA/día en el servicio de urgencias domiciliario (SUD)—. La media diaria de enero a abril fue de 7,9 AA/día; entre mayo y agosto, de 3,9 AA/día, y desde septiembre hasta diciembre, de 7,4 AA/día.
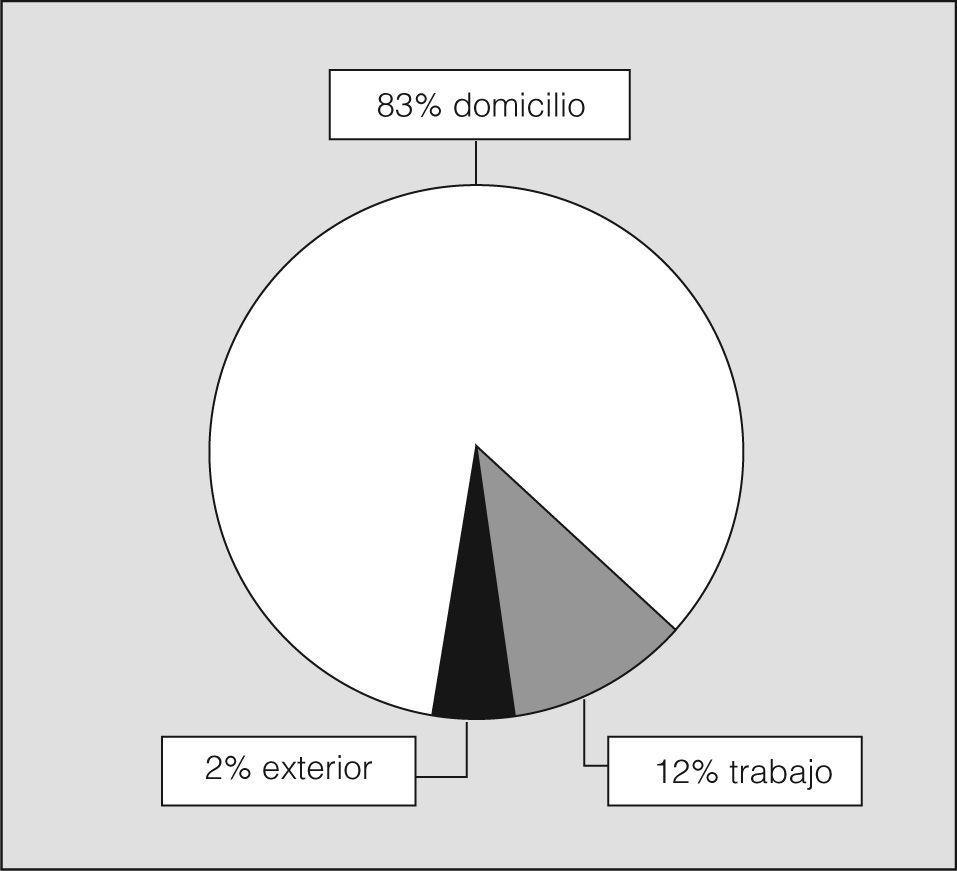
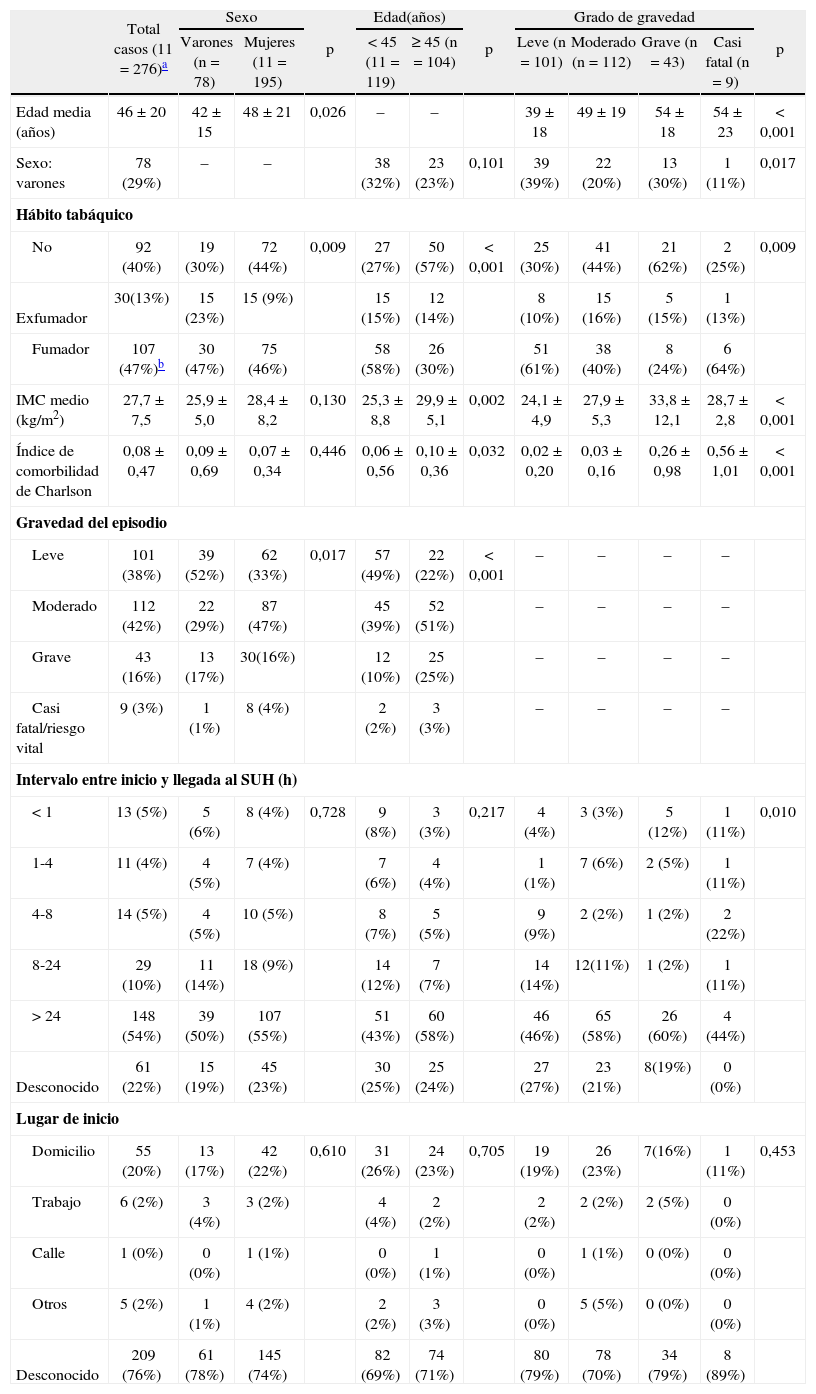
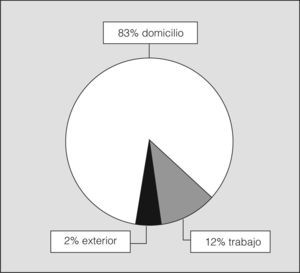
Se revisaron las historias clínicas de 276 episodios identificados en los hospitales terciarios de lunes a jueves. Además, después del alta hospitalaria se realizó una entrevista personal a 103 pacientes y se estableció contacto telefónico con 25. En la tabla I se muestran sus principales características, entre las que destaca el predominio de mujeres (71%), quienes también fueron mayoría en las AA consideradas moderadas, graves o casi fatales. Por el contrario, los pacientes que presentaron una AA de grado leve fueron mayoritariamente varones (p < 0,001) y jóvenes (p < 0,001). Refirieron un inicio agudo de la AA 66 pacientes (24%), de los que 55 (83%) lo presentaron en el domicilio, 8 (12%) en el lugar de trabajo y 3 (2%) en el exterior, es decir, en la calle (fig. 3). Catorce pacientes (5%) refirieron un inicio brusco del episodio, que tuvo lugar en el domicilio en 3 casos, en el puesto de trabajo en 6 y en la calle en 5. En los 206 restantes (75%) el inicio fue lento, y no pudieron precisar el comienzo. La AA se consideró grave en 43 pacientes (16%) y casi fatal en 9 (3%); estos pacientes acudieron más rápidamente a los SU que aquéllos con episodios leves (p = 0,01). El 54% del total de pacientes acudió a los SUH más de 24h después del inicio de los síntomas, con porcentajes similares en los distintos grados de gravedad. El índice de comorbilidad de Charlson fue significativamente mayor (p < 0,001) en los episodios graves (media 0,26 ± 0,98) y en los casi fatales (media 0,56 ± 1). La presión arterial a la llegada a urgencias, después de excluir a los pacientes con hipertensión conocida y aquéllos con presión sistólica mayor de 140mmHg o diastólica mayor de 90mmHg, fue de 123/75mmHg (rango: 49-90/88-140). Setenta pacientes (31%) declararon ser fumadores habituales.
Características clínicas de los 276 episodios de agudización asmática bronquial identificados en los servicios de urgencias de los hospitales terciarios, por sexo, edad y gravedad
| Total casos (11 = 276)a | Sexo | p | Edad(años) | p | Grado de gravedad | p | ||||||
| Varones (n = 78) | Mujeres (11= 195) | <45 (11= 119) | ≥ 45 (n= 104) | Leve (n= 101) | Moderado (n= 112) | Grave (n = 43) | Casi fatal (n = 9) | |||||
| Edad media (años) | 46 ±20 | 42 ± 15 | 48 ±21 | 0,026 | – | – | 39 ±18 | 49 ± 19 | 54 ± 18 | 54 ± 23 | < 0,001 | |
| Sexo: varones | 78 (29%) | – | – | 38 (32%) | 23 (23%) | 0,101 | 39 (39%) | 22 (20%) | 13 (30%) | 1 (11%) | 0,017 | |
| Hábito tabáquico | ||||||||||||
| No | 92 (40%) | 19 (30%) | 72 (44%) | 0,009 | 27 (27%) | 50 (57%) | < 0,001 | 25 (30%) | 41 (44%) | 21 (62%) | 2 (25%) | 0,009 |
| Exfumador | 30(13%) | 15 (23%) | 15 (9%) | 15 (15%) | 12 (14%) | 8 (10%) | 15 (16%) | 5 (15%) | 1 (13%) | |||
| Fumador | 107 (47%)b | 30 (47%) | 75 (46%) | 58 (58%) | 26 (30%) | 51 (61%) | 38 (40%) | 8 (24%) | 6 (64%) | |||
| IMC medio (kg/m2) | 27,7 ± 7,5 | 25,9 ± 5,0 | 28,4 ±8,2 | 0,130 | 25,3 ± 8,8 | 29,9 ±5,1 | 0,002 | 24,1 ±4,9 | 27,9 ± 5,3 | 33,8 ± 12,1 | 28,7 ± 2,8 | < 0,001 |
| Índice de comorbilidad de Charlson | 0,08 ± 0,47 | 0,09 ± 0,69 | 0,07 ± 0,34 | 0,446 | 0,06 ± 0,56 | 0,10 ± 0,36 | 0,032 | 0,02 ± 0,20 | 0,03 ±0,16 | 0,26 ± 0,98 | 0,56 ± 1,01 | < 0,001 |
| Gravedad del episodio | ||||||||||||
| Leve | 101 (38%) | 39 (52%) | 62 (33%) | 0,017 | 57 (49%) | 22 (22%) | < 0,001 | – | – | – | – | |
| Moderado | 112 (42%) | 22 (29%) | 87 (47%) | 45 (39%) | 52 (51%) | – | – | – | – | |||
| Grave | 43 (16%) | 13 (17%) | 30(16%) | 12 (10%) | 25 (25%) | – | – | – | – | |||
| Casi fatal/riesgo vital | 9 (3%) | 1 (1%) | 8 (4%) | 2 (2%) | 3 (3%) | – | – | – | – | |||
| Intervalo entre inicio y llegada al SUH (h) | ||||||||||||
| <1 | 13 (5%) | 5 (6%) | 8 (4%) | 0,728 | 9 (8%) | 3 (3%) | 0,217 | 4 (4%) | 3 (3%) | 5 (12%) | 1 (11%) | 0,010 |
| 1-4 | 11 (4%) | 4 (5%) | 7 (4%) | 7 (6%) | 4 (4%) | 1 (1%) | 7 (6%) | 2 (5%) | 1 (11%) | |||
| 4-8 | 14 (5%) | 4 (5%) | 10 (5%) | 8 (7%) | 5 (5%) | 9 (9%) | 2 (2%) | 1 (2%) | 2 (22%) | |||
| 8-24 | 29 (10%) | 11 (14%) | 18 (9%) | 14 (12%) | 7 (7%) | 14 (14%) | 12(11%) | 1 (2%) | 1 (11%) | |||
| >24 | 148 (54%) | 39 (50%) | 107 (55%) | 51 (43%) | 60 (58%) | 46 (46%) | 65 (58%) | 26 (60%) | 4 (44%) | |||
| Desconocido | 61 (22%) | 15 (19%) | 45 (23%) | 30 (25%) | 25 (24%) | 27 (27%) | 23 (21%) | 8(19%) | 0 (0%) | |||
| Lugar de inicio | ||||||||||||
| Domicilio | 55 (20%) | 13 (17%) | 42 (22%) | 0,610 | 31 (26%) | 24 (23%) | 0,705 | 19 (19%) | 26 (23%) | 7(16%) | 1 (11%) | 0,453 |
| Trabajo | 6 (2%) | 3 (4%) | 3 (2%) | 4 (4%) | 2 (2%) | 2 (2%) | 2 (2%) | 2 (5%) | 0 (0%) | |||
| Calle | 1 (0%) | 0 (0%) | 1 (1%) | 0 (0%) | 1 (1%) | 0 (0%) | 1 (1%) | 0 (0%) | 0 (0%) | |||
| Otros | 5 (2%) | 1 (1%) | 4 (2%) | 2 (2%) | 3 (3%) | 0 (0%) | 5 (5%) | 0 (0%) | 0 (0%) | |||
| Desconocido | 209 (76%) | 61 (78%) | 145 (74%) | 82 (69%) | 74 (71%) | 80 (79%) | 78 (70%) | 34 (79%) | 8 (89%) | |||
Valores expresados como media ± desviación estándar o número de pacientes (porcentaje).
IMC: índice de masa corporal; SUH: servicios de urgencias hospitalarios.
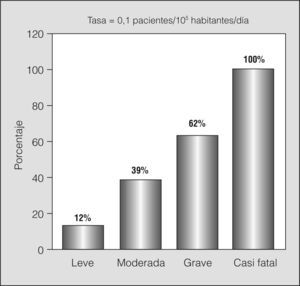
La tasa de hospitalización, teniendo en cuenta los 636 episodios que se atendieron en el SUD durante los 129 días, fue de 0,1/día/105 habitantes. Los porcentajes de hospitalización se correlacionaron con la gravedad (fig. 4). Dos pacientes ingresaron en el servicio de cuidados intensivos. El índice de comorbilidad de Charlson fue de 0,23 (puntuación 23) entre los pacientes hospitalizados y de 0,08 (puntuación 15) entre los pacientes no hospitalizados (p < 0,001). Entre los factores de comorbilidad identificados en los pacientes hospitalizados figuran los siguientes: diabetes (n = 6), enfermedad cerebrovascular (n = 2), enfermedad vascular periférica (n = 2), insuficiencia cardíaca congestiva (n = 2) e infarto de miocardio, cáncer y sida (un paciente cada uno).
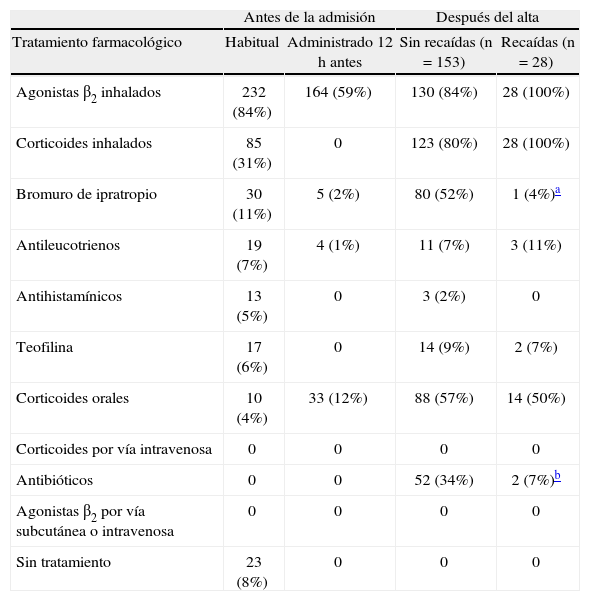
El tratamiento farmacológico previo y tras el alta hospitalaria de los SUH se muestra en la tabla II. Destaca la baja tasa de pacientes tratados regularmente con corticoides inhalados (31%) y que únicamente un 12% añadió corticoides orales en las 12h previas al ingreso.
Tratamiento farmacológico antes de la admisión (n = 276) y después del alta hospitalaria (n = 181)
| Antes de la admisión | Después del alta | |||
| Tratamiento farmacológico | Habitual | Administrado 12h antes | Sin recaídas (n = 153) | Recaídas (n = 28) |
| Agonistas β2 inhalados | 232 (84%) | 164 (59%) | 130 (84%) | 28 (100%) |
| Corticoides inhalados | 85 (31%) | 0 | 123 (80%) | 28 (100%) |
| Bromuro de ipratropio | 30 (11%) | 5 (2%) | 80 (52%) | 1 (4%)a |
| Antileucotrienos | 19 (7%) | 4 (1%) | 11 (7%) | 3 (11%) |
| Antihistamínicos | 13 (5%) | 0 | 3 (2%) | 0 |
| Teofilina | 17 (6%) | 0 | 14 (9%) | 2 (7%) |
| Corticoides orales | 10 (4%) | 33 (12%) | 88 (57%) | 14 (50%) |
| Corticoides por vía intravenosa | 0 | 0 | 0 | 0 |
| Antibióticos | 0 | 0 | 52 (34%) | 2 (7%)b |
| Agonistas β2 por vía subcutánea o intravenosa | 0 | 0 | 0 | 0 |
| Sin tratamiento | 23 (8%) | 0 | 0 | 0 |
La entrevista realizada a los pacientes después del alta hospitalaria sirvió para reafirmar tanto el diagnóstico como el tratamiento instituido al alta e identificar las recaídas (tabla II).
Readmisiones en los servicios de urgencias hospitalarios en los 15 días posteriores al altaDe los 276 (10%) episodios, hubo 28 recaídas, que ocurrieron en 23 pacientes (una paciente con un IMC de 64kg/m2 recayó 3 veces y otro paciente 2), por lo que el número total de pacientes atendidos fue de 253. Las características de los pacientes que presentaron recaída fueron las siguientes: edad de 63 años (rango: 22-89), 19 (72%) mujeres, IMC de 29kg/m2 (rango: 15-64) e índice de Charlson de 0,07 (puntuación 2; sólo 2 pacientes tuvieron historia de infarto de miocardio). En cuanto a la gravedad de los episodios, 4 fueron leves, 14 moderados, 6 graves y 4 casi fatales. El tratamiento que recibieron al alta tanto los pacientes que recayeron como los que no recayeron se muestra en la tabla II; la única diferencia significativa fue una menor prescripción de bromuro de ipratropio y antibióticos en los primeros (p < 0,0001 y p < 0,001, respectivamente). La presión arterial media en 85 de los 103 pacientes entrevistados tras el alta, una vez excluidos aquéllos con una presión máxima de 140mmHg y/o mínima de 90mmHg, fue de 112/71mmHg (rango: 90-130/64-95).
Concentraciones de inmunoglobulina E específica en suero y valores atmosféricos de antígeno de sojaÚnicamente 9 pacientes (8%) presentaron concentraciones de IgE superiores al punto de corte. La concentración atmosférica media de antígeno de soja fue de 37 U/m3, sin que se registraran picos por encima de 160 U/m3 ningún día.
Episodios de agudización asmática identificados durante 2002Como ya hemos referido (fig. 2), la cifra promedio de AA por día fue de 6,3, valor muy similar a la de 6,4/día registrado durante los 129 días del presente estudio.
DiscusiónEl número de AA que requirieron asistencia fue de 0,5 episodios/105 habitantes/día. Éste es el primer estudio dirigido a establecer la tasa de pacientes asmáticos atendidos en los SUH y el SUD de una ciudad. La media de 6,4 AA/día durante los 129 días del estudio es representativa, al ser muy similar a la cifra promedio de 6,3 AA/día identificada durante todo el año. El conocimiento de esta tasa podrá utilizarse en estudios posteriores como una medida del grado de control de la población asmática y de la calidad asistencial de nuestra ciudad, ya que un mejor control clínico permite disminuir el número de AA22 y, en consecuencia, la necesidad de acudir al hospital23. En 1998-1999 la media diaria de AA atendidas exclusivamente en los SUH fue de 4,2/día (para 1.245.060 habitantes)10. Dado que en Europa el número de pacientes asmáticos se ha duplicado en los últimos 10 años1 y que hoy día en Barcelona las concentraciones atmosféricas de antígeno de soja son las mismas que en 1989, cuando no había epidemias (es decir, muy bajas), puede darse por sentado que en la actualidad la población asmática de nuestra ciudad está mejor controlada que en 1989. Además, el conocimiento de la tasa de AA puede ayudar a sospechar la acción de algún agente desencadenante, como, por ejemplo, antígeno de soja, esporas de hongos o cualquier otro agente que eventualmente pueda precipitar episodios de asma.
Alrededor de un 20% del total de AA fueron atendidas por el SUD. Esta cuantificación permitió una estimación más real de las AA. Además, dado que un alto porcentaje de las muertes por asma ocurren fuera de los SUH24, para establecer la tasa de mortalidad es preciso disponer no sólo de esta información de la atención domiciliaria, sino también revisar las autopsias llevadas a cabo en la ciudad.
Únicamente un 31% de los pacientes tomaba corticoides inhalados (CI), porcentaje inferior al 50% documentado por nuestro grupo en pacientes controlados en asistencia primaria de nuestra área25. Es bien conocido que los CI poseen una gran efectividad para controlar el asma, disminuir la tasa tanto de AA26 como de hospitalizaciones23 por asma y, más concretamente, evitar episodios asmáticos de riesgo vital27 y muertes por asma28. Además, el médico investigador anotaba la toma de CI sólo si constaba en la historia clínica y/o el paciente lo manifestaba, lo que probablemente impide poder afirmar que los pacientes se administraban el fármaco de forma regular. Si a esto añadimos la deficiente técnica de administración, que en nuestro país se ha comprobado en el 19 y el 30% de los casos, respectivamente29, puede calificarse de alarmante el grado de infratratamiento de los pacientes que se presentan con un cuadro de AA. Esta baja utilización de los CI está bien documentada en la literatura médica y constituye una de las causas más importantes de AA22,26. Por otro lado, también se han descrito un tratamiento preventivo inapropiado y un mal cumplimiento de éste en un 31 y un 21% de los niños atendidos en el hospital, respectivamente30. Esta situación supone además un enorme gasto económico, en especial si los pacientes finalmente son hospitalizados31.
Asimismo, sólo un 30% de los pacientes con un episodio de asma casi fatal tomaban CI, porcentaje inferior al 57% encontrado en un estudio multicéntrico realizado en nuestro país partiendo de la misma definición de episodio casi fatal17. En Francia se describió que un 47% tomaba CI, aunque el criterio de asma casi fatal era menos restrictivo18.
Si bien el uso temprano de corticoides orales reduce las admisiones en el hospital32, únicamente un 12% de los pacientes los había tomado en las 12h previas a su admisión en los SU, a pesar de que en un 54% la AA se había iniciado 24h antes de que acudieran a urgencias (tabla I). Por lo que se refiere a los pacientes con asma casi fatal, tan sólo un 29% había añadido esta medicación. En el estudio realizado en nuestro país por Plaza et al17 el porcentaje fue aún menor.
En nuestro estudio hubo un mayor porcentaje de mujeres (71%), hecho ya constatado en otros estudios33,34. También se comprobó un predominio muy significativo de mujeres (8:1) en los episodios de asma casi fatal, lo que difiere de los resultados del estudio de pacientes con asma casi fatal efectuado en nuestro país17 y de los hallazgos de otros trabajos18,35, donde que el porcentaje de mujeres resultó ligeramente superior al de varones.
Igualmente es digno de resaltar el alto porcentaje de pacientes que eran fumadores habituales, un 31%, cifra comparable con los resultados de Salmeron et al18 en Francia. En el mismo año, el porcentaje de fumadores entre los pacientes asmáticos atendidos en los centros de asistencia primaria de nuestra área fue del 17%25. Hay que puntualizar que la proporción de fumadores entre los pacientes con episodios graves (24%) fue menor que entre los pacientes con episodios moderados (40%) o leves (61%). Por lo tanto, aun teniendo en cuenta que los pacientes con episodios leves eran más jóvenes y que entre ellos había más fumadores, parece que el hábito tabáquico no desempeña un papel importante a la hora de desencadenar AA graves. Por el contrario, entre los pacientes con episodios casi fatales el porcentaje de fumadores era mayor (64%) que entre aquéllos con episodios graves de la misma edad.
Por lo que se refiere a la gravedad de los episodios, el 37% fueron leves, el 41% moderados, el 16% graves y un 3% casi fatales. Estos porcentajes, basados en criterios de clasificación similares pero no idénticos a los del ya referido estudio de Salmeron et al18 (p. ej., el estudio francés no tuvo en cuenta los valores de la gasometría), difieren de los hallados por estos autores (un 26% de episodios leves o moderados, un 49% graves y un 26% casi fatales). Las diferencias pueden deberse, entre otros factores, a las diferencias existentes entre los sistemas de atención primaria de ambos países. Es posible que en el sistema francés las AA leves y moderadas se resuelvan más frecuentemente en los centros de asistencia primaria. También es muy probable que nuestro uso de la clasificación de la GINA fuera más restrictivo en la categorización de los episodios de agudización grave. En una revisión de los pocos estudios realizados, McFadden36, después de afirmar que la incidencia y la prevalencia de los episodios graves son desconocidas, refiere un 21% de Aa graves y un 5,1% casi fatales, porcentajes similares a los obtenidos en nuestro estudio.
En relación con el IMC, los pacientes con agudización leve que acudieron a los SUH eran significativamente más jóvenes y, por consiguiente, su IMC era en general normal. Con el aumento de la gravedad del episodio, los pacientes eran de mayor edad y su IMC significativamente más alto. El porcentaje de IMC más elevado se encontró en pacientes con AA grave (p < 0,0001), como se ha descrito en otras publicaciones37,38. La tasa de hospitalización (un 30% de los pacientes atendidos en los SU) fue de 0,1/día/105 habitantes, cifra inferior a la de 0,8/día/105 estimada en los hospitales de Chicago39 y distinta también de la tasa de los hospitales franceses, donde se hospitalizó al 54%18. Hay que tener en cuenta que en nuestro estudio se consideró que un paciente estaba ingresado cuando permanecía en el hospital más de 24h, lo que explica en parte por qué ingresó un 12% de los pacientes con AA leve. Como cabía esperar, el 100% de los pacientes que acudieron a los SU con un ataque de asma de riesgo vital y más de la mitad de los que acudieron con episodios graves fueron hospitalizados, datos que avalan el criterio aplicado en la clasificación de la gravedad de la AA.
El índice de comorbilidad de Charlson21 fue significativamente mayor en los pacientes con episodios de AA graves o casi fatales, circunstancia que a buen seguro favoreció su hospitalización. Por lo tanto, en los estudios de hospitalización de las AA también deben tenerse en cuenta las enfermedades acompañantes que presentan los pacientes asmáticos, hecho que hasta la fecha no se había referenciado.
En cuanto a las readmisiones en los SUH en los 15 días posteriores al alta hospitalaria, el 10% registrado es menor que el mencionado en otros estudios (12-16%)40. El tratamiento con CI y corticoides orales que recibieron estos pacientes cuando se les dio el alta fue similar al de los demás pacientes, como también comprobaron Emerman et al41, si bien se les prescribieron menos bromuro de ipratropio y antibióticos (tabla II), dato que, por lo que se refiere al ipratropio, no hemos hallado descrito en la literatura médica. En relación con los antibióticos, el estudio TELICAST42 ha descrito recientemente los efectos beneficiosos de la telitromicina en las AA.
Por otro lado, el presente estudio confirma la efectividad de las medidas preventivas adoptadas en la descarga de grano de soja, ya que las concentraciones séricas de anticuerpos específicos se hallaban elevadas sólo en el 8% de los pacientes, porcentaje algo superior al 4,6% hallado en las AA que acudían en los años ochenta a urgencias en un día no epidémico9. Asimismo, la concentración atmosférica media de antígeno de soja fue de 37 U/m3, es decir, muy baja, y sin picos que superasen los 160 U/m3 ningún día.
En conclusión, se ha estimado por primera vez la tasa de AA. Se ha comprobado que en alrededor de una cuarta parte el inicio era agudo y en un 5% súbito, que un 16% de los episodios eran graves y un 3% de riesgo vital. Se ha demostrado asimismo una alarmante tasa de infratratamiento. Igualmente se ha observado que los pacientes con asma grave son más obesos y que la tasa de hospitalización está directamente relacionada con la gravedad de la agudización. En la hospitalización de los pacientes influye la presencia de comorbilidades. Por otro lado, las concentraciones atmosféricas de soja son bajas, lo que confirma la efectividad de las medidas preventivas adoptadas en las descargas. Deberán realizarse otros estudios para dilucidar la utilidad de las medidas repetidas de la tasa de AA como reflejo del grado de control del asma en una población determinada.
AgradecimientosLos autores quieren dar las gracias a Dolores Untoria, enfermera de la Unidad de Investigación en Neumología, por su indispensable ayuda en las pruebas realizadas a los pacientes entrevistados. Al Dr. Milla, jefe de Urgencias del Hospital Clínic; a la Dra. Torre, del Hospital del Mar, y al Dr. José María Casanellas, del Hospital Universitario Vall d'Hebron; al Dr. Josep Lluís Aliaga, del Hospital de Barcelona, y a la Dra. Olga Parra, del Hospital del Sagrat Cor, por facilitar la revisión de los datos de los servicios de urgencias. A los Dres. Josep Arimany y Jordi Medallo, por facilitar los datos de las autopsias judiciales. Al Dr. Fernando García, por facilitar los datos del Servicio de Urgencias Domiciliarias (061). A Maite Valdeolivas y Rosa Lloria, por su ayuda en la preparación del manuscrito, y a Celine Cavallo por la ayuda con la preparación de una versión anterior del artículo.
Estudio financiado en parte por la Fundació Catalana de Pneumologia (FUCAP), por el CIBERES CB 06/036 y CIBERESP CB 06/030, Instituto de Salud Carlos III, Madrid y por una beca de la IDIAP Jordi Gol.