Se propone la identificación de las agudizaciones asmáticas (AA) atendidas en el Servicio de Urgencias y en el domicilio como parámetro de control y vigilancia de la actuación de desencadenantes ambientales.
Pacientes y métodos Se identificaron todas las AA atendidas durante los años 2005 y 2011 en el hospital de referencia de la zona y en el domicilio de los pacientes por el Servicio de Emergencias Médicas.
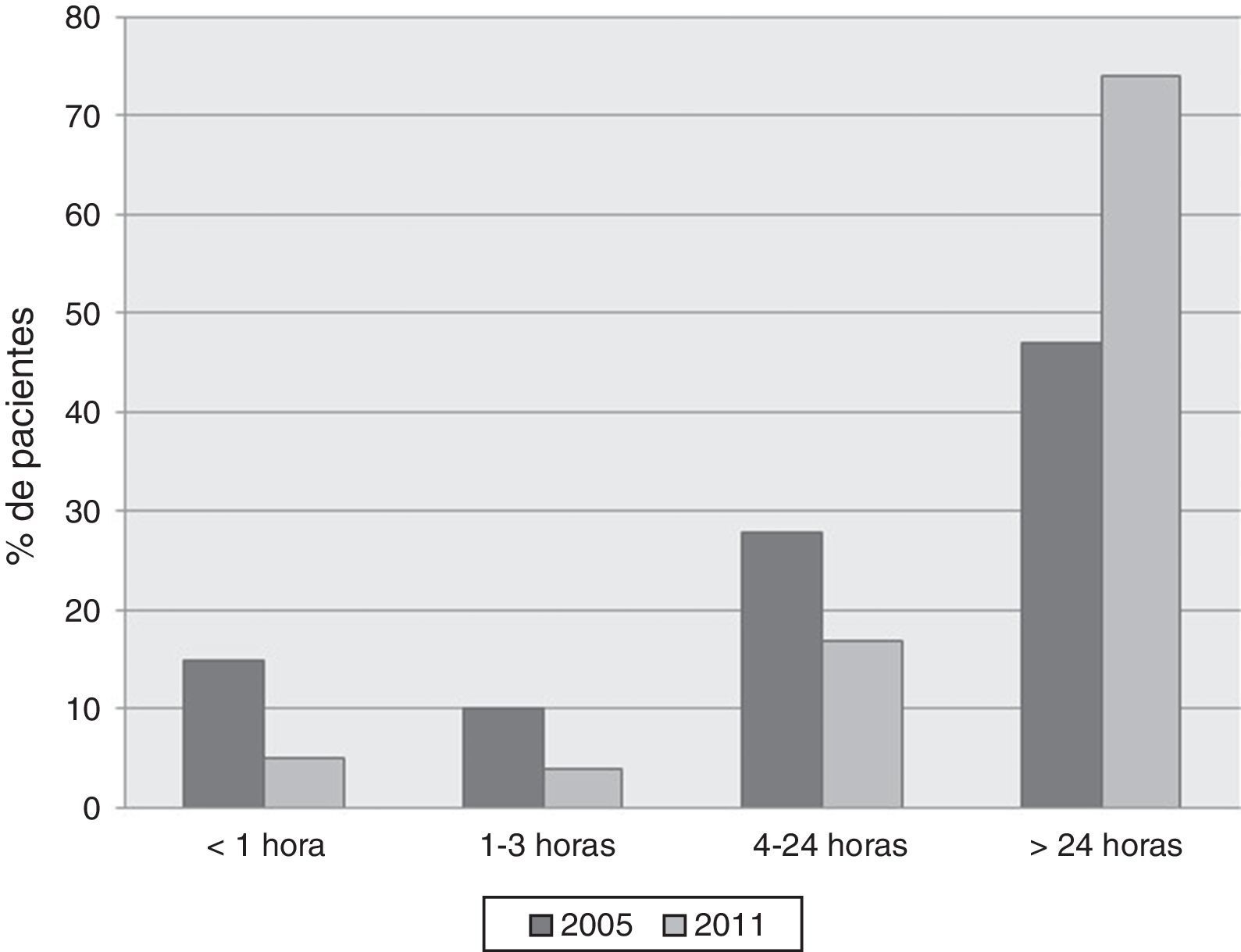
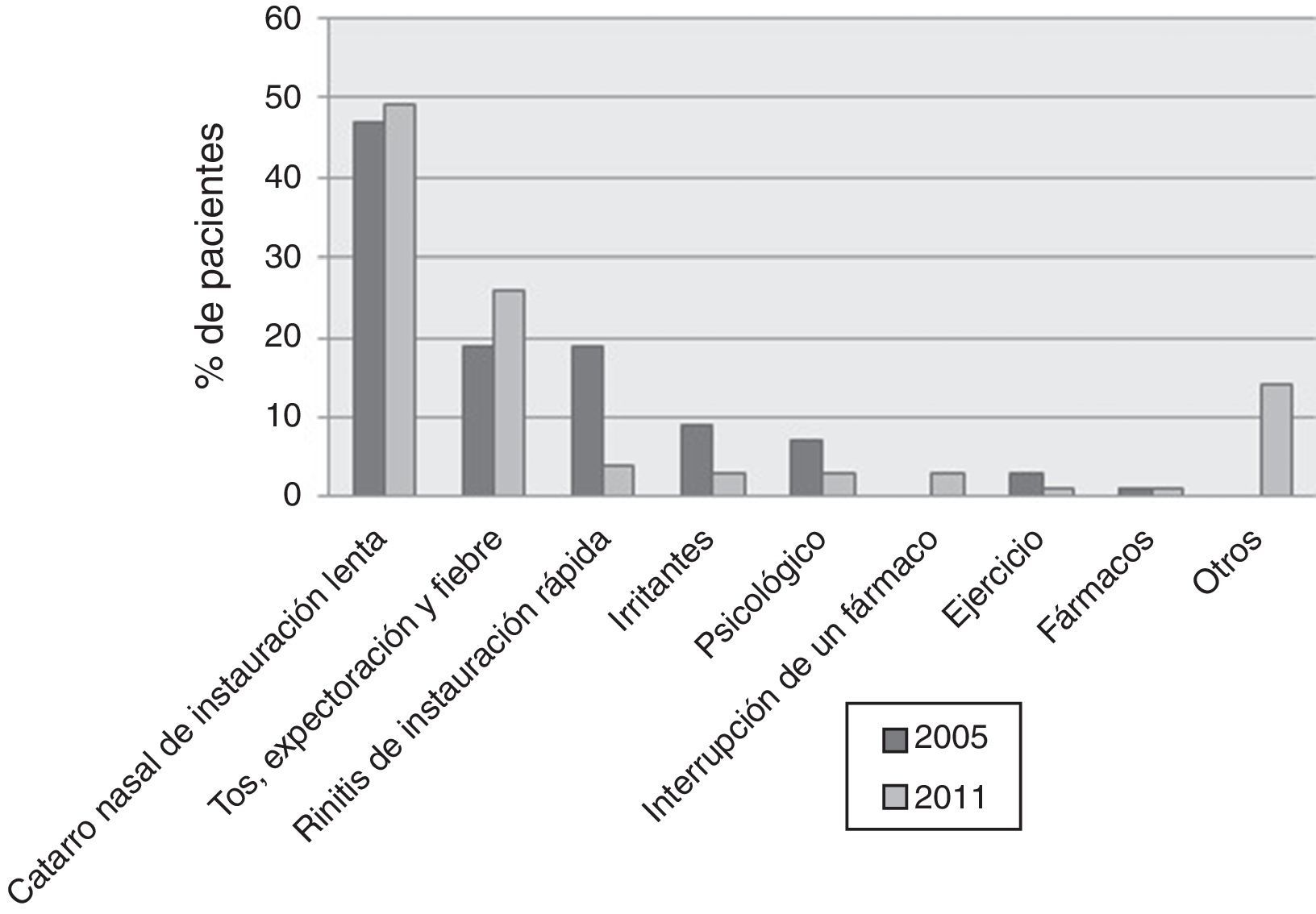
ResultadosLa incidencia fue de 1,93AA/106habitantes/día en el año 2005 y de 2AA/106habitantes/día en el 2011. Los desencadenantes más frecuentes fueron: un catarro nasal de instauración lenta de más de 24h en 104/219 (47%) de las AA en 2005 y en 107/220 (49%) en 2011; un cuadro bronquial previo con tos, expectoración y fiebre se registró en 41/219 (19%) en el año 2005 y en 57/220 (26%) de las AA en 2011. En conjunto, el 49% (2005) y el 74% (2011) de las AA se habían iniciado más de 24h antes de su admisión.
ConclusionesNo se han observado cambios significativos de la tasa de frecuentación en los servicios de urgencias por AA entre los años 2005 y 2011. Los desencadenantes más frecuentes fueron el catarro nasal y un cuadro bronquial con expectoración y fiebre. La instauración de la AA fue de más de 24h en al menos la mitad de las AA. Estos hallazgos parecen indicar que existe un margen de mejora en la asistencia ambulatoria del paciente asmático.
The identification of asthma exacerbations (AE) seen in emergency departments and in the home is proposed as a parameter of asthma control and for monitoring environmental triggers.
Patients and methodsAll AEs seen in 2005 and 2011 in the reference hospital of the region and in the patients’ homes by the Emergency Medical Services were identified.
ResultsThe incidence of AE was 1.93/106inhabitants/day during 2005, and 2/106inhabitants/day in 2011. The most common triggers were slow onset common cold of more than 24h duration in 104/219 (47%) AEs in 2005 and 107/220 (49%) in 2011; prior bronchial symptoms with cough, expectoration and fever were recorded in 41/219 (19%) in 2005 and in 57/220 (26%) AEs in 2011. In total, 49% (2005) and 74% (2011) of the AEs had onset more than 24h before admission.
ConclusionsNo significant differences were observed in the rate of attendance in the emergency department due to AE between 2005 and 2011. The most common triggers were common cold and bronchial symptoms with expectoration and fever. AE had begun more than 24h previously in at least half of cases. These findings appear to suggest that there may be a scope for improvement in the outpatient care of the asthmatic patient.
Las agudizaciones asmáticas (AA) se consideran consecutivas, bien a un mal control basal del paciente, o bien a la actuación de un desencadenante1. Por ello, se cree que un tratamiento adecuado y la evitación de los desencadenantes conocidos condicionan un buen control de la enfermedad y consiguen prevenir reagudizaciones1.
En los años recientes, diferentes estudios han concluido que seguir las recomendaciones de las guías internacionales en el tratamiento de base evita reagudizaciones y consumo de recursos sanitarios2. En efecto, el estudio de Molfino et al.3 evidenció que un programa de seguimiento de pacientes asmáticos que incluía un tratamiento óptimo y un autocontrol se asociaba a una mayor supervivencia, lo cual está en relación directa con la evitación de las AA. Del mismo modo, es conocido que el uso continuado de esteroides inhalados se asocia a una disminución de las agudizaciones y a una reducción de la mortalidad4,5. En definitiva, está ya bien establecido que un correcto tratamiento de base administrado por escrito y, en el caso de inicio de una agudización, tener un plan de acción previamente establecido, en el que se incluyan corticosteroides orales, mejora el control de los pacientes y se previenen las AA6. Recientemente se ha comprobado, además, que con únicamente 2 intervenciones educativas de corta duración, tras adecuar el tratamiento a las guías, se evitan visitas al médico de familia y al Servicio de Urgencias7.
Dada la dificultad de poder identificar todas las AA como parámetro del grado de control de una población, en el presente estudio, tal como ya se había realizado en anteriores investigaciones (ASMAB I8 y II9), se propuso la identificación de una parte de estas AA: aquellas atendidas en el Servicio de Urgencias del hospital de referencia y las visitadas durante el mismo periodo en el domicilio de los pacientes por el Servicio de Emergencias Médicas (SEM). En efecto, en el ASMAB I8, realizado en el periodo otoño 2001-invierno 2002, y en el ASMAB II, llevado a cabo en otoño del año 20039, nuestro grupo ya realizó esta investigación en Barcelona, pudiéndose comprobar que la tasa diaria de AA era de 0,53 y 0,37 exacerbaciones por 105habitantes/día, respectivamente, es decir, entre 4 y 5 pacientes atendidos al día por cada millón de habitantes.
El conocimiento de la incidencia de las AA puede servir, por un lado, para deducir el grado de control de la población asmática de la zona, y por otro, para que, en el caso de actuación de un agente desencadenante en el medio ambiente, se pueda evaluar el grado de incidencia de las AA durante esta actuación y compararla con la de los días ordinarios. Este fue el caso de Barcelona en los años 1981-1987, donde a consecuencia de la descarga de grano de soja en el puerto se detectaron cifras altas de pacientes que acudían por una AA a los servicios de urgencias10. Este mismo tipo de estudio podrá servir, por ejemplo, para determinar el incremento, o no, de las AA en los días con un elevado nivel de contaminación en las ciudades.
Con el objetivo principal de determinar de nuevo esta incidencia de AA hemos llevado a cabo 2 nuevos estudios durante todo el año 2005 y el año 2011, efectuados ambos con el mismo protocolo de recogida de datos, en la misma zona y en los 2 niveles asistenciales citados: domicilio y servicio de urgencias hospitalario. Como objetivos secundarios también se han investigado los factores desencadenantes de la AA y las características del inicio de la agudización.
Material y métodosDiseño del estudioSe trata de 2 estudios prospectivos realizados durante todo el año 2005 (ASMAB III) y todo el año 2011 (ASMAB IV). Ambos se diseñaron para calcular la tasa de frecuentación de las AA acaecidas en los individuos de edades comprendidas entre los 14 y los 70 años, que habían sido atendidos en el Servicio de Urgencias del único hospital de referencia de la zona. Simultáneamente se identificaron las AA atendidas en el propio domicilio de los pacientes. Los datos de estos se trataron de forma confidencial de acuerdo con la Ley de Protección de Datos española vigente. El estudio fue aceptado por el Comité Ético del centro.
Población a estudioSegún el censo de la ciudad de Barcelona, en el año 2005 había un total de 453.196 habitantes empadronados en el área de referencia del hospital. La población menor de 14 años representaba el 10,9%, y la mayor de 70 años, el 15,52%; por tanto, la población comprendida entre los 14 y los 70 años la constituían 333.462 individuos. En el año 2011 había un total de 404.972 habitantes, cuya población menor de 14 años representaba el 12,3%, y de mayores de 70 años, el 15,77%; por tanto, la población de referencia se cifró en 291.296 habitantes11.
Métodos y criterios de inclusión para la identificación de los pacientes con agudización asmática atendida en el hospitalPara la identificación de las AA atendidas en el hospital se utilizó el mismo protocolo de recogida de datos empleado en los estudios precedentes (ASMAB I y ASMAB II)8,9: mediante una hoja confeccionada ad hoc donde se incluyeron los datos personales de cada paciente, la fecha, el tiempo de evolución antes de acudir a Urgencias y el desencadenante principal. Los datos de los pacientes atendidos en su domicilio, al igual que en los estudios previos, fueron suministrados por el propio SEM.
En resumen, se identificaron semanalmente por los médicos encargados de ambos estudios (TG en 2005 e IO en 2011) todos los episodios de AA atendidos en el Servicio de Urgencias. Se revisaron las historias clínicas de los individuos que presentaban alguno de los siguientes diagnósticos: asma bronquial, broncoespasmo, hiperrespuesta bronquial, bronquitis asmática, bronquitis espástica, sibilantes, estado asmático, crisis asmática, ataque asmático agudo o grave y agudización grave del asma. Se aceptó el diagnóstico de asma si el paciente, además del diagnóstico de asma efectuado en el Servicio de Urgencias, cumplía los criterios clínicos establecidos por la GINA1, es decir: historia de episodios de disnea, sibilantes y opresión torácica, así como la variabilidad de estos síntomas; una historia familiar compatible con asma y atopia favoreció el diagnóstico. Solo si el paciente reingresaba antes de transcurridos 15 días desde el alta del Servicio de Urgencias se consideraba como una recaída, mientras que si reingresaba después de este periodo se contabilizaba como un nuevo episodio.
Análisis estadísticoLa tasa de incidencia de las AA atendidas por el Servicio de Urgencias del hospital en 2005 y en 2011 se calculó con la siguiente fórmula:Tasa= [número de episodios/(población en riesgo×número de días)]×105
La población en riesgo fue en 2005 de 333.462 individuos, y de 291.296 en 2011. El porcentaje de pacientes asmáticos en la ciudad de Barcelona se estimó en el 6,5%12, lo que representa un total de 19.030 individuos en 2005 y 18.934 en 2011. El tiempo de seguimiento en los 2 periodos fue de 365 días.
Se analizó la diferencia de tasas de AA entre los años 2005 y 2011 y se calculó su significación estadística. Las características clínicas de los episodios de AA en el domicilio y el hospital en 2005 y 2011 se expresan como frecuencias absolutas y sus correspondientes porcentajes. Se compararon las características de los episodios y de los pacientes en los 2 periodos mediante la prueba de Chi2. Los resultados se consideraron estadísticamente significativos si p<0,05. El análisis estadístico se efectuó con el programa SPSS®, versión 17.0.
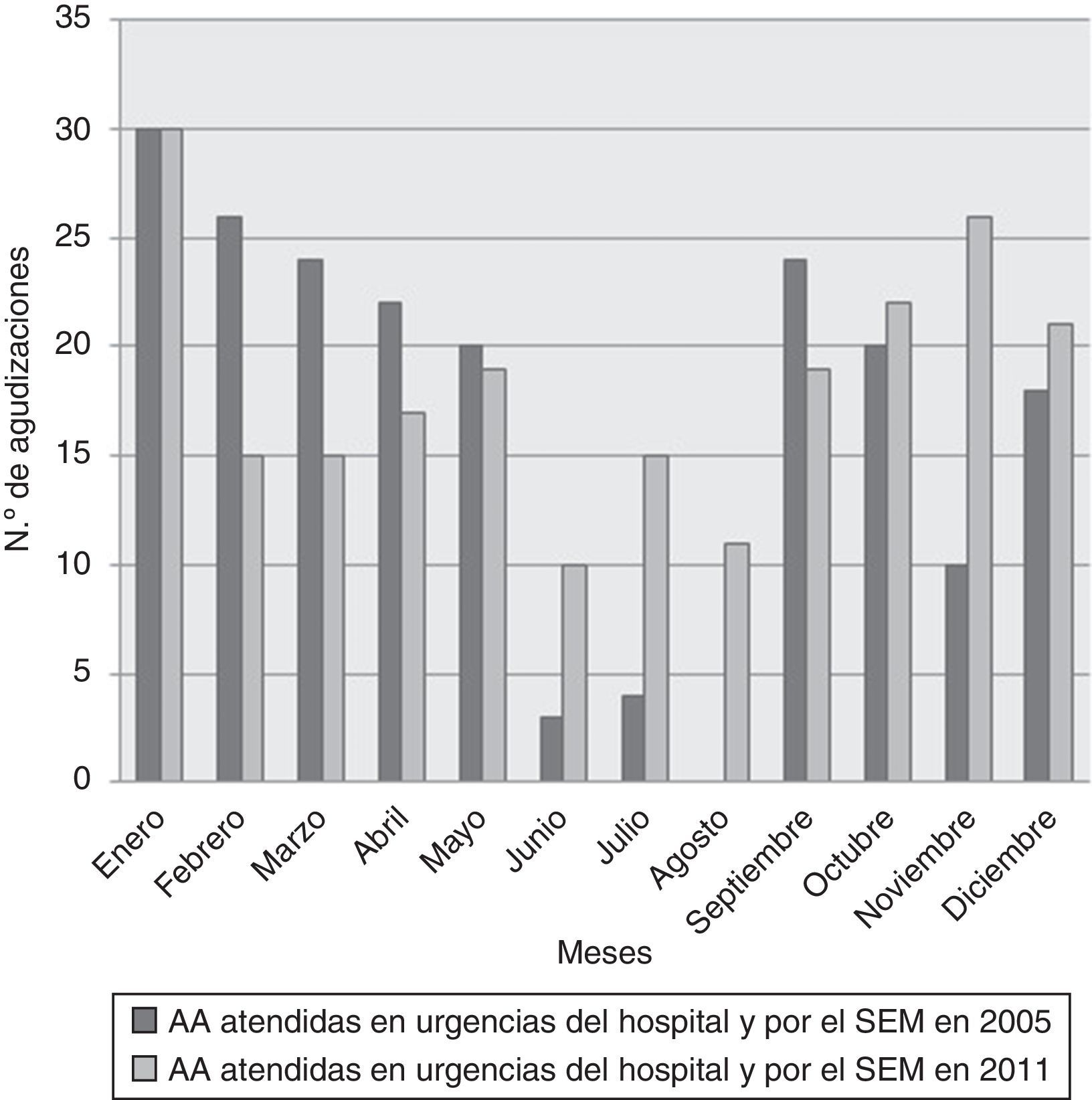
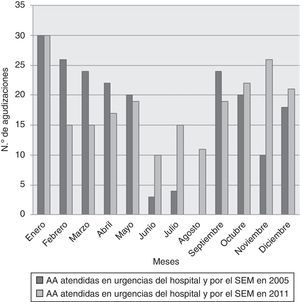
ResultadosTasa (tabla 1)En el año 2005, durante los 365 días que duró el estudio, se identificaron un total de 235 AA atendidas tanto en el Servicio de Urgencias del hospital como por el SEM. Por lo tanto, la tasa de incidencia fue de 1,93AA/106habitantes/día. La tasa de incidencia durante el mismo periodo de 365 días en 2011 fue de 2,0AA/106habitantes/día. Teniendo en cuenta solo la población asmática12, la tasa sería de 34 y 31AA/106 pacientes asmáticos en 2005 y 2011, respectivamente. En el año 2011 el número de asmáticos mayores de 70 años que acudieron a Urgencias fue de 260, por lo que si se tienen en cuenta también las AA en pacientes de hasta 90 años, tal como se hizo en los estudios ASMAB I y II, la población total sería de 355.160 habitantes y la tasa sería de 4,4AA/106. La frecuentación por meses en el año 2005 y en el 2011 está expuesta en la figura 1.
Tasa de agudizaciones asmáticas atendidas en el Servicio de Urgencias y en el domicilio por el Servicio de Emergencias Médicas
| Año 2005 | Año 2011 | ||
|---|---|---|---|
| Población 14-70 años | 333.462 habitantes | Población 14-70 años | 291.296 habitantes |
| AA, n | 235 | AA, n | 220 |
| TASA: 1,93AA/106hab/día | TASA: 2,0AA/106hab/día | ||
| Población 14-90 años | 355.160 habitantes | ||
| AA, n | 460 | ||
| TASA: 4,33AA/106hab/día |
En el año 2005, 17 pacientes tratados por el SEM en su domicilio no requirieron remisión posterior al hospital, mientras que en el año 2011 todos los pacientes atendidos por el SEM fueron sistemáticamente enviados a Urgencias.
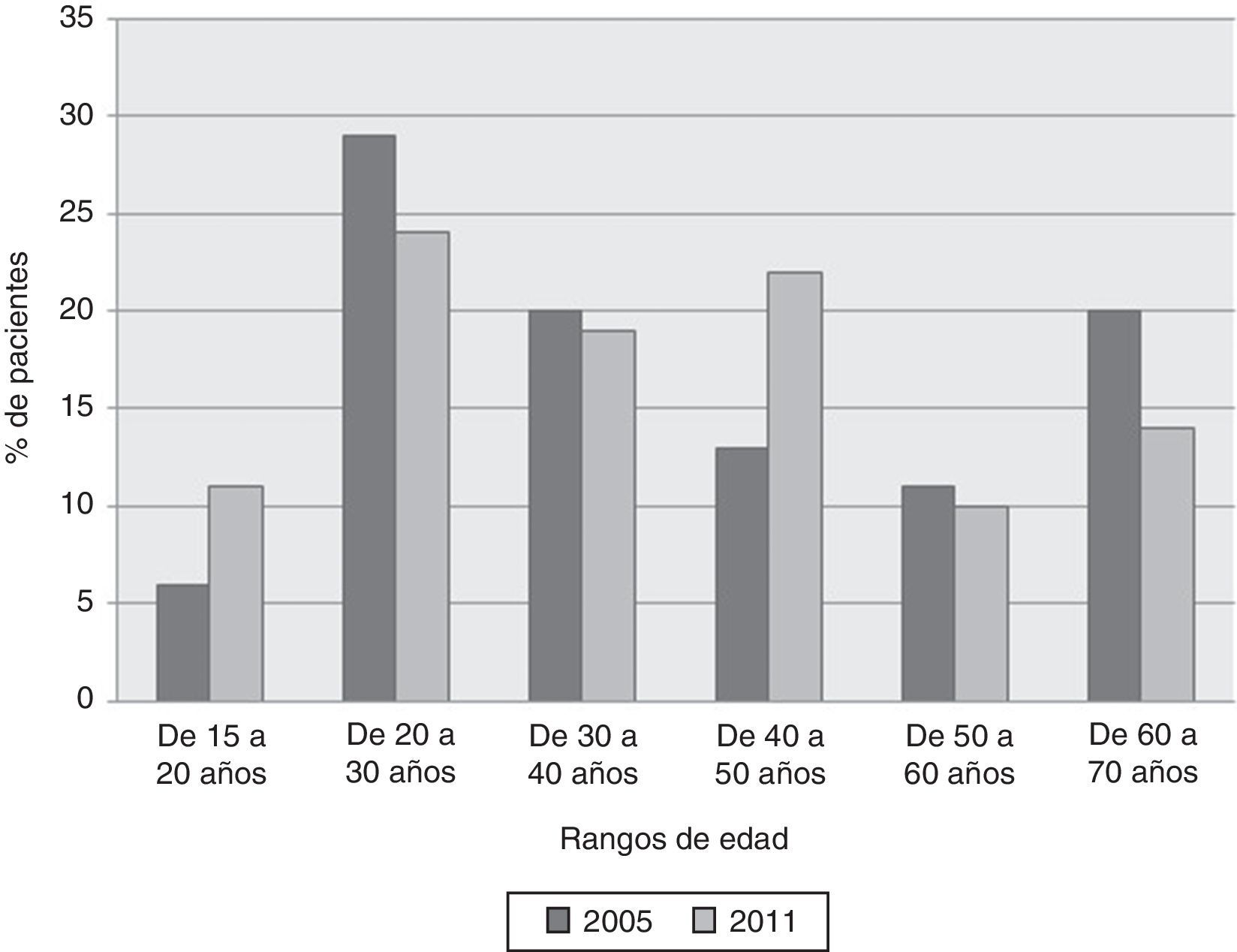
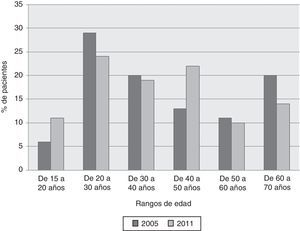
La distribución de las AA por edades se describe en la figura 2. De los 219 pacientes asmáticos atendidos en el hospital, 149 (68%) en el año 2005 y 149/220 (68%) en el año 2011 eran mujeres. En el año 2005 eran fumadores 62/204 (30%) pacientes, 115/204 (57%) eran no fumadores, y 27/204 (13%), exfumadores. En 2011 estas cifras fueron 61/215 (28%), 139/215 (63%) y 15/215 (7%), respectivamente.
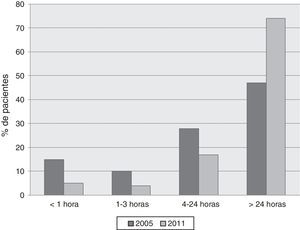
Datos de inicio de la agudizaciónEl tiempo de instauración de las AA en el año 2005 (fig. 3) fue súbito (inferior a una hora) en el 13%; agudo (1-3h) en el 10%; entre 4-24h en el 28%, y superior a las 24h en el 49% de los pacientes. En el año 2011 estas cifras fueron del 5, 4, 17 y 74%, respectivamente.
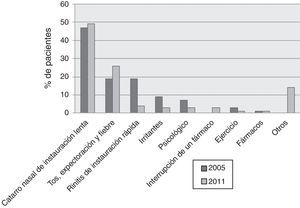
Respecto a la identificación de un factor desencadenante de la AA, en el año 2005 (fig. 4), 104/219 (47%) pacientes habían sufrido previamente un catarro nasal de instauración lenta; 34/219 (16%), un cuadro bronquial con tos, expectoración verdosa o amarillenta y fiebre; 33/219 (15%), una clínica de rinitis y estornudos de instauración rápida, y 19/219 (9%), una exposición a un factor irritante. Siete de 219 (3%) pacientes estaban realizando ejercicio en el momento de iniciar la AA. En 19/219 (9%) pacientes el desencadenante fue un acontecimiento estresante, y solo 2/219 (1%) pacientes relacionaron el inicio de la AA con la toma previa de un fármaco. Ninguna agudización se atribuyó a la interrupción de la medicación antiasmática horas/días antes. Únicamente en un paciente (0,5%) no se pudo identificar ningún desencadenante. Los mismos datos fueron analizados en 2011 y están expuestos en la figura 4.
DiscusiónLos datos del estudio actual muestran que las tasas de AA atendidas en 2005 y 2011, en el hospital y por el SEM, fueron de 1,93 y 2,0AA/106habitantes-día, respectivamente, es decir, alrededor de 2/106habitantes/día. Esta cifra es algo menor que la tasa que hallamos en los estudios anteriores: 5,3AA/106 en 20018 y 3,7AA/106 en 20039, sin embargo, estos 2 últimos estudios fueron realizados en los meses de noviembre de 2001 a febrero de 2002 (ASMAB I)8 y de octubre a noviembre de 2003 (ASMAB II9), periodos ambos con una mayor incidencia de AA, mientras que los 2 estudios actuales fueron realizados ambos a lo largo de todo el año, de enero a diciembre. En efecto, como hemos comprobado de nuevo en los estudios referidos ahora, ASMAB III y ASMAB IV, la incidencia de AA en los meses de noviembre a febrero y de octubre a noviembre (fig. 1) es superior a la media de frecuentación de ambos años, lo que, lógicamente, puede explicar en parte las mayores tasa halladas en 2001 y 2003. También debemos referir que en los estudios realizados en 2005 y 2011 se desestimaron los pacientes mayores de 70 años (al considerarla una población en la que una AA sería más susceptible de ser confundida con una agudización de la EPOC), lo que también contribuiría a explicar en parte la menor frecuentación de AA hallada en los años 2005 y 2011. En efecto, las AA en pacientes mayores de 70 años fueron 240 en el año 2011, por lo que teniendo en cuenta también a este subgrupo, la tasa sería de 4,4AA/106, similar, por tanto, a las obtenidas en ASMAB I y II. Así pues, podemos concluir que la incidencia de AA se ha mantenido muy similar entre los años 2005 y 2011, e incluso similar a las comprobadas en los años 20018 y 20039.
El conocimiento de esta tasa, en especial si se determina de modo repetitivo a lo largo de los años (estudio que según nuestro conocimiento no se ha realizado en otras ciudades), puede ser una herramienta útil como medida del grado de control de la población asmática y, asimismo, puede tener correlación con la calidad asistencial de un área determinada, ya que es bien conocido que un mejor control clínico de los pacientes permite disminuir el número de AA12. La diferencia entre la tasa de AA hallada en el año 2005 y la de 2011 no es significativa (p=0,960), lo que quizás podría indicar que el control del asma en esta población tiene un margen de mejora. En efecto, a pesar de los intentos de reestructuración de la asistencia en el sector de la atención primaria, incluso con la instauración de nuevos centros de urgencias a este nivel, algunos de ellos dotados incluso para el ingreso de pacientes durante unas horas, la tasa de frecuentación de los pacientes asmáticos al hospital de referencia sigue siendo similar a la de 2005, e incluso similar a la de los años 2001 y 20038,9.
Es conocido que el coste de la asistencia a las AA en el Servicio de Urgencias hospitalario es 5 veces superior al de una visita ordinaria13, por lo que también a nivel socioeconómico es de gran trascendencia el conocer la frecuentación a los servicios de urgencias y, desde luego, intentar disminuirla. Vale la pena mencionar en este sentido que muchos asmáticos refieren tener un buen control de su enfermedad, pero, sin embargo, cuando son estudiados minuciosamente, se comprueba que su grado de control es subóptimo y, por lo tanto, son pacientes susceptibles de reagudizarse, con el consiguiente peligro para su salud y aumento del consumo de recursos sanitarios14. Cabe recordar aquí que una gran mayoría de los pacientes asmáticos presentan durante su vida exacerbaciones de intensidad leve a moderada, existiendo, además, un pequeño porcentaje de pacientes que desarrollan exacerbaciones lo suficientemente graves como para comprometer su vida2,15. Una adecuada estrategia de tratamiento y una correcta prevención de los factores desencadenantes puede permitir que estas exacerbaciones se eviten al conseguir, como se logró en el estudio GOAL, que un 71% de los pacientes alcancen un buen control, y un 41%, un control total16. Souza-Machado et al. describen una reducción del 82,3% de los ingresos hospitalarios por una AA tras una intervención educativa, en una serie de 18.830 pacientes17.
Una segunda utilidad de conocer la incidencia o la tasa de frecuentación a estos servicios de urgencias es la detección precoz de una eventual actuación de algún factor desencadenante de una AA de origen medioambiental. En efecto, Barcelona, en los años 80 sufrió una serie de epidemias de AA que, después de un minucioso, prospectivo y sistemático estudio, pudieron ser atribuidas a la inhalación del polvo de soja que era liberado durante la descarga de este grano en el puerto de la ciudad. En aquella ocasión, el Grupo de Estudio de las Epidemias de Asma de Barcelona pudo determinar que en los días no epidémicos la media de asmáticos que acudían a los servicios de urgencias de los hospitales de la ciudad era de alrededor de 4 al día, mientras que en algunos de los días epidémicos se contabilizaron 4318, y aún más en otros días. Un estudio caso-control posterior demostró la presencia de IgG específica frente a la soja en el 74% de los asmáticos atendidos durante un día epidémico, frente al 4,6% de los que acudían a Urgencias en días no epidémicos19. Después de la instalación de filtros con el fin de impedir que el polvo de soja se liberase a la atmósfera, el número de admisiones en los servicios de urgencias hospitalarios volvió a la cifra de 5AA/106habitantes/día20. El mismo sistema de vigilancia ahora utilizado en el presente estudio puede servir para detectar desencadenantes de AA debido a otros factores, como puede ser el caso del incremento puntual o temporal de los contaminantes atmosféricos21, lo que quizás podría explicar las diferencias en el número de AA halladas en los meses de verano de 2005 respecto a 2011.
En cuanto a las características clínicas de los 220 pacientes asmáticos atendidos en el hospital desde enero a diciembre de 2011, el 68% eran mujeres, proporción que había sido idéntica en los pacientes estudiados en 2005. En los estudios realizados en 2001 (ASMAB I)8 y 2003 (ASMAB II9) el porcentaje de mujeres correspondía al 60%. En el presente estudio, la gran mayoría de las AA, 47% en el año 2005 y 49% en el 2011, fueron precedidas de un catarro nasal de instauración lenta, de probable etiología viral. Asociaciones similares entre asma e infecciones virales de vías altas, especialmente rinovirus, ya han sido descritas previamente tanto en niños22 como en adultos23,24. Puede, además, guardar correlación con esta constatación el hallazgo de que el 48 y el 65% de los pacientes en el año 2005 y en el 2011, respectivamente, informaron al llegar a Urgencias que el episodio se había iniciado más de 24h antes, porcentajes que son algo mayores incluso que los que habíamos hallado en los estudios realizados en 2001 (ASMAB I)8 y 2003 (ASMAB II)9. Salmeron et al. describen una serie de 3.772AA en Urgencias, de las cuales el 57% presentaban una clínica de más de 24h de evolución25.
Es posible, aunque no disponemos de datos, que el aumento del tiempo en acudir a las urgencias hospitalarias en 2011 respecto a años anteriores pudiera deberse a que algunos pacientes acudieron previamente a los servicios de urgencias ambulatorios. De hecho, es conocido que una mejor educación sanitaria condiciona el uso de recursos más cercanos al paciente7. Sin embargo, este largo periodo previo a ser atendidos podría resaltar, por un lado, la necesidad de comprobar que todos los asmáticos dispongan de un plan escrito de autocontrol y conozcan las medidas a tomar en caso de padecer una crisis, y por otro, una subóptima accesibilidad a su centro de asistencia primaria. En efecto, se puede asumir que una efectiva actuación a este nivel podría disminuir de forma significativa la llegada de estos pacientes a Urgencias del hospital.
Como desencadenantes, en porcentajes mucho menores en orden decreciente, los pacientes refirieron expectoración y fiebre (16%), prurito nasal, rinorrea y estornudos en probable relación con una reacción alérgica (15%), exposición a un agente irritante (9%), etc.
Una de las posibles limitaciones del estudio puede guardar relación con el hecho de que no se recogió si los pacientes con agudizaciones tenían previamente una estrategia de rescate. Los datos fueron recogidos a partir de los informes de Urgencias de los pacientes, donde la gran mayoría de las veces no se especifica esta información. Otra posible limitación puede estar relacionada con la dificultad de diferenciar correctamente el asma de la EPOC, a pesar de que para disminuir errores en este sentido se obviaron los pacientes mayores de 70 años.
En conclusión, a partir de los resultados obtenidos se deduce que la comunidad científica y las autoridades sanitarias deberían seguir centrando esfuerzos en mejorar el tratamiento de base de los pacientes asmáticos y su educación sanitaria. La implementación de estos aspectos probablemente podría evitar desplazamientos y esperas innecesarias en los servicios de urgencias hospitalarios, que son mucho más incómodos para los pacientes y mucho más costosos para nuestro ya amenazado sistema sanitario.
FinanciaciónEste estudio no ha recibido ninguna financiación.
AutoríaIO ha participado en el diseño del estudio, la recogida de datos, el análisis estadístico y la escritura del manuscrito.
TG ha participado en el diseño del estudio, la recogida de datos y la escritura del manuscrito.
XM ha participado en el diseño del estudio y la escritura del manuscrito.
MAR ha participado en el análisis estadístico y la escritura del manuscrito.
EMM ha participado en la recogida de datos y la escritura del manuscrito.
FM ha participado en el diseño del estudio, la recogida de datos y la escritura del manuscrito.
Conflicto de interesesLos autores declaran no tener conflictos de interés.
Al SEM por habernos facilitado los datos de los pacientes atendidos en su domicilio.