En raras ocasiones, las infecciones fúngicas pueden asemejarse al cáncer de pulmón1. A pesar de que la cirugía puede estar indicada en ambos casos, es fundamental hacer un diagnóstico diferencial antes de la intervención quirúrgica, debido a las diferencias que existen en el pronóstico y el abordaje terapéutico de estas enfermedades y a que las pruebas de imagen, por sí solas, no permiten descartar otras entidades. Los autores describen el caso de una paciente que presentaba un nódulo pulmonar solitario indicativo de malignidad, que resultó ser una aspergilosis y se trató con fármacos antifúngicos.
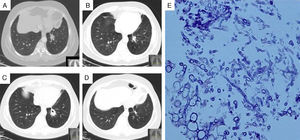
Una mujer sana de 63 años presentaba hemoptisis recurrente de 3 meses de evolución. La TAC reveló un nódulo espiculado (27mm) en el lóbulo inferior del pulmón izquierdo (fig. 1A) y pequeñas bronquiectasias cilíndricas en el lóbulo medio del pulmón derecho. La broncoscopia fue normal, la citología y los cultivos del líquido del lavado bronquial fueron negativos y la arteriografía bronquial no mostró cambios. La biopsia por aspiración transtorácica (BAT) reveló unas estructuras fúngicas, que se identificaron como Aspergillus fumigatus (AF) (fig. 1E). Las serologías de AF y VIH-1 y 2 fueron negativas y las poblaciones linfocitarias y las concentraciones de inmunoglobulinas séricas resultaron normales. Se inició tratamiento con voriconazol (200mg, 2 veces al día), pero se suspendió unos 2 meses más tarde porque se detectó toxicidad hepática en la paciente. La TAC practicada en aquel momento (fig. 1B) mostró una reducción del tamaño del nódulo (17mm). Tras la resolución de la toxicidad hepática (al cabo de un mes), la paciente inició tratamiento antifúngico con itraconazol (200mg, 2 veces al día). Dos meses más tarde, el nódulo había aumentado de tamaño (27mm) y se había cavitado (fig. 1C). La repetición de la broncoscopia con lavado broncoalveolar y la BAT no aportaron más información. El voriconazol se reintrodujo gradualmente y, cinco meses más tarde, la TAC solamente mostraba cambios fibróticos (fig. 1D), pero las enzimas hepáticas habían aumentado de nuevo y el tratamiento con voriconazol se suspendió. Al cabo de 12 meses, la paciente está asintomática y las imágenes no han variado.
A) TAC torácico durante el diagnóstico, que muestra un nódulo en el lóbulo inferior izquierdo; B) TAC torácico 2 meses después de iniciar tratamiento con voriconazol, que muestra la reducción del tamaño del nódulo; C) TAC torácico durante el tratamiento con itraconazol, que revela el crecimiento y la cavitación del nódulo. D) TAC torácico practicado 7 meses después del tratamiento con voriconazol, que muestra cambios fibróticos residuales. E) Biopsia del nódulo, que muestra infiltración de células mononucleares y estructuras fúngicas identificadas como Aspergillus fumigatus.
La aspergilosis pulmonar crónica (APC) suele afectar a pacientes con enfermedades pulmonares crónicas subyacentes o inmunosupresión leve2. Los nódulos de Aspergillus son una forma poco habitual de APC y es posible que no muestren las características radiológicas típicas de la aspergilosis invasiva (halo y signos crecientes). El diagnóstico se establece si se demuestra la invasión del parénquima pulmonar por las típicas hifas septadas de Aspergillus y el crecimiento de estas hifas en cultivo. Sin embargo, la confirmación histológica no siempre es posible, y el diagnóstico se fundamenta en la combinación de los hallazgos clínicos, radiológicos, microbiológicos e inmunológicos2,3. Los azoles constituyen el tratamiento fundamental de la APC4. Nuestra paciente mostró progresión de la enfermedad durante el tratamiento con itraconazol, lo que podría haber sido consecuencia de la suspensión temporal del tratamiento o de una resistencia a dicho fármaco. Se ha notificado resistencia natural de cepas de Aspergillus a azoles en pacientes previamente no tratados con este tipo de fármacos5. La progresión de la enfermedad también la podrían haber causado concentraciones séricas subterapéuticas de itraconazol durante el tratamiento, pero la paciente recibió la dosis más alta recomendada. El tratamiento quirúrgico es controvertido, puesto que se asocia a importantes complicaciones postoperatorias y a la recurrencia de la infección, incluso a distancia, y debería reservarse para pacientes seleccionados2,3. En este caso, la cirugía no parecía ser el mejor abordaje terapéutico, pues la paciente presentaba bronquiectasias en el pulmón contralateral, que pueden estar relacionadas con una colonización por hongos6, pero se podría haber valorado si la respuesta al tratamiento médico no hubiese sido satisfactoria. A pesar de que no se constató que la paciente estuviese inmunosuprimida, no pueden excluirse deficiencias inmunológicas todavía no tipificadas7. Por consiguiente, a pesar de que el tratamiento médico parece tener claras ventajas en estos casos si el paciente lo tolera bien, los resultados a largo plazo son desconocidos.