En los pacientes con un diagnóstico nuevo de cáncer de pulmón (CP) la prevalencia de enfermedad pulmonar obstructiva crónica (EPOC) se encuentra entre el 40-70%. Tanto el infradiagnóstico como la ausencia de tratamiento de la EPOC son frecuentes en estos pacientes1–3, condicionando la elección del tratamiento del CP en los casos curables mediante cirugía o radioterapia y la tolerancia a la quimioterapia y la radioterapia1,3. Las guías internacionales de CP recomiendan el abandono del tabaquismo y la rehabilitación respiratoria sin establecer de forma explícita un tratamiento de la EPOC intensivo a corto plazo diferente a lo establecido en las guías específicas de la EPOC.
Nos planteamos estudiar la mejoría funcional de la EPOC en pacientes con CP tras tratamiento con doble broncodilatación (DBD) con un betaadrenérgico de acción larga y un anticolinérgico de acción larga. Realizamos un estudio prospectivo en pacientes ambulatorios valorados en una unidad de diagnóstico rápido de CP y cuya espirometría realizada el primer día en esta unidad presentaba una relación volumen espiratorio forzado en el primer segundo/capacidad vital forzada (FEV1/FVC)<70% y un FEV1<80% del predicho posbroncodilatación. Se excluyeron los pacientes que ya recibían tratamiento con DBD y los que presentaban un diagnóstico alternativo de asma bronquial. Se analizó el efecto de la DBD sobre la función pulmonar a las 4 semanas. La elección del anticolinérgico de acción larga o el betaadrenérgico de acción larga se realizó según criterio médico y en función de la habilidad y la capacidad del paciente para llevar a cabo el tratamiento. En aquellos participantes bajo tratamiento previo con corticoides inhalados no se realizó la retirada de la medicación. Durante este periodo se realizaron además todos los estudios analíticos, endoscópicos o de imagen necesarios para el adecuado diagnóstico y estadificación del caso y su decisión terapéutica multidisciplinar. A las 4 semanas, antes del inicio del tratamiento del CP en todos los casos, se repitió la espirometría para evaluar el impacto de la DBD sobre el FEV1 y la FVC.
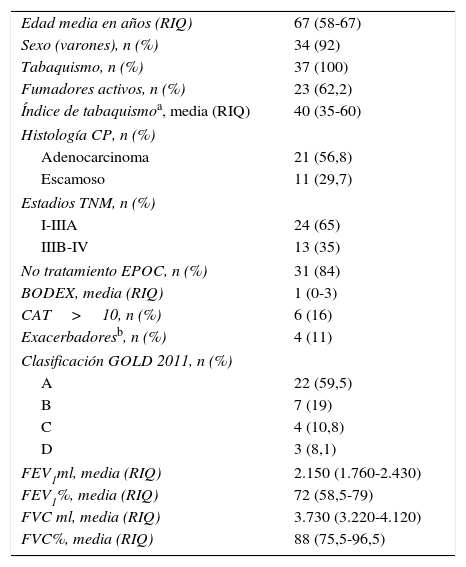
ResultadosSe estudiaron 37 pacientes con CP y EPOC, cuyas características se definen en la tabla 1. Seis presentaban un diagnóstico previo de EPOC y se encontraban bajo tratamiento broncodilatador, en ningún caso basado en la DBD, de los cuales 4 incluían fluticasona combinada con salmeterol. El betaadrenérgico de acción larga más frecuentemente utilizado fue indacaterol (83,8%) seguido de salmeterol, vilanterol y olodaterol. El anticolinérgico de acción larga más utilizado fue glicopirronio (51,4%), seguido de aclidinio y tiotropio. Tras 4 semanas de tratamiento con DBD, el aumento medio del FEV1 fue de 200ml (rango intercuartil [RIQ] 40-320) y un 8% (RIQ 9-11) y el de la FVC de 290ml (RIQ 75-665) y un 6,5% (RIQ 1,5-14) sobre los basales. El 40% de los pacientes presentaron incrementos del FEV1 y/o de la FVC iguales o mayores de 400ml, sin que en un estudio multivariante detectásemos factores predictores de la respuesta. Tampoco se observaron diferencias según el estadio del CP. En 5 pacientes de los 10 potencialmente resecables y que inicialmente presentaban una función pulmonar baja la mejoría del FEV1 y la FVC tras la DBD permitió que la resección quirúrgica del CP fuese realizada sin necesidad de realizar test de consumo de oxígeno.
Características epidemiológicas y clínicas
| Edad media en años (RIQ) | 67 (58-67) |
| Sexo (varones), n (%) | 34 (92) |
| Tabaquismo, n (%) | 37 (100) |
| Fumadores activos, n (%) | 23 (62,2) |
| Índice de tabaquismoa, media (RIQ) | 40 (35-60) |
| Histología CP, n (%) | |
| Adenocarcinoma | 21 (56,8) |
| Escamoso | 11 (29,7) |
| Estadios TNM, n (%) | |
| I-IIIA | 24 (65) |
| IIIB-IV | 13 (35) |
| No tratamiento EPOC, n (%) | 31 (84) |
| BODEX, media (RIQ) | 1 (0-3) |
| CAT>10, n (%) | 6 (16) |
| Exacerbadoresb, n (%) | 4 (11) |
| Clasificación GOLD 2011, n (%) | |
| A | 22 (59,5) |
| B | 7 (19) |
| C | 4 (10,8) |
| D | 3 (8,1) |
| FEV1ml, media (RIQ) | 2.150 (1.760-2.430) |
| FEV1%, media (RIQ) | 72 (58,5-79) |
| FVC ml, media (RIQ) | 3.730 (3.220-4.120) |
| FVC%, media (RIQ) | 88 (75,5-96,5) |
CAT: COPD Assessment Test; CP: cáncer de pulmón; EPOC: enfermedad pulmonar obstructiva crónica; FEV1: volumen espiratorio forzado en el primer segundo; FVC: capacidad vital forzada; GOLD: Global Initiative for Chronic Obstructive Lung Disease; RIQ: rango intercuartil.
En esta experiencia piloto hemos observado una notable mejoría de la función pulmonar en pacientes diagnosticados de EPOC y CP tratados con DBD que ha posibilitado el tratamiento quirúrgico curativo en un elevado porcentaje de pacientes.
En un trabajo que buscaba un objetivo similar donde además se estudiaron las complicaciones pulmonares postoperatorias en 2 grupos de intervención con DBD (formoterol más tiotropio) solo frente a DBD más budesonida se observaron mejorías similares a las descritas en nuestra serie en ambos grupos, con resultados significativamente mejores en el grupo tratado con budesonida que incluyó un menor número de complicaciones postoperatorias4. En otro estudio se observó una menor incidencia de complicaciones postoperatorias en los pacientes que habían recibido tratamiento con tiotropio5. En nuestro trabajo también hemos demostrado mejorías significativas en pacientes con EPOC grave, en los que una pequeña mejoría de la función pulmonar puede ser determinante en la elección del tratamiento, posibilitando la cirugía en la mitad de los inicialmente inoperables. A pesar de la obviedad de los beneficios de la terapia intensiva broncodilatadora en los pacientes con CP y EPOC, no existen recomendaciones específicas sustentadas en la evidencia. Si tenemos en cuenta las limitaciones de este estudio inherentes al pequeño tamaño muestral, la falta de grupo control y del ajuste del posible beneficio de otras terapias, los resultados podrían justificar realizar estudios más amplios que clarifiquen el beneficio de la DBD en el tratamiento y pronóstico del CP en estos pacientes.