Presentamos el caso de un paciente de 72 años, exfumador y con enfermedad pulmonar obstructiva crónica moderada (FEV1 posPBD 69%), intervenido mediante neumonectomía izquierda por carcinoma escamoso de pulmón con invasión de arteria pulmonar.
Consultó en urgencias de nuestro centro, 2 meses después, por disnea progresiva hasta resultar de mínimos esfuerzos, acentuada en ortostatismo y sedestación.
Semiológicamente, presentaba taquipnea, saturación capilar de oxígeno (SatO2) del 88%, dímero D de 1.226ng/ml y gasometría arterial con pH 7,42, pO2 65,1mmHg, pCO2 31,2mmHg y HCO3 20,1mmol/l. La radiografía torácica mostraba cambios posquirúrgicos y la gammagrafía pulmonar/SPECT-TC no mostró imágenes de tromboembolismo pulmonar.
Debido al antecedente de cirugía pulmonar y la desaturación en ortostatismo se sospechó de síndrome de platipnea-ortodesoxia (SPO).
Se comprobó la SatO2 en decúbito supino y sedestación, objetivándose descenso significativo de la hipoxemia en bipedestación (del 93 al 88% con cánulas nasales a 4l/min). Una ecografía cardíaca transtorácica (ETT) con suero agitado mostró existencia de shunt derecha-izquierda por presencia de foramen oval persistente (FOP), confirmándose dichos hallazgos mediante ecografía cardíaca transesofágica (ETE).
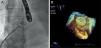
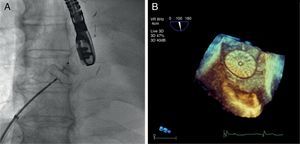
Se sometió al paciente a intervención quirúrgica cardíaca para cierre percutáneo del FOP, mediante el dispositivo Amplatzer® cribiforme (fig. 1), confirmándose con ETE la correcta colocación del dispositivo y la ausencia de shunt residual. El paciente presentó ausencia total de disnea y SatO2 correctas en bipedestación en controles posteriores.
Imagen de escopia en sala de hemodinámica. Se visualiza dispositivo Amplatzer® cribifrome de 25mm desplegado previo a su liberación a nivel del tabique interauricular (A). Imagen de ecocardiografía transesofágica en 3 dimensiones (3D). Observamos el dispositivo tras el cierre percutáneo del FOP (B).
El SPO es un fenómeno infrecuente que consiste en la presencia de disnea en posición ortostática que se reduce al adoptar el decúbito (platipnea) y el aumento de la oxigenación sanguínea en dicha posición (ortodesoxia).
Las causas del SPO pueden dividirse en 3 grupos según si tienen origen cardíaco, pulmonar o por otras causas1–3.
En el SPO cardíaco son necesarios 2 componentes: uno anatómico (común en todos los pacientes) y otro funcional. Como componente anatómico es indispensable la existencia de una comunicación intracardíaca que ocasione shunt. La comunicación más habitual en la población general y en afectados de SPO es el FOP. Generalmente, el FOP no produce enfermedad porque causa shunt izquierda-derecha, invirtiéndose esta dirección en presencia de algunas alteraciones funcionales.
Los factores funcionales más comunes son el aneurisma de aorta ascendente, las neumonectomías (más frecuentemente derechas) y lobectomías, las enfermedades del pericardio y/o miocardio y la enfermedad tricuspídea. Por el contrario, el descenso de flujo sanguíneo en decúbito, provocará la disminución del shunt y, por consiguiente, aumentará la SatO2.
El diagnóstico del SPO requiere un elevado nivel de sospecha, siendo una correcta anamnesis vital para identificar la enfermedad.
La exploración más básica, aunque no exenta de importancia, es la comprobación de la SatO2 en diferentes posiciones. El diagnóstico definitivo del SPO de origen cardíaco se obtiene por ETE con suero agitado, siendo menos frecuentes los falsos positivos que en las ETT. Ambos exámenes pueden resultar normales cuando se realizan en decúbito supino o al administrar suero agitado por la extremidad superior, pues en el FOP, el flujo preferencial se recibe por vena cava inferior4.
El tratamiento del SPO cardíaco consiste en el cierre del FOP con dispositivos Amplatzer®, lográndose la desaparición de los síntomas5 y la SatO2 correctas en ortostatismo.