Paciente de 17 años de edad, con antecedentes de asma extrínseca con buen control, diagnosticada en noviembre de 2010 de lesión ocupante de espacio (LOE) frontal derecha compatible con ependimoma anaplásico grado III de la OMS, siendo intervenida ese mismo mes con exéresis de la masa, y nueva intervención por recidiva local al mes. Realizó tratamiento radioterápico posteriormente durante 3 meses.
A los 5 meses del diagnóstico inicial es remitida a nuestra consulta de neumología por presentar disnea de una semana de evolución. En la exploración, presentaba semiología compatible con la presencia de derrame pleural en los 2 tercios inferiores de hemitórax izquierdo, por lo que se realizó toraconcentesis diagnóstica, con resultado de líquido pleural compatible con exudado no complicado con ligero predominio mononuclear y glucosa muy descendida. El resultado de la anatomía patológica fue negativo. En los 6 días siguientes a la primera visita en consulta precisó 2 toracocentesis evacuadoras por aumento de la disnea, procediéndose a ingreso para estudio. Dada la evolución, planteamos al séptimo día de ingreso la realización de una toracoscopia médica diagnóstica y terapéutica, suspendiéndose ante el empeoramiento del estado general y difícil control de la disnea. La evolución clínica en las siguientes 24h fue fatal, obligando al inicio de sedación y éxitus al octavo día de su ingreso por fallo respiratorio.
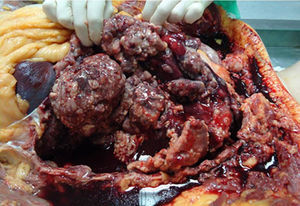
Se solicitó necropsia ante la ausencia de diagnóstico confirmatorio de derrame pleural izquierdo en paciente con los antecedentes referidos, observándose múltiples implantes pleurales (fig. 1). El diagnóstico definitivo fue de ependimoma anaplásico (grado III de la OMS), con recidiva tumoral a nivel de lóbulo frontal cerebral y enfermedad metastásica extendida, principalmente a pleura y también a serosa peritoneal, tejido subcutáneo de calota y meninges.
El ependimoma entra dentro de un grupo de tumores gliales poco frecuentes que asientan típicamente dentro o junto al revestimiento ependimal del sistema ventricular. Representan el 3-9% de todos los tumores neuroepiteliales. Se distinguen 4 subtipos histológicos: clásico, anaplásico, mixopapilar y subependimoma1,2. No presenta predominancia de sexo y la edad media del diagnóstico es a los 5 años. Entre las opciones terapéuticas, la más aceptada a día de hoy es la resección quirúrgica completa más radioterapia adyuvante, con la que se obtiene una supervivencia a los 5 años del 60-89% en comparación con una resección incompleta, que no alcanza el 50% (21-49%). También se han realizado tratamientos quimioterápicos, con buena respuesta inicial aunque no en todos los casos3. A pesar de los avances en técnicas diagnósticas y terapéuticas, el 50% de los casos presentan recurrencias o progresión de la enfermedad4,5.
Las metástasis extra craneales en este tipo de tumores, suponen una entidad poco frecuente (0,5-0,98% de los casos)4. Metastatizan principalmente a órganos linfoides y en vísceras (particularmente en el pulmón). En cuanto al tiempo transcurrido entre la aparición del tumor primario y la afectación metastásica, son necesarios 8 años aproximadamente. Esto no parece cumplirse en todos los casos.
En conclusión, el caso de nuestra paciente parece seguir igual patrón a los casos descritos en la literatura hasta el momento, aunque con menor tiempo transcurrido entre la aparición del tumor primario y la clínica respiratoria y, por tanto, con una muerte más prematura (a los 6 meses del diagnóstico). Se observó también una agresividad mayor a las descritas con metástasis tanto en región quirúrgica como a distancia, en tiempos de evolución muy cortos. Por lo que ante un caso de ependimoma anaplásico grado III de la OMS, debemos tener en cuenta la afectación pleuropulmonar como una posible complicación incluso al poco tiempo de la aparición de la lesión intracraneal, como ocurrió en nuestro caso.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los doctores A. Pereira-Vega, J. Fernandes de Córdoba-Gamero, J.A. Maldonado-Pérez, a la doctora R. Ayerbe-García y al resto del Servicio de Neumología del Hospital Juan Ramón Jiménez, así como al doctor Muñoz-Carmona del Servicio de Radioterapia del Hospital Juan Ramón Jiménez de Huelva.