Introducción
La calidad de vida relacionada con la salud (CVRS), o quizá mejor, el estado de salud --véase más adelante--, se ha perfilado a lo largo de los últimos años como una variable de gran interés en las discusiones sobre asistencia, ética médica, aplicación de nuevos tratamientos o evaluación de los ya disponibles. Para su medida, disponemos hoy día de diferentes instrumentos genéricos y específicos, cuya fiabilidad y validez resultan razonablemente satisfactorias1.
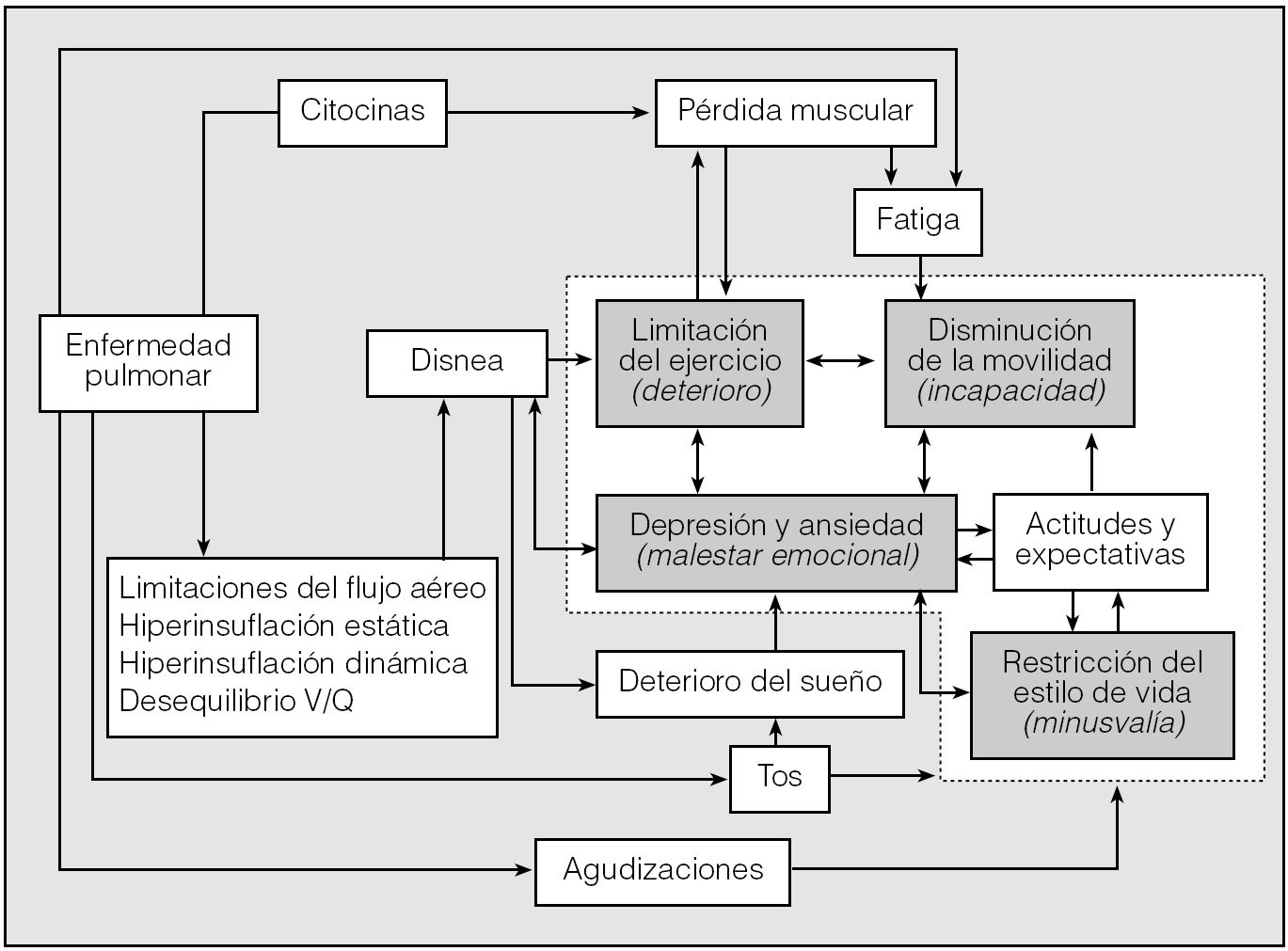
En el caso de la enfermedad pulmonar obstructiva crónica (EPOC), la evaluación de esta faceta de la morbilidad constituye una fuente continua de publicaciones y, a medida que se ha avanzado en su conocimiento, hemos ido aprendiendo cuál es su importancia y significado clínico real. Recuérdese que la EPOC es una entidad compleja, que se acompaña de manifestaciones locales y sistémicas no relacionadas de forma estrecha con la magnitud de la limitación al flujo aéreo existente2-4, y capaces de alterar de manera sustancial la interacción entre el paciente y el entorno que conforma su estilo de vida particular5. De manera esquemática, la figura 1 recoge las diferentes vías a través de las que los efectos locales y los efectos sistémicos debidos a la EPOC pueden llegar a influir de manera negativa en la salud del individuo. La figura sirve además para visualizar fácilmente la imposibilidad de que la consideración de un único parámetro --por ejemplo, el grado de obstrucción o la carga inflamatoria presente en la vía aérea-- pueda aportarnos una visión comprensiva del proceso existente. Cada uno de ellos mide lo que mide y no más. Así, y desde una faceta fisiopatológica, las pruebas de ejercicio aportan información de gran valor acerca del impacto que la EPOC tiene sobre el funcionalismo del sistema cardiopulmonar y el músculo esquelético --y la capacidad de ejercicio resultante--, pero no nos dicen nada acerca de la calidad del sueño del paciente, la tasa de exacerbaciones o los trastornos del estado de ánimo que pueda presentar6. Es por esto por lo que parece evidente la necesidad de disponer de medidas que faciliten capturar de algún modo el conjunto de consecuencias debidas a la EPOC. La CVRS permite aproximarnos a ese objetivo, teniendo bien en cuenta que se trata de un resultado final de diversos procesos, cuya tasación última pasa inexcusablemente por el juicio de valor que el propio paciente realiza6,7.
Fig. 1. Mecanismos generales a través de los cuales los efectos pulmonares y sistémicos de la EPOC determinan un deterioro de la calidad de vida relacionada con la salud en el paciente. El área limitada por puntos agrupa las diferentes dimensiones de la calidad de vida relacionada con la salud (modificada de Jones PW6).
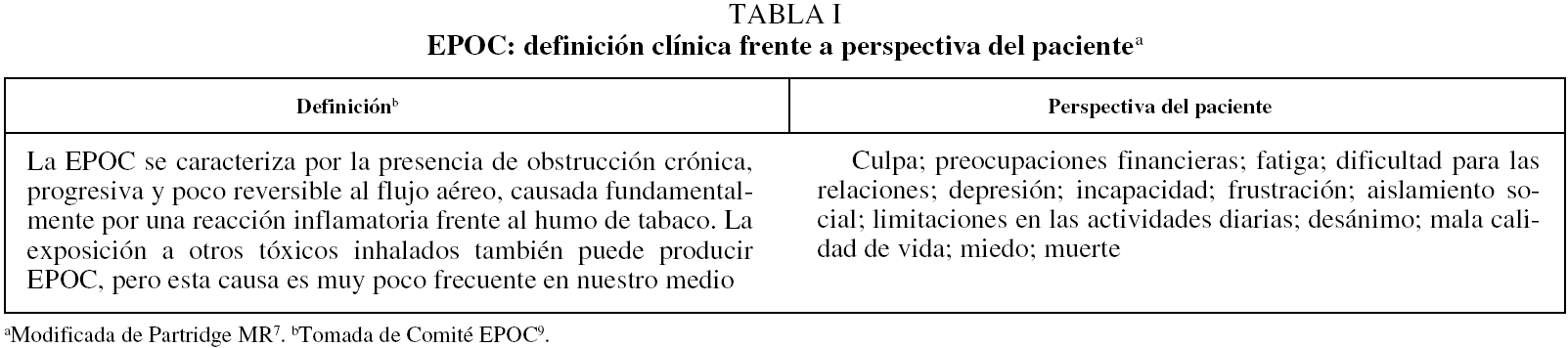
El enfoque del problema desde la óptica del paciente tiene una relevancia significativa porque aporta una perspectiva distinta de la del médico, y nos distingue lo que es enfermedad y lo que es dolencia. La enfermedad hace referencia a una determinada situación patológica del organismo. La dolencia es el modo en que la enfermedad interfiere con la vida diaria7. Parafraseando a Donaldson8, los médicos somos expertos en enfermedades y los pacientes en dolencias. Un buen ejemplo de lo que acabamos de decir lo podemos encontrar cuando contrastamos la definición académica de EPOC9 con las interpretaciones que de ella, y desde su experiencia, realizan los individuos que la presentan (tabla I).
Este interés por medir los resultados de los cuidados de salud tomando como elemento central la óptica del paciente no es, desde luego, algo exclusivo de la EPOC. Se aplica a cualquier proceso incurable, debilitante y de evolución prolongada en el que el objetivo no es tanto incrementar la cantidad de vida sino su calidad10. Por ello, y junto a los clásicos end points como la mortalidad, el número de ingresos o, como sucede para la EPOC, el FEV1, en la literatura médica cada vez es más común recurrir a variables de medida cuya fuente de información fundamental es el mismo paciente11. Este tipo de variables pueden ser divididas en 4 grandes categorías: estado de salud, utilidades, adhesión al tratamiento y grado de satisfacción con los cuidados de salud11. Una explicación pormenorizada de cada una de ellas y de sus características capitales puede encontrarse en las citas bibliográficas 12-15 de esta revisión. Nosotros únicamente recordaremos aquí las peculiaridades de aquella sobre la que se centra el título de nuestra exposición: el estado de salud.
Términos y definiciones. ¿CVRS o estado de salud?
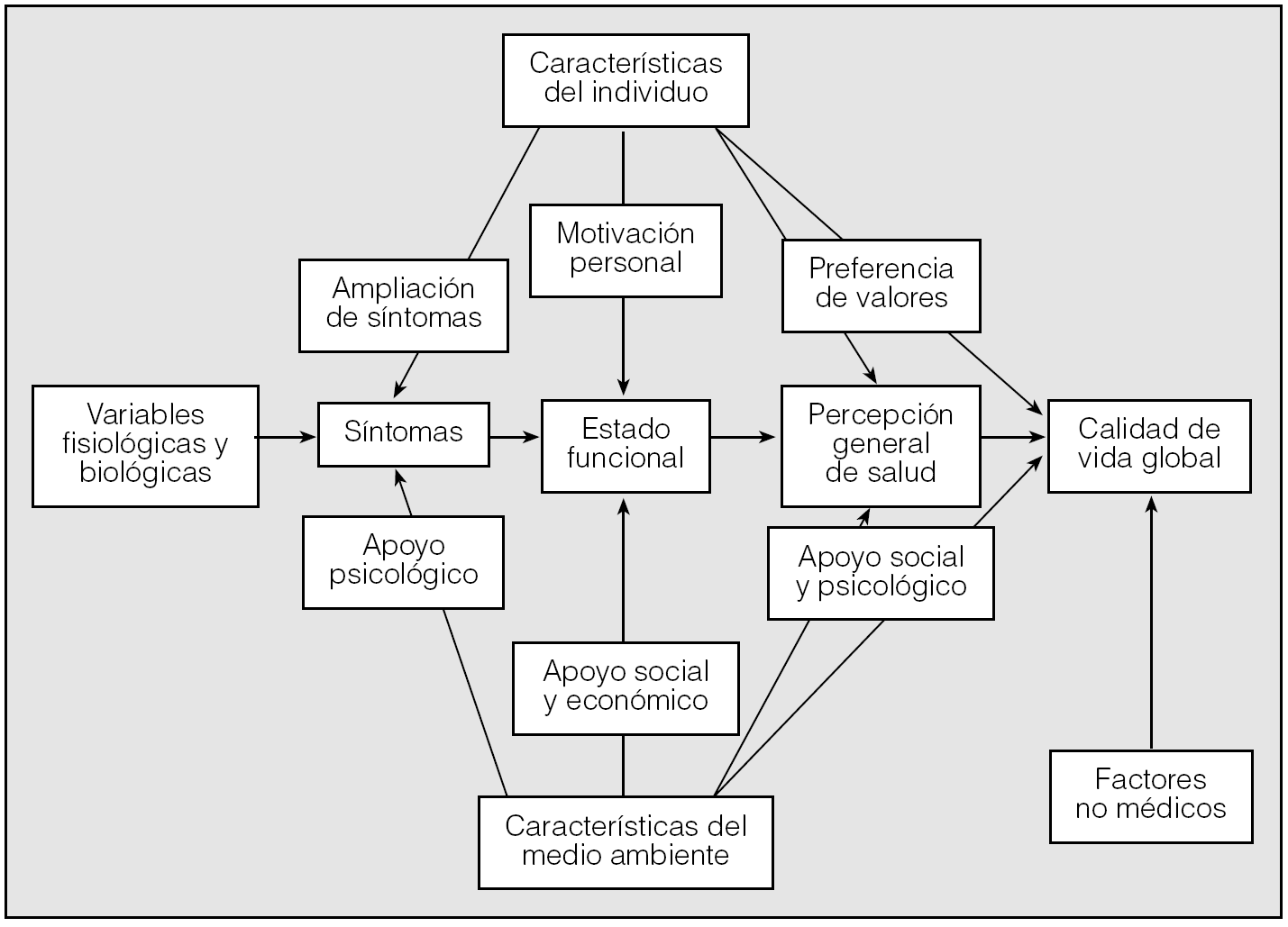
Mientras que en ciencias sociales se entiende por calidad de vida la percepción que los individuos tienen sobre su posición en la vida, según el contexto cultural y el sistema de valores en los que viven, considerando sus metas, expectativas, estándares e intereses16, en ciencias de la salud CVRS viene a describir las repercusiones que la enfermedad y su tratamiento ocasionan sobre el estilo de vida del sujeto, según su particular modo de percibir17. Dicha apreciación, cambiante con el paso del tiempo y diferente de unos casos a otros, representa el resultado último de un conjunto de factores que interactúan entre sí, tal y como esquemáticamente queda plasmado en la figura 218.
Fig. 2. Modelo conceptual de la calidad de vida relacionada con la salud y sus diferentes determinantes. La dirección de las flechas dibujadas no implica que no haya además relaciones recíprocas. La ausencia de flechas entre niveles no adyacentes tampoco excluye la existencia de interacciones (modificada de Wilson y Cleary18).
Por su parte, la expresión estado funcional refleja la capacidad --o incapacidad-- de llevar a cabo las labores cotidianas físicas, emocionales y sociales10. Al hablar de estado funcional físico, los metodólogos suelen distinguir 4 grandes dimensiones: capacidad funcional, ejecución, reserva funcional y capacidad de utilización. La capacidad funcional es la máxima capacidad que el individuo posee para poder realizar sus tareas19. La reserva funcional sería la diferencia entre la capacidad máxima de ejecución y la ejecución real, y representa las habilidades latentes que pueden ser reclutadas ante una necesidad determinada. A su vez, la capacidad de utilización correspondería al grado de capacidad puesta en marcha ante determinados niveles de ejecución19.
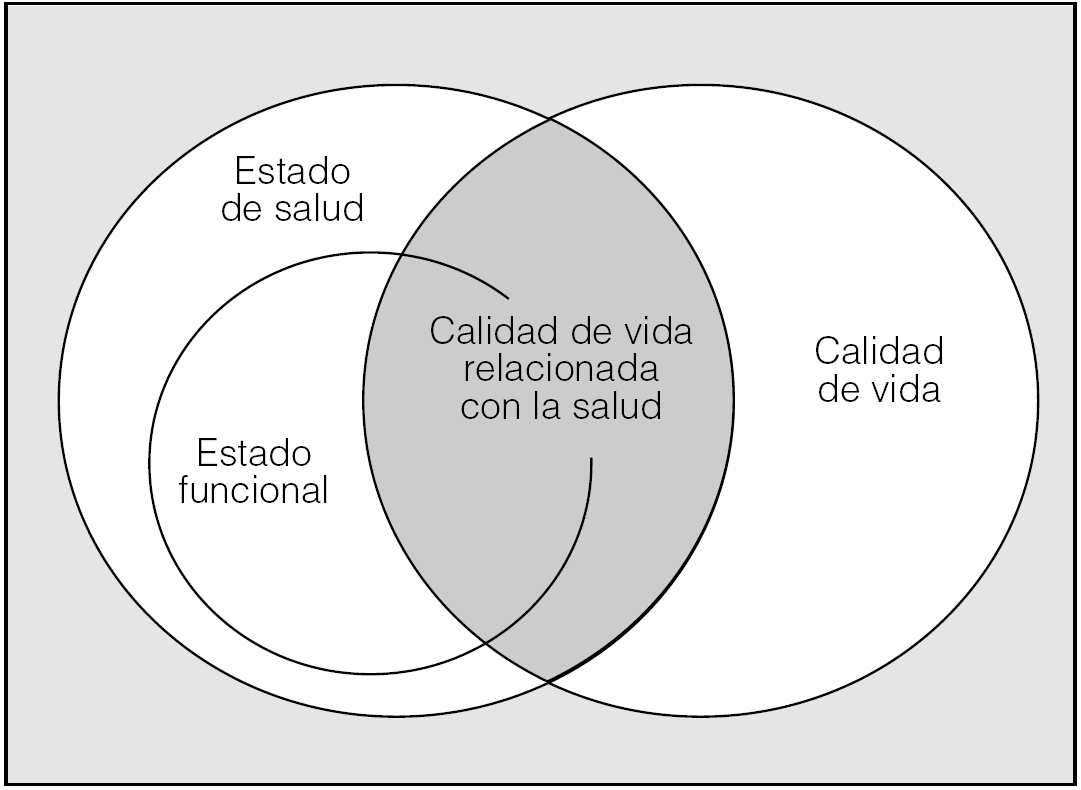
Estos dos términos --CVRS y estado funcional-- a menudo tienden a utilizarse indistintamente, aunque, por lo que acabamos de enunciar, representan conceptos no superponibles. De hecho, CVRS y estado funcional guardan en ocasiones una relación imperfecta10,20. Finalmente, y en su interpretación más general, estado de salud hace referencia al conjunto de efectos y consecuencias que la salud del individuo ejerce sobre su capacidad para llevar a cabo y disfrutar de las actividades diarias. Conceptualmente, el estado de salud engloba el estado funcional y la CVRS propiamente dicha (fig. 3)10.
Fig. 3. Solapamiento entre las diferentes áreas que constituyen los resultados de salud evaluados por el paciente. La zona en gris representa la calidad de vida relacionada con la salud (modificada de Curtis et al10).
Para una serie de autores --y Paul Jones es quizá el más destacado6,21,22--, es muy importante diferenciar de entrada entre estado de salud y CVRS, y el argumento de partida es doble: a) la salud es sólo uno de los factores que determina la calidad de vida, incluso en pacientes con enfermedades graves, y b) las vidas de las personas son muy diferentes, de modo que la calidad de vida puede verse afectada de muy distintas formas por el hecho de estar enfermo. El ejemplo que Jones utiliza para apoyar su punto de vista es muy simple: el paciente con EPOC --por lo común de edad media o avanzada y habitualmente con nietos-- y su grado de capacidad para jugar con aquéllos21. Jugar con el nieto puede ser muy importante para algunas personas, pero no necesariamente para todas. Además, no todos los pacientes con EPOC tienen nietos en edad de jugar, ni todos los nietos viven cerca de sus abuelos o mantienen relaciones de afecto con ellos. Por otro lado, existen paralelamente otros elementos adicionales y externos que condicionan que la EPOC perturbe esta actividad concreta. No es lo mismo practicar fútbol que jugar al ajedrez. Una de esas actividades puede verse alterada por la EPOC y no la otra, sustancialmente más tranquila, aunque en ambos casos se trata esencialmente de lo mismo: jugar con el nieto. Pues bien, como recuerda Jones, los cuestionarios diseñados para tasar las consecuencias de la EPOC sobre los síntomas, actividades diarias y grado de bienestar, han sido necesariamente estandarizados, lo que quiere decir que todos los pacientes son considerados de la misma manera --el paciente prototípico-- y los ítems --en principio, los más relevantes y comunes-- deben poder aplicarse a todos los sujetos. Las excepciones y peculiaridades quedan, por definición, excluidas21,22. Consecuentemente, un ítem como jugar con el nieto, que para ciertos pacientes con EPOC adquiere una extraordinaria relevancia y para otros no, será siempre excluido del "inventario". Así las cosas, el término estado de salud quedaría reservado para las medidas obtenidas con cuestionarios, y CVRS para la valoración que el médico hace sobre un enfermo concreto, tras interrogarle sobre las consecuencias que la EPOC determina sobre su estilo de vida particular21,22. Dicho en otros términos: estado de salud es un concepto aplicable al terreno de la investigación y CVRS al terreno de la práctica diaria.
¿Medida estructurada del estado de salud o historia clínica?
Acabamos de señalar que el impacto de la EPOC sobre el estilo de vida y el grado de bienestar resultante, juzgados por el paciente, pueden evaluarse recurriendo a cuestionarios normalizados o bien a través de la historia clínica. La utilidad aquí de esa historia clínica y de lo que nos cuenta el enfermo dependerá obviamente de la habilidad, la experiencia y los conocimientos del médico, y exige atención, tiempo y cuidado en la recogida de la información.
Pero cuando se trata de analizar estas variables en grupos de pacientes o cómo los tratamientos modifican en ellos el estado de salud, es obligado recurrir a herramientas que rastreen de forma normalizada las dimensiones que conforman el estado de salud y recurrir a los principios de la teoría de la medida por ítems23. La teoría establece que el estado de salud real se puede inferir indirectamente recurriendo a una serie de preguntas, cada una de las cuales debe analizar el mismo concepto o constructo. Las respuestas a esas preguntas se convierten en puntuaciones numéricas que, combinadas, generan una puntuación de escala. Si la selección de preguntas se ha hecho correctamente, la escala de medida resultante diferirá del estado de salud real sólo en el error aleatorio de la medida23. Al igual que sucede con cualquier otra herramienta, esos instrumentos satisfacerán además las propiedades de validez --medir lo que pretenden medir--, fiabilidad --aportar resultados iguales en mediciones repetidas bajo las mismas condiciones--, capacidad de respuesta y sensibilidad al cambio --aportar resultados diferentes en mediciones repetidas si las condiciones cambian--23,24. En el caso de la EPOC, la medida estandarizada del estado de salud se lleva a cabo con cuestionarios genéricos --Medical Outcomes Study SF-36 y Quality of Wellbeing Scale-- y específicos --Chronic Respiratory Questionnaire, Breathing Problems Questionnaire, Quality of Life for Respiratory Illnes Questionnaire, St. George's Respiratory Questionnaire y AQ20, estos dos últimos también aplicables para el asma--21,25.
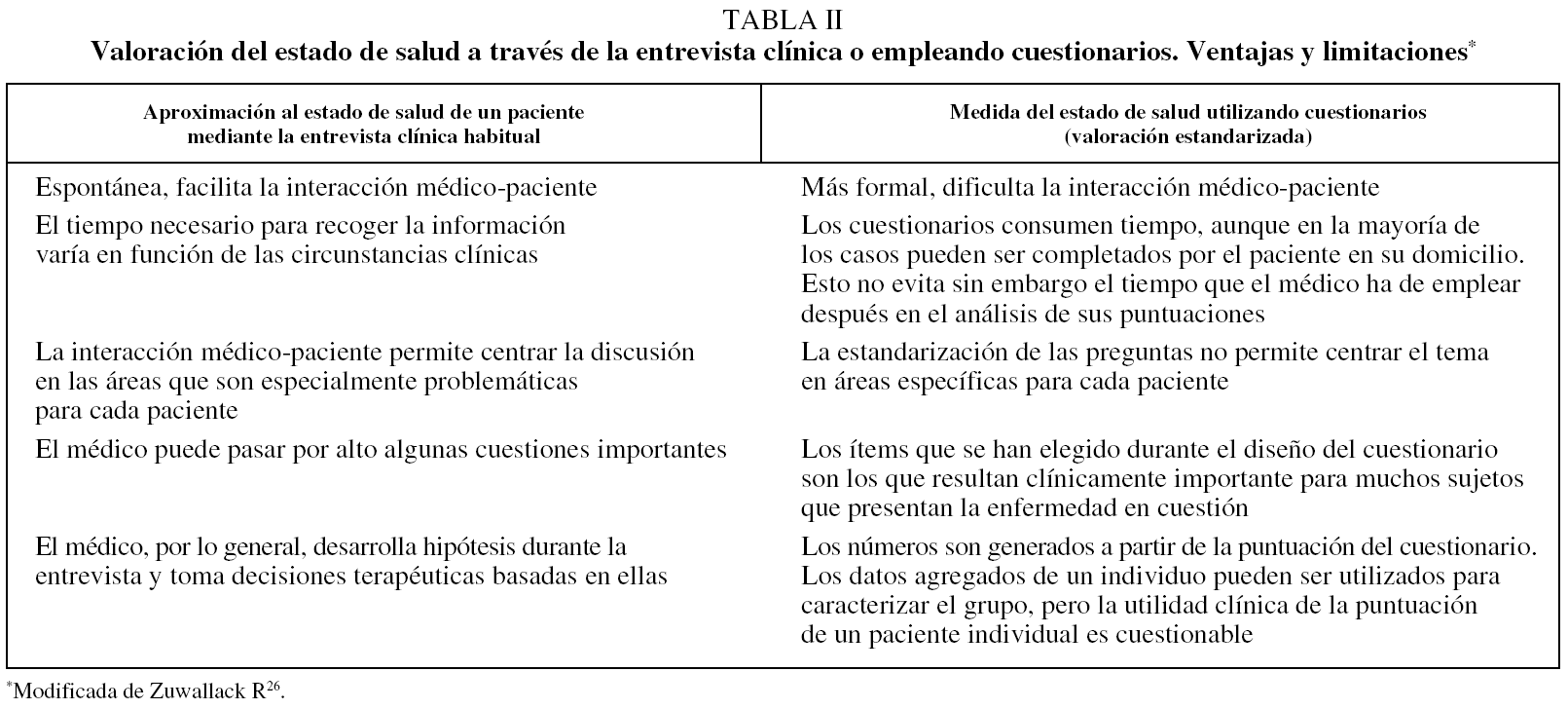
La tabla 2 resume las ventajas y limitaciones de la valoración del estado de salud realizada a través de la entrevista clínica o cuestionarios26.
Determinantes de la CVRS en la EPOC
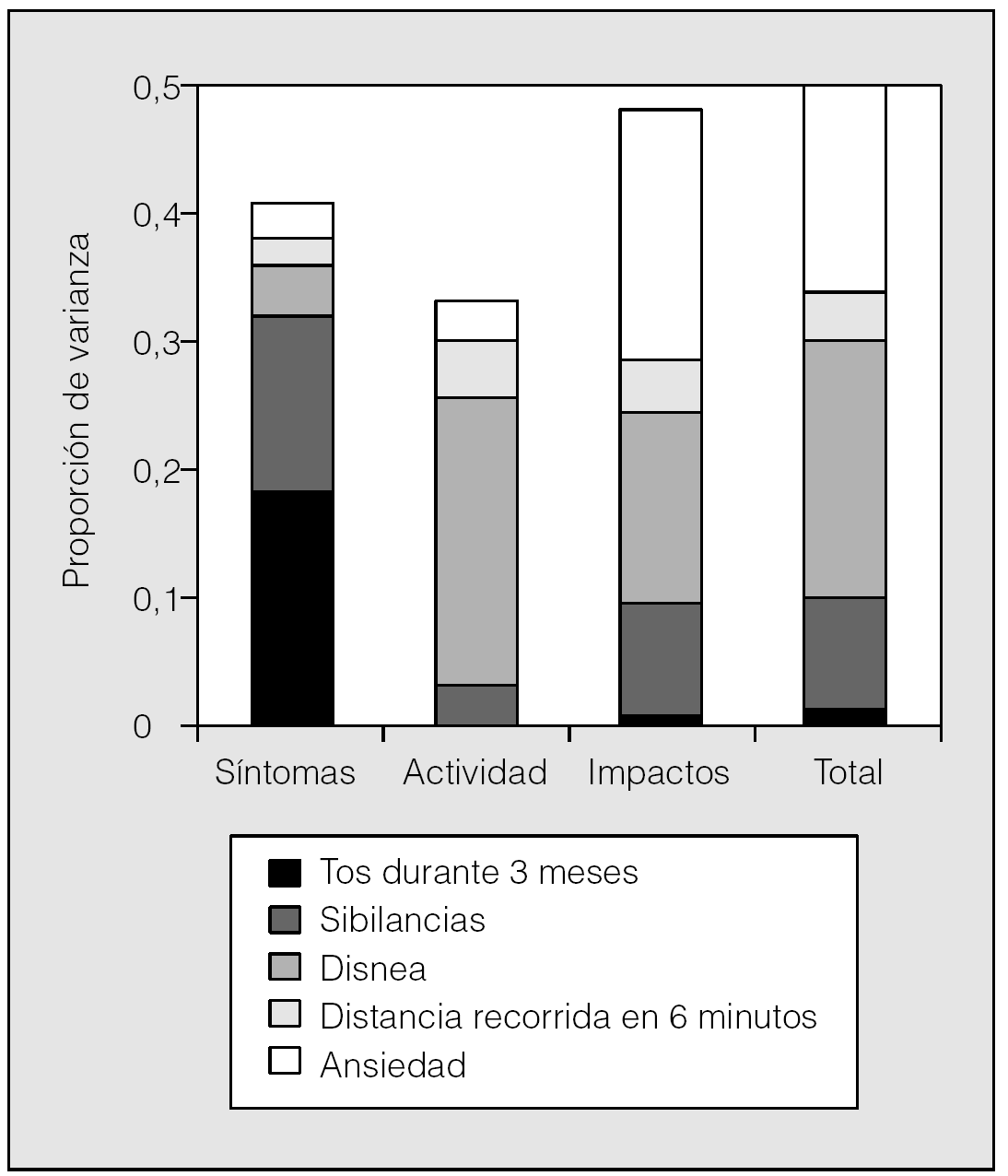
Como vimos al inicio de esta revisión (fig. 1), son varios los mecanismos por los que la EPOC puede potencialmente llegar a deteriorar la CVRS, y los estudios planteados para aclarar esta cuestión arrojan resultados bastante concordantes. De acuerdo con ellos, la tolerancia al ejercicio, la intensidad de algunos síntomas --tos, disnea y sibilancias-- y la morbilidad psiquiátrica conforman el grupo de variables independientes que explican un mayor porcentaje de la varianza (fig. 4)27-31. De todos esos determinantes, la disnea ocupa un lugar capital32,33 y, además, es per se un factor pronóstico de mortalidad más importante que el propio FEV134. El porqué se entiende fácilmente si recordamos que la salud es el estado de completo bienestar físico, mental y social17, y que la disnea es capaz de afectar a todas y cada una de esas dimensiones16. Cuando es aguda y grave, la consecuencia más importante es el estrés emocional y la limitación de actividades con el fin de evitar situaciones que favorezcan la aparición del síntoma. Si los episodios de disnea aguda son frecuentes, el estrés también lo será y puede llegar a aparecer la depresión. Tanto la depresión como la reducción de la actividad física, entorpecerán las actividades sociales y laborales del sujeto y, de este modo, se generarán interferencias con el grado de bienestar social33. Cuando la disnea se desarrolla de manera progresiva, el paciente irá paulatinamente evitando actividades físicas, y dicha limitación crónica influirá a la larga sobre sus estados psicológico y socioeconómico. A medida que la enfermedad evolucione, las restricciones alcanzarán las actividades más corrientes de la vida diaria hasta establecerse un círculo vicioso causante de trastornos psicológicos y aislamiento social33,35. Dependiendo del instrumento aplicado para su diagnóstico, la prevalencia de depresión en la EPOC varía entre el 6 y el 46%36-41. Las tasas más elevadas aparecen cuando la enfermedad respiratoria adquiere un carácter grave (FEV1 < 50%). Entonces, el riesgo de depresión es 2,5 veces mayor que en la población general, ajustada por variables demográficas y comorbilidad asociada41. La tasa de ansiedad en estos pacientes es asimismo muy elevada39,40,42,43.
Fig. 4. Determinantes del estado de salud en pacientes con EPOC utilizando el St. George's Respiratory Questionnaire. El eje de las abscisas recoge las dimensiones (síntomas, actividad e impactos) y la puntuación total (modificada de Jones PW29).
Un elemento adicional que hoy sabemos desempeña también un papel importante en el tema que nos ocupa son las exacerbaciones. Las de la EPOC influyen negativamente sobre la morbimortalidad y la progresión de la enfermedad44,45 y, asimismo, deterioran de manera significativa la CVRS a corto y largo plazo46-48. El menoscabo en el estado de salud detectado --empleando el St. George's Respiratory Questionnaire-- es de mayor magnitud en los individuos con episodios de agudización frecuentes (3-8/año)46.
Ante todo lo expuesto, la conclusión inmediata resulta obvia: aumentar la CVRS de nuestros pacientes con EPOC pasa inexcusablemente por reducir la disnea, incrementar la capacidad de esfuerzo, atender los trastornos emocionales coexistentes y prevenir y tratar con eficacia y prontitud las agudizaciones33,45.
Comentarios finales
Investigar sobre la CVRS de nuestros pacientes con EPOC permite abordar de una manera comprehensiva la morbilidad que estos pacientes presentan, mucho más compleja que la alteración fisiopatológica sin más, y aporta un elemento a considerar para definir cuáles son las actitudes terapéuticas que ofrecen al final mayor o menor grado de bienestar49. Téngase en cuenta que los sujetos con EPOC muestran deterioros en su CVRS, incluso cuando la gravedad del proceso no pasa de leve-moderada y, en no pocas ocasiones, es superior al que presentan individuos con otras patologías crónicas (hipertensión, artritis, diabetes, etc.)49,50.
La CVRS no es deducible a partir de las pruebas de funcionalismo pulmonar, y los pacientes, desde luego, no buscan ayuda médica por el FEV1, sino por sus síntomas o por la dificultad para realizar las tareas. La CVRS es un constructo único y mensurable que puede mejorar --y de hecho mejora-- ante estrategias adecuadas, sin que haya cambios en la obstrucción. Tenemos buenas herramientas para medir formalmente el estado de salud. Pero en la EPOC, como en cualquier otra enfermedad, hablar con el paciente e investigar su estilo de vida y sus limitaciones, sigue siendo una parte clave de nuestra tarea como médicos y profesionales de la salud.
Correspondencia: Dr. M. Perpiñá Tordera.
Servicio de Neumología.
Hospital Universitario La Fe.
Avda. Campanar, 21. 46009 Valencia. España.
Correo electrónico: perpinya_mig@gva.es