Introducción
El síndrome de hiperventilación (SH) es una entidad que no está bien definida y que se vincula, al menos en parte, con los trastornos de ansiedad1. Existe un cuadro de hiperventilación alveolar aguda, que cursa con alcalosis respiratoria y un conjunto de manifestaciones somáticas que suelen conducir al paciente a un servicio de urgencias: disnea, palpitaciones, vértigo, temblor, parestesias, dolor precordial, inquietud y desfallecimiento. Sin embargo, en ocasiones los pacientes presentan un cuadro más sutil y más difícil de identificar, que se suele denominar hiperventilación alveolar crónica (otros autores prefieren los términos de respiración disfuncional2 o disnea conductual3). La patogenia de esta alteración de la mecánica ventilatoria no se conoce por completo, pero su prevalencia estimada en la población general es del 5-10%. En cambio, los efectos que la hiperventilación/hipocapnia producen en la vía aérea sí se conocen4; datos en animales de laboratorio apuntan a que la propia hiperventilación es capaz per se de generar inflamación de la vía aérea y pérdida de la acción relajadora de los agonistas adrenérgicos β25. Lo que queda por definir es la importancia del binomio síndrome de hiperventilación-asma y las implicaciones diagnósticas y terapéuticas resultantes.
Puesto que los pacientes con asma tienen mayor morbilidad psiquiátrica que la población general6,7, es razonable pensar que la prevalencia del SH entre ellos sea también alta. En un estudio recientemente publicado en que se realizó una encuesta postal a una población de asmáticos tratados en atención primaria, sus autores encuentran que un 28% de los que responden a la encuesta presentan este síndrome8. No hay datos en cuanto a la prevalencia en nuestro país y, además, existe escasa información acerca de su influencia en la evolución de la propia enfermedad respiratoria. Por ello nos planteamos realizar el presente trabajo con el objetivo general de investigar la prevalencia del SH entre la población asmática controlada ambulatoriamente en una consulta de neumología. Además hemos intentado establecer la relación de este síndrome con los trastornos de ansiedad (en concreto con los ataques de pánico) y los síntomas que refieren los pacientes.
Pacientes y método
Se ha estudiado a 157 asmáticos consecutivos atendidos en las Consultas Externas de Neumología de nuestro hospital. Los criterios de inclusión que debía cumplir cada paciente para participar en el estudio fueron: a) estar diagnosticado de asma, según las normas propuestas por la American Thoracic Society9; b) encontrarse en situación clínica estable, definida como la ausencia de modificaciones clínicas o de tratamiento durante, al menos, las últimas 4 semanas; c) tiempo de evolución de la enfermedad asmática superior a un año, y d) edad mayor de 15 años y menor de 70. Se consideró elemento de exclusión la falta de colaboración o imposibilidad para realizar alguna de las pruebas.
La investigación se desarrolló de forma prospectiva en una única visita. En ella se efectuó una entrevista donde se reco-gían datos demográficos (edad, sexo, consumo de tabaco y niveles educativo y económico) y datos de la historia del asma: edad de inicio de la enfermedad, utilización de recursos sanitarios en el último año (visitas a urgencias y hospitalizaciones) y el tratamiento de mantenimiento que el neumólogo había prescrito para el control del asma. Después se evaluó el grado de disnea basal mediante la escala del Medical Research Council modificada10 y el volumen espiratorio forzado en el primer segundo (porcentaje teórico) a través de una espirometría forzada. En función de la información recogida se categorizó la gravedad de la enfermedad según los criterios de la Guía Española para el Manejo del Asma (GEMA11, adaptación española de la GINA --Global Initiative for Asthma12--): asma intermitente, persistente leve, moderada o grave. A continuación se valoró si el paciente había padecido un trastorno de pánico en los últimos 6 meses (criterios de la cuarta edición del Manual diagnóstico y estadístico de los trastornos mentales13) y se le pidió que rellenara las versiones españolas de 3 cuestionarios autoadministrados: el cuestionario Nijmegen14, el Índice de Sensibilidad a la Ansiedad15 y el Listado de Síntomas durante un Ataque de Asma (LSA)16.
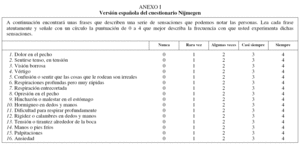
Como elemento diagnóstico del SH se empleó el cuestionario Nijmegen (traducido y validado en población española por nuestro grupo de trabajo; se muestra en el anexo I). Este cuestionario consta de 16 ítems con una frecuencia graduada entre 0 y 4. Una puntuación total superior o igual a 23 se considera diagnóstica de SH crónico17,18 (sensibilidad del 91% y especificidad del 95%, respectivamente)14.
El LSA explora las sensaciones que tiene el paciente cuando sufre un ataque de asma19. Consta de 36 ítems graduados en una escala Likert de 5 pasos (entre nunca y siempre) y todos estos ítems pueden agruparse en 5 subescalas16: pánico-miedo, obstrucción, irritabilidad, fatiga e hiperventilación.
Análisis estadístico
Para el análisis de nuestros resultados, una vez clasificados los pacientes en 2 grupos según presentaran o no el SH, estudiamos las diferencias entre ellos en todas las variables incluidas en el estudio (análisis de la variancia ANOVA). Además se realizó una correlación de Spearman entre las variables del estudio y la puntuación obtenida por los pacientes en el cuestionario Nijmegen. Por último, las variables con correlación significativa se introdujeron en un análisis de regresión múltiple (pasos sucesivos).
Resultados
Los 157 asmáticos que participaron en el estudio (96 mujeres y 61 varones) tenían una edad media (± desviación estándar) de 45 ± 17 años (límites: 15-69). Los años de evolución de la enfermedad fueron 16 ± 13 (límites: 2-54) y el grado de limitación ventilatoria al flujo aéreo (volumen espiratorio forzado en el primer segundo en porcentaje del predicho) fue del 84 ± 21% (límites: 43-120%). La distribución de los pacientes según la gravedad del asma fue la siguiente: 33 tenían asma intermitente (21%), 45 persistente leve (29%), 44 persistente moderada (28%) y 35 persistente grave (22%). La mayoría nunca había fumado (58%), mientras que un 23% eran fumadores activos. El 48% tenía estudios primarios y el 41% secundarios (formación profesional, bachillerato o similares), siendo excepcionales los pacientes sin estudios o con estudios universitarios. El 75% de los entrevistados estimó que su nivel económico era medio.
El 68% de los pacientes no había acudido al servicio de urgencias por asma en el año precedente y el 91% no había sido hospitalizado en el mismo período. Sólo 4 pacientes (2,5%) habían estado alguna vez en cuidados intensivos a causa de su asma. Con respecto al tratamiento de mantenimiento del asma, el 44% estaba tratado con una combinación de esteroides inhalados y betaagonistas de acción larga, el 19% con antileucotrienos unidos a la medicación anterior, el 13% tomaba esteroides inhalados solos, el 2% antileucotrienos solos y el 0,6% necesitaba además corticoides sistémicos.
La puntuación media en el Índice de Sensibilidad a la Ansiedad fue de 16 ± 9 (límites: 1-47) y en el cuestionario Nijmegen de 18 ± 8 (límites: 0-44). La puntuación en cada una de las 5 subescalas del LSA fue la siguiente: a) pánico-miedo: 22 ± 9 (límites: 10-49); b) obstrucción: 42 ± 10 (límites: 18-73); c) irritabilidad: 19 ± 6 (límites: 7-33); d) fatiga: 23 ± 7 (límites: 9-45), y e) hiperventilación: 14 ± 4 (límites: 6-26).
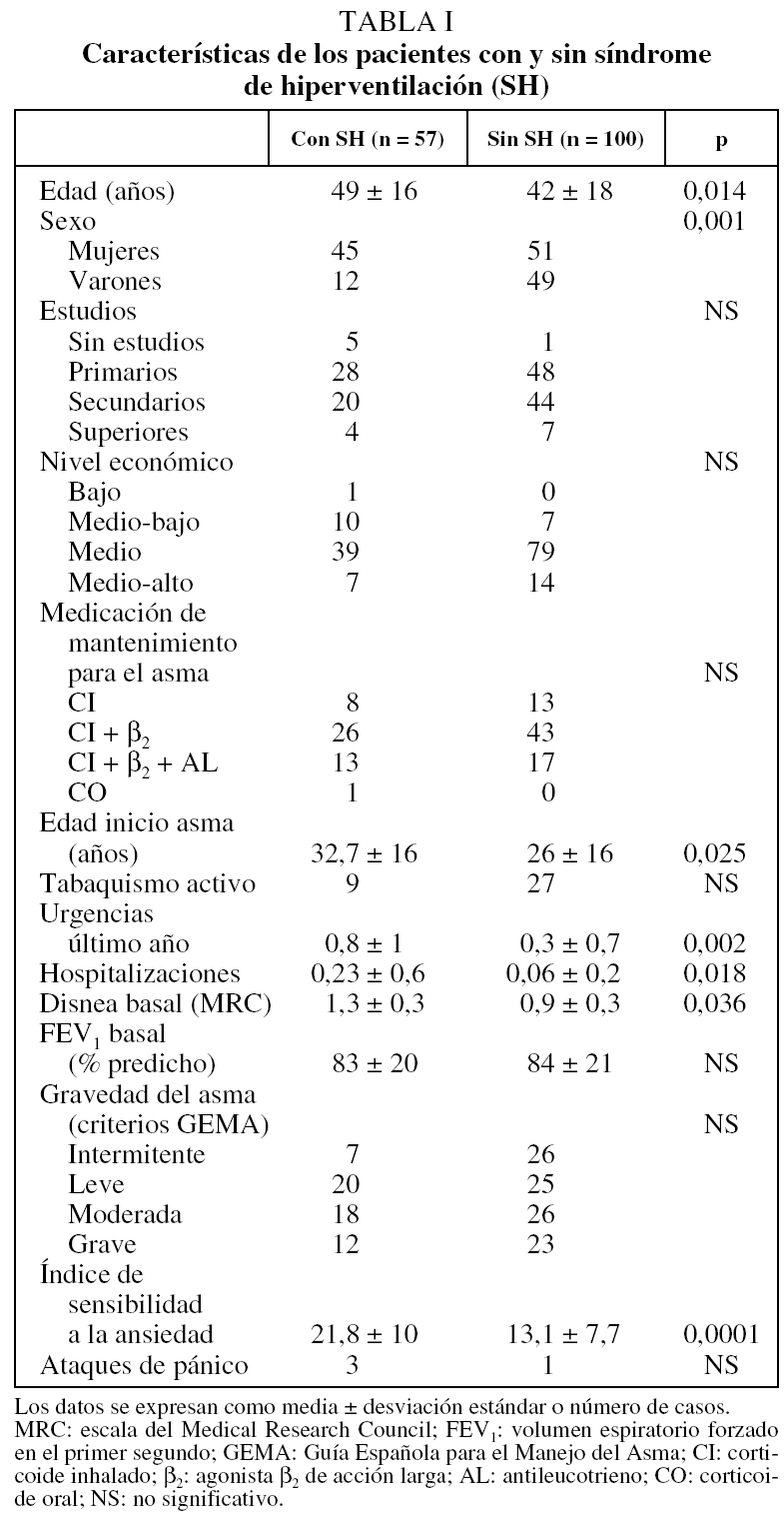
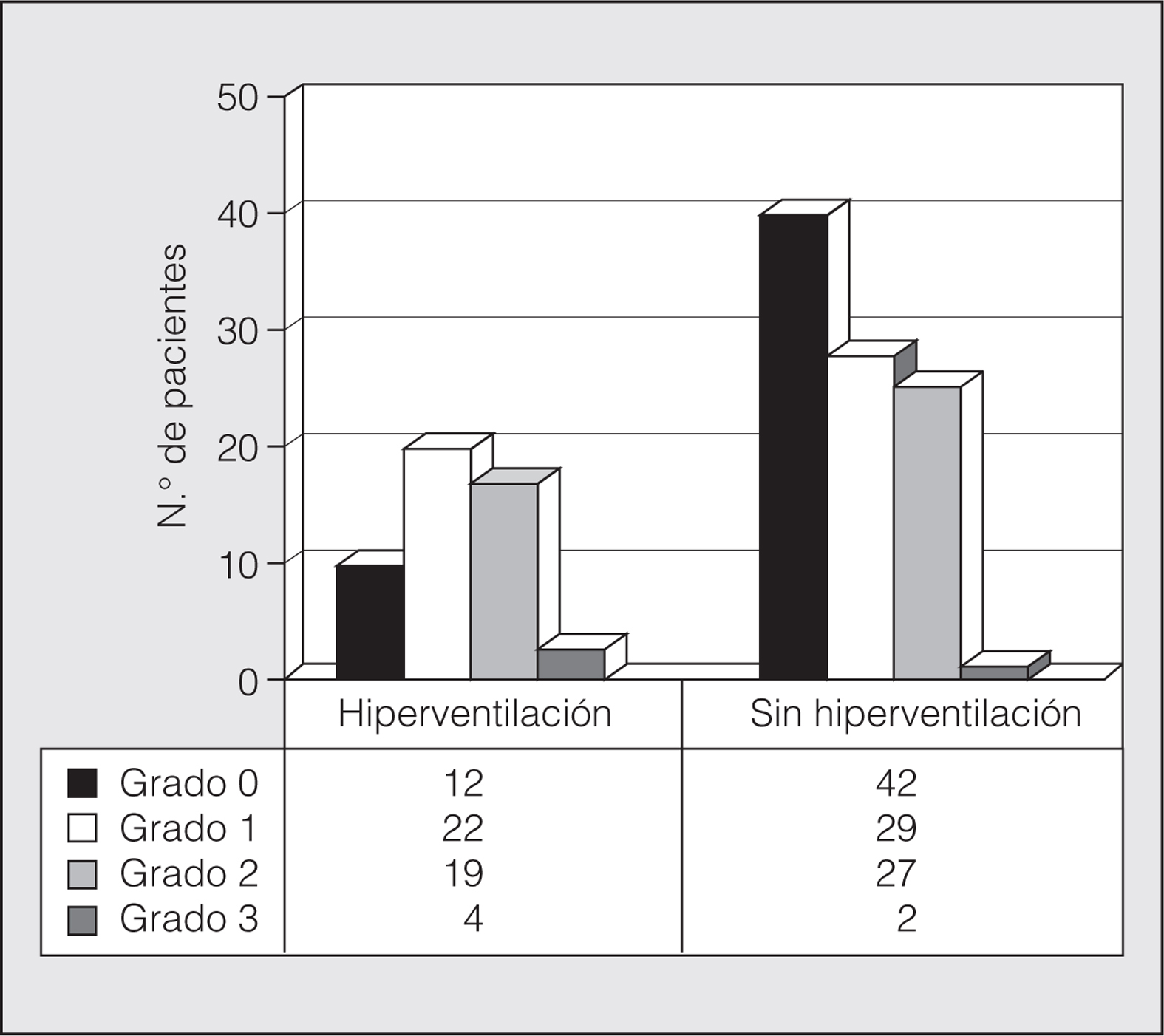
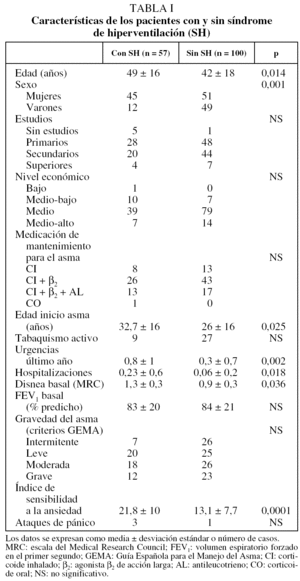
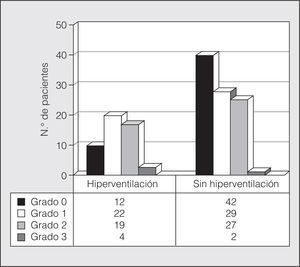
Presentaron SH 57 asmáticos (36%), y trastorno de pánico, 4 (2%). Las características analizadas de los pacientes con SH y sin él se muestran en la tabla I. En la figura 1 se representa el grado de disnea basal en la escala del Medical Research Council de los asmáticos de ambos grupos. Como puede apreciarse, los asmáticos con SH eran habitualmente mujeres, con más edad, más ansiedad, más disnea basal y mayor número de consultas en urgencias y hospitalizaciones por asma. Destacamos que el grado de gravedad del asma no influye en la presencia del SH. Tampoco hemos encontrado relación estadística entre el SH y la medicación antiasmática pautada por el neumólogo.
Fig. 1. Disnea basal (escala del Medical Research Council) de los asmáticos con y sin síndrome de hiperventilación (datos expresados como número de pacientes).
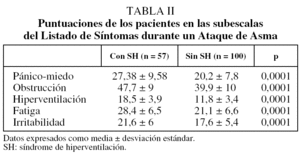
Al analizar por separado las puntuaciones en las 5 subescalas del LSA, comprobamos que los pacientes con SH puntuaron significativamente más alto en todas ellas, no sólo en la que se refiere globalmente a los síntomas de hiperventilación (tabla II).
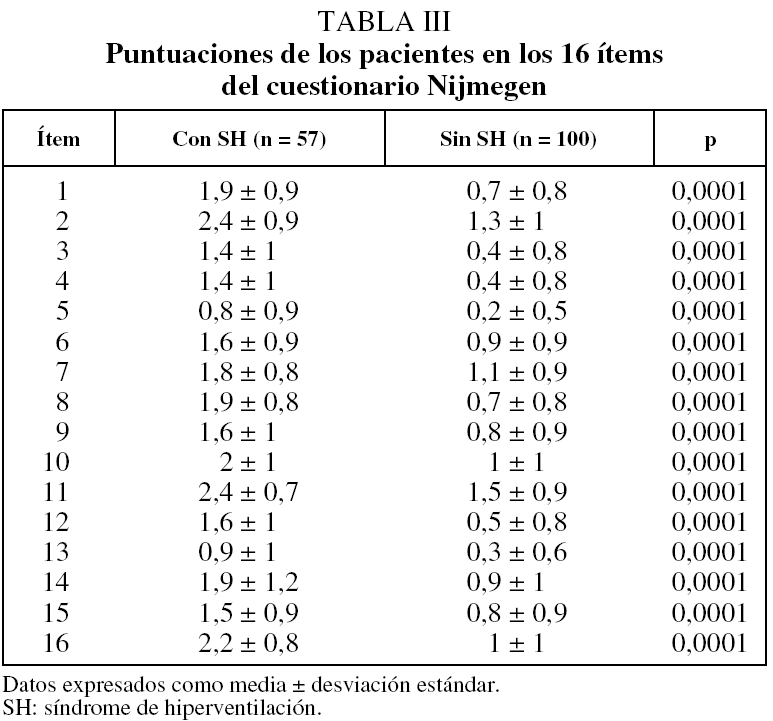
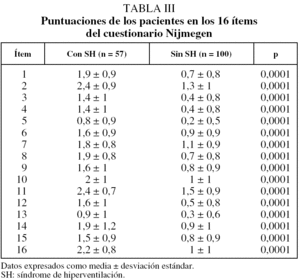
Hemos evaluado asimismo la puntuación en cada uno de los 16 ítems del cuestionario Nijmegen de los pacientes con y sin el SH (tabla III). Como puede apreciarse, los pacientes con SH puntuaron significativamente más alto en todos ellos.
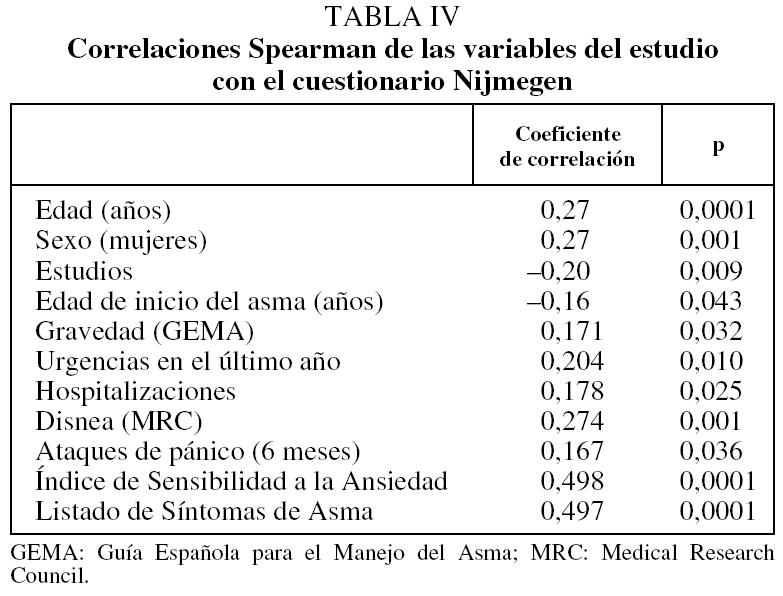
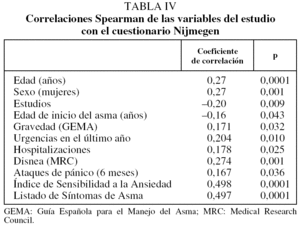
La puntuación en el cuestionario Nijmegen de los asmáticos de la serie presentó correlaciones significativas (Spearman), con las variables que se muestran en la tabla IV. Con estas variables se realizó un análisis de regresión (pasos sucesivos) utilizando como variable dependiente la puntuación en el cuestionario Nijmegen; las que finalmente quedaron introducidas en el modelo de regresión fueron (r2 corregida = 0,57): la sensibilidad a la ansiedad (coeficiente β = 0,485; p < 0,001) y la disnea basal (coeficiente β = 0,198; p = 0,004).
Discusión
El problema de la relación entre el SH y el asma debe interpretarse considerando 2 enfoques: a) que el SH se confunda con el asma en un paciente sin enfermedad respiratoria, y b) que coexistan ambos procesos en el mismo individuo. Este trabajo se ha orientado hacia el segundo de los supuestos, pues el primer requisito para incluir a un paciente en el estudio era que cumpliera con los criterios diagnósticos de asma. De ese modo, hemos comprobado que la coexistencia de ambas entidades en los pacientes consecutivos tratados por asma en una consulta de neumología es del 36%. Este porcentaje es ligeramente superior al encontrado por Thomas et al8, si bien su estudio se realizó en población asmática controlada por atención primaria y tiene el sesgo de ser transversal y obtener la información mediante encuesta postal, con la pérdida de pacientes que ese procedimiento comporta. No obstante, los estudios previos acerca de este tema demostraban la sinergia evidente entre ambas entidades20.
Algunos autores argumentan que la puntuación alta en el cuestionario Nijmegen puede deberse a que el individuo experimenta ataques de pánico21. Por ello, en nuestro estudio valoramos específicamente qué porcentaje de asmáticos sufrían estos ataques. Solamente encontramos 4 asmáticos con ataques de pánico (prevalencia del 2%): 3 de ellos tenían una puntuación Nijmegen positiva para SH y uno obtenía menos de 23 puntos. No hubo diferencias estadísticas en este aspecto, lo cual indica que el SH no se debe a que el individuo tenga ataques de pánico. En un estudio previo donde se utilizan los mismos criterios diagnósticos de ansiedad-pánico, sus autores22 encuentran una prevalencia de ataques de pánico entre los asmáticos superior a la nuestra (9,7%); en cualquier caso, los datos de la bibliografía nos permiten concluir que, aunque en algunos pacientes existe un solapamiento del SH y los ataques de pánico, la prevalencia de ambas entidades es discordante.
En la tabla III hemos desglosado la puntuación de cada ítem del cuestionario Nijmegen, ya que nos parecía interesante valorar si las puntuaciones altas en el cuestionario global eran debidas a que los entrevistados tenían puntuaciones elevadas sólo en alguno de los ítems. Nuestros datos muestran que los pacientes con SH puntúan significativamente más alto todos los ítems. Cuando estos mismos pacientes rellenan el cuestionario que refleja cómo viven sus ataques de asma (LSA), comprobamos que también los asmáticos con SH tienen una puntuación elevada en todos los dominios (no sólo los referidos propiamente a síntomas, que podían ser coincidentes con la clínica de una hiperventilación aguda). Esto quiere decir que los asmáticos con SH sienten de forma más acusada todos los síntomas relacionados con el asma.
En el análisis univariado comprobamos que los asmáticos con SH tienen el mismo grado de gravedad de asma, pero son con frecuencia mujeres, tienen más edad, más disnea basal, más ansiedad, van más a urgencias y se hospitalizan más por agudizaciones asmáticas. Nos llama especialmente la atención el no haber encontrado que a estos pacientes se les prescriba más medicación antiasmática. La magnificación de los síntomas que sufren es lógico suponer que conduzca al médico a prescribir dosis mayores de broncodilatadores e antiinflamatorios o mayor número de ambos. El grupo de Thomas23 ha publicado recientemente un trabajo sobre asmáticos con SH sometidos a técnicas de educación respiratoria (fundamentalmente respiración diafragmática) y ha comprobado que con este procedimiento se reduce la puntuación en el cuestionario Nijmegen al mes y 6 meses, y paralelamente mejora la calidad de vida; sin embargo, estos cambios no se acompañan de modificaciones en el uso de medicación. Estos datos y los nuestros parecen indicar que los asmáticos con SH tienen más molestias y van más a urgencias, pero ello no se traduce necesariamente en un mayor consumo de medicación para el asma en el domicilio.
El análisis multivariante nos ha permitido comprobar que el SH se relaciona especialmente con la disnea basal y la ansiedad. En investigaciones previas realizadas por nuestro grupo sobre la disnea de los asmáticos24,25, vimos cómo la disnea (tanto en situación basal como ante una obstrucción aguda) se relaciona con el estado emocional, especialmente con el grado de ansiedad. Por todo ello, la fuerte interrelación encontrada entre disnea, ansie dad y el SH no resulta extraña. En conclusión, aproximadamente un tercio de los asmáticos que tratamos en las consultas de neumología padecen además un SH. Son pacientes con ansiedad que refieren mucha disnea basal y muchas molestias relacionadas con su asma, pese a no tener necesariamente una mayor gravedad de la enfermedad. Sería aconsejable pensar en ellos e identificarlos para poder ofrecerles programas de educación respiratoria que les permitieran mejorar su calidad de vida, aunque este campo debe todavía investigarse con mayor profundidad.
Este trabajo ha sido financiado en parte por RED RESPIRA (RTIC G03/11), FIS, Instituto de Salud Carlos III.