El patrón histológico de neumonía organizada fibrinoide aguda (NOFA) es una forma muy infrecuente de neumonía intersticial idiopática, caracterizado por la presencia de bolas de fibrina intra-alveolares, con una distribución parcheada. Presentamos un caso en una mujer de 72 años que presentó un cuadro de neumonía progresiva subaguda en relación con una NOFA, diagnosticada mediante biopsia pulmonar con aguja gruesa guiada por tomografía computarizada (TC), y que presentó una buena respuesta al tratamiento con corticoesteroides.
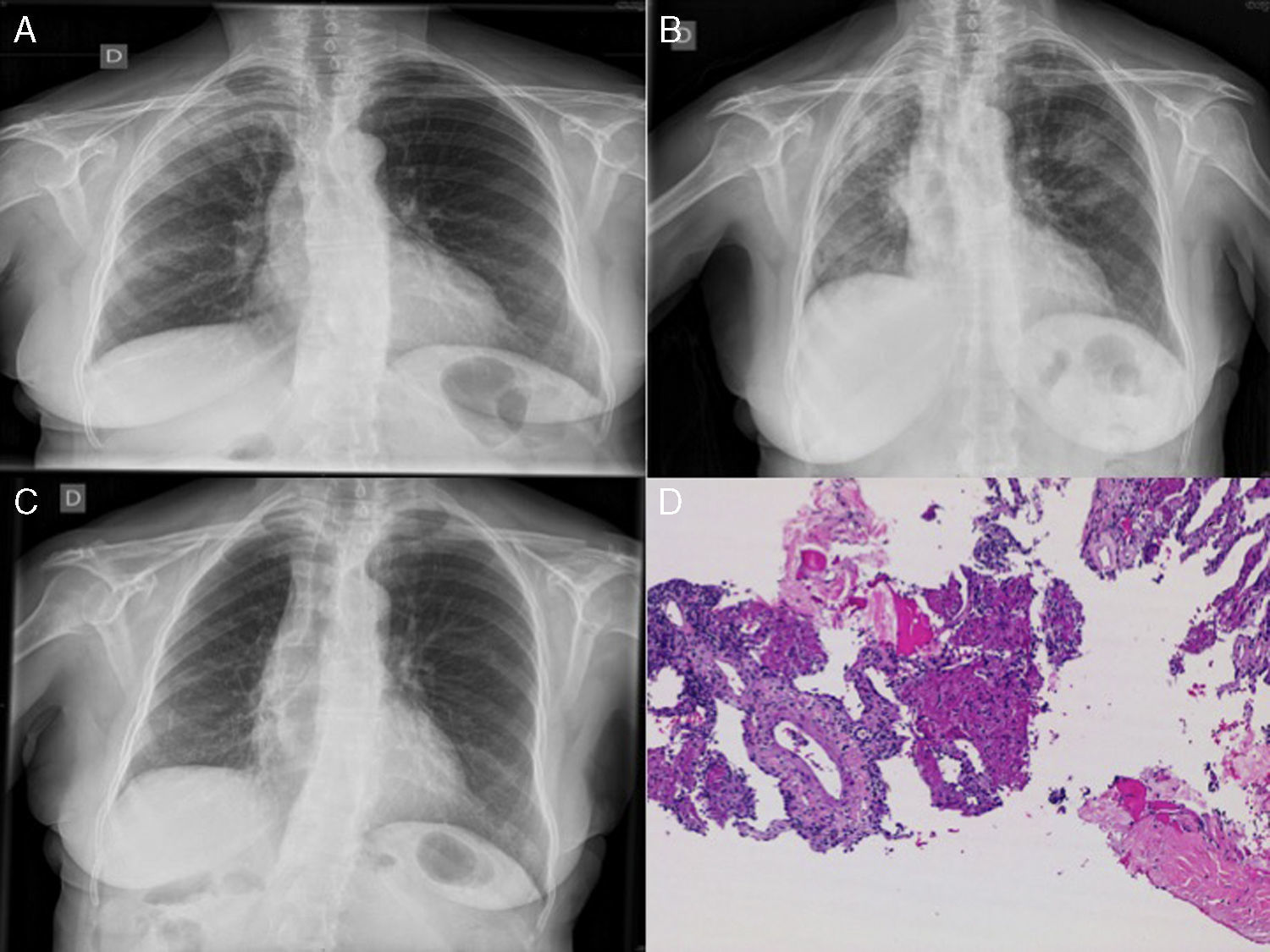
Mujer de 72 años que ingresa en el hospital con un cuadro de un mes de evolución de disnea progresiva, tos seca, febrícula y síndrome general. Previamente se le había realizado una radiografía de tórax y diagnosticado de neumonía en el lóbulo superior derecho (LSD) (fig. 1A), por lo que había recibido levofloxacino 500mg/día 7 días, sin objetivarse mejoría. No tenía exposición laboral reseñable ni hábitos tóxicos, y entre sus antecedentes destacaba historia de asma bronquial en la infancia, insuficiencia renal leve e hipotiroidismo. Al ingreso presentaba un aceptable estado general, T.ª 37,2°C, tensión arterial 130/75mmHg, frecuencia cardíaca 69lpm y estaba eupneica, con una saturación de oxígeno respirando aire ambiente del 92%. En la exploración destacaba la auscultación de crepitantes secos en todo el hemitórax derecho y basales izquierdos. La radiografía de tórax realizada mostraba una progresión del infiltrado del LSD con pérdida de volumen (fig. 1B). En la analítica destacaba una leve anemia normocítica normocrómica, con 11.460 leucocitos, VSG 1.ª hora 120, PCR 29,5mg/dl y un patrón de colestasis (fosfatasa alcalina 389UI/l, GGT 83UI/l) con ANA y ANCA negativos.
A) Radiografía de tórax: infiltrado en lóbulos superior derecho. B) Infiltrados en lóbulo superior derecho, lóbulo inferior derecho y lóbulo superior izquierdo con pérdida de volumen del hemitórax derecho. C) Evolución radiológica favorable. D) Biopsia pulmonar guiada por tomografía computarizada: engrosamiento inflamatorio de los septos con bolas de fibrina intra-alveolares.
Con la sospecha de neumonía de lenta resolución por gérmenes no habituales, se inició tratamiento con piperacilina-tazobactam, y se realizó una TC torácica en donde se observaban extensas condensaciones en regiones posteriores del pulmón derecho con colapso pulmonar. Se realizó una broncoscopia con biopsia transbronquial en 2 ocasiones, mostrando en ambas datos no concluyentes (componente inflamatorio crónico e hiperplasia de neumocitos con discreta atipia). Presentó un empeoramiento clínico y radiológico progresivo, por lo que se decidió realizar una biopsia pulmonar guiada por TC, y en función de unos resultados microbiológicos negativos de las muestras endoscópicas, iniciar tratamiento con metilprednisolona a dosis inicial de 40mg/8h. La evolución clínica fue excepcional, con franca mejoría clínica y radiológica a las 48h, con práctica normalización de la radiografía tras una semana de tratamiento (fig. 1C). La biopsia mostró un patrón típico de NOFA (fig. 1D), caracterizado por un engrosamiento inflamatorio de los septos, con bolas de fibrina en el interior de los alveolos. En el momento actual, y tras 10 meses de tratamiento con corticoides (actualmente a dosis de 10mg/48h de prednisona) en descenso, la paciente persiste asintomática.
Con una descripción relativamente reciente (Beasley et al. en 2002) la NOFA es un patrón histológico raro de neumonía intersticial caracterizado por la presencia de bolas de fibrina en el espacio alveolar (diferénciese de las yemas intraalveolares de la neumonía organizada criptogénica), de disposición parcheada, con infiltración de células inflamatorias e hiperplasia de neumocitos tipo 2 y ausencia de membranas hialinas (diagnóstico diferencial con daño alveolar difuso)1–3. Habitualmente se desconoce su etiología, si bien se ha descrito asociada a enfermedades autoinmunes, infecciones, fármacos, trasplante pulmonar y cáncer4. Si bien existe una forma de presentación más grave y aguda en forma de distrés respiratorio agudo, la mayoría, como en el caso, tiene un inicio gradual progresivo y un pronóstico más favorable1. La poca especificidad de la clínica y de la radiología5 hace que una adecuada sospecha diagnóstica y la necesidad de una muestra de tejido pulmonar sean piezas fundamentales para el diagnóstico. El diagnóstico definitivo se realiza mediante biopsia pulmonar, y el tratamiento se basa en corticosteroides, sobre lo que no existe ninguna pauta estándar, reservando inmunosupresores como el micofenolato mofetil, azatioprina o ciclofosfamida para aquellos casos asociados a enfermedad autoinmune o en casos de recidivas1,3.
En vista de la evolución de nuestro caso, consideramos que, ante un paciente con neumonía de mala evolución, la NOFA debería plantearse en el diagnóstico diferencial. Si el estado clínico lo permite, se debería progresar en el diagnóstico hasta la realización de una biopsia pulmonar, dadas las implicaciones terapéuticas de estos casos.