Introducción
El neumomediastino se define por la presencia de aire o gas en el mediastino. Su etiología puede ser primaria (neumomediastino espontáneo [NE]) o secundaria (neumomediastino traumático)1. El NE es una entidad que fue definida como síndrome clínico específico en 1819 por Laennec. En 1944 Macklin y Macklin2 describieron sus bases fisiopatológicas, que actualmente permanecn vigentes. Desde entonces las escasas comunicaciones que se han hecho al respecto, salvo excepciones, no corresponden a grandes series sino a casos aislados3. Como factores desencadenantes se han descrito todos aquellos que contribuyen a un aumento del gradiente de presión alveolointersticial de forma no iatrógena3-8. Su presentación clínica varía mucho de unas series a otras, sin que existan síntomas ni signos patognomónicos para su diagnóstico3,9,10. La aparición del signo de Hamman (crujido pericárdico, sincrónico con los latidos cardíacos) es muy variable (5-85%) y actualmente no se considera patognomónico9.
En este estudio presentamos la serie de 36 casos de NE diagnosticados y tratados en nuestro hospital entre enero de 1996 y diciembre de 2003.
Observación clínica
Presentamos un estudio descriptivo y retrospectivo sobre todos los casos diagnosticados y tratados de NE en el Hospital General Universitario J.M. Morales Meseguer de Murcia, entre enero de 1996 y diciembre de 2003. Nuestro hospital es de segundo nivel y cubre una población de 250.000 habitantes, con una media de 87.600 consultas atendidas en urgencias por año.
Para comenzar el estudio se recurrió al Servicio de Documentación Clínica, del que se obtuvo, a través del conjunto mínimo básico de datos al alta (CMBDA), la identidad de todos los pacientes que habían ingresado con el diagnóstico de NE entre los años indicados anteriormente. Se estableció un protocolo de recogida de datos que se presenta en la tabla I. A partir del CMBDA, se recuperaron las historias clínicas de los pacientes y se procedió a cumplimentar el protocolo diseñado.
Nuestra serie está compuesta por 36 pacientes, de los que 25 (69,4%) son varones y 11 (30,6%) mujeres, con una media de edad de 36,8 años (rango: 11-90). Cada año se diagnosticaron una media de 4,5 casos (rango: 2-13), lo que supone un 0,0051% del total de urgencias atendidas por año en nuestro hospital.
El 50% de los casos (n = 18) ingresó a cargo del Servicio de Cirugía, con una media de 2,25 casos/año (rango: 1-7). El 50% restante se distribuyó entre los Servicios de Medicina Interna y Neumología, con una media de 2,25 casos/año (rango= 1-3).
La estancia media global fue de 8,56 días (rango: 1-53), y la estancia media de los casos ingresados en Cirugía General fue de 6 días (rango: 1-18), frente a los 8,7 días (rango: 1-53) de los que ingresaron en los otros servicios.
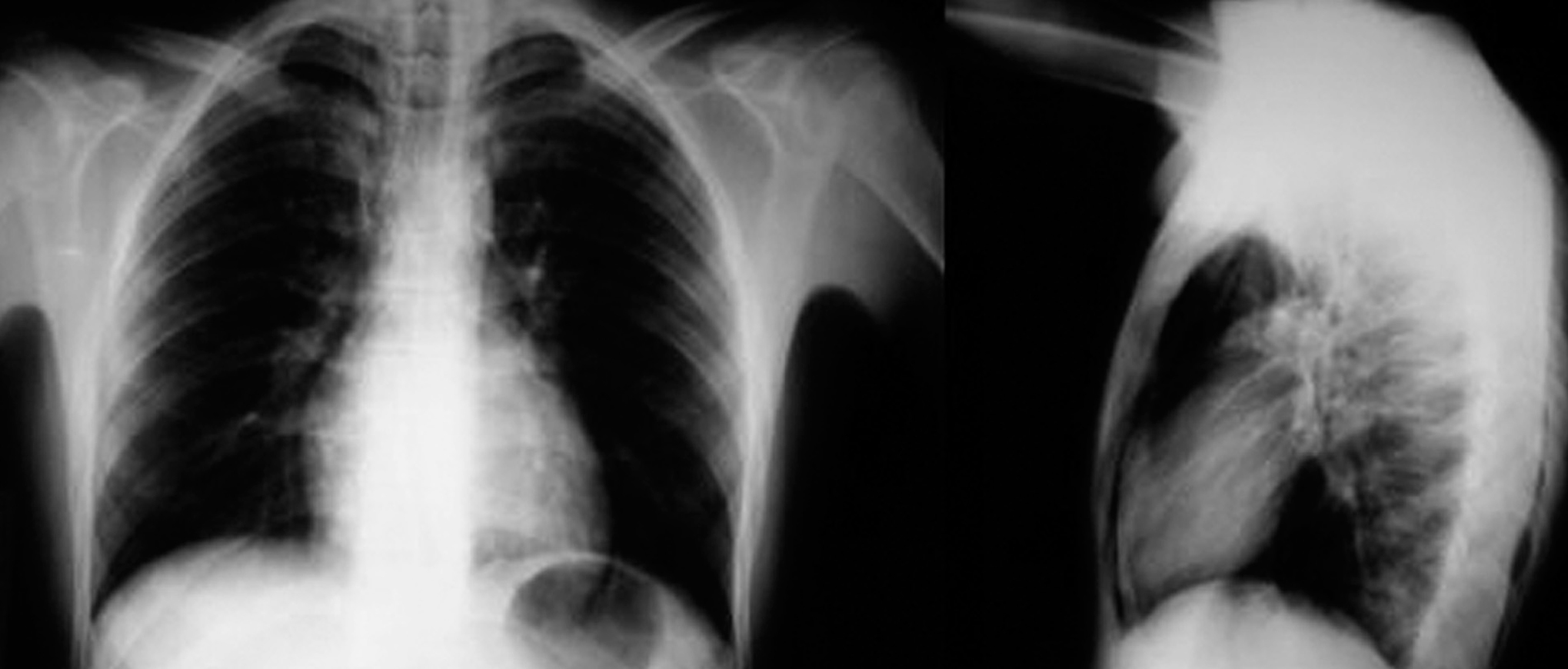
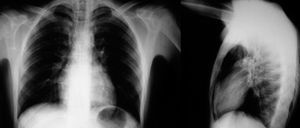
En cuanto al síndrome clínico de los pacientes a su llegada a urgencias, se han dividido los hallazgos en 2 tablas de resultados: en la tabla II se recogen los síntomas y signos que presentaron, y en la tabla III los antecedentes personales de interés y factores desencadenantes del episodio agudo. El síntoma más frecuente de presentación fue el dolor torácico (27%), seguido de su asociación con disnea (19,4%) y de la disnea aislada (20%). En cuanto a los signos semiológicos, no destaca ninguno por su elevada frecuencia. Muy infrecuente fue la recogida del signo de Hamman (5%). Entre las pruebas complementarias, destaca que no hubiera alteración de los valores analíticos en el 94,4% de los pacientes, frente a una discreta leucocitosis en 2 pacientes con neumonía. Además, el 100% de los pacientes se diagnosticaron por radiología simple de tórax (posteroanterior y lateral), sin necesidad de recurrir a más pruebas de imagen en ningún caso (fig. 1). El seguimiento radiológico del proceso, hasta su resolución, también se hizo por radiología simple.
Fig. 1. Radiografía posteroanterior y lateral de tórax: signos de neumomediastino espontáneo.
Los 18 pacientes ingresados en nuestro servicio eran pacientes jóvenes, sin antecedentes personales de interés. El resto de pacientes ingresó en los Servicios de Neumología (n = 10) o de Medicina Interna (n = 8) dependiendo de si, además de la enfermedad pulmonar aguda o reagudizada, tenían otras enfermedades asociadas. Solamente en 14 pacientes (38,8%) se consiguió identificar un factor desencadenante. Los más frecuentes fueron las crisis de asma (10%) y los catarros (10%). Sólo hubo un caso en relación con drogas inhaladas, correspondiente a una paciente de 30 años que era consumidora habitual de cocaína inhalada. En nuestra serie, el 58,3% de los pacientes diagnosticados tenían antecedentes personales de enfermedad pulmonar previa --asma y enfermedad pulmonar obstructiva crónica (EPOC)--. El hábito tabáquico (al menos 20 cigarrillos al día) estaba presente en un tercio de los pacientes. No se hallaron diferencias de incidencia en relación con la residencia habitual (campo/ciudad). Tampoco se estableció ninguna relación con la ocupación laboral. Ningún paciente fue intervenido quirúrgicamente ni hubo complicaciones asociadas al proceso. No hubo mortalidad relacionada con el episodio.
Discusión
El NE es un síndrome clínico caracterizado por la presencia de aire en el espacio mediastínico sin que exista una causa traumática o quirúrgica previa1. Su frecuencia se estima muy baja, aunque su incidencia real no está establecida, ya que son pocas las publicaciones que la citan y siempre se refieren a series cortas. La incidencia que presentamos es bastante inferior a la observada por otros autores3, lo que probablemente se deba a una sobrevaloración de la incidencia real.
En cuanto a su relación con antecedentes personales, hemos encontrado asociación frecuente con afecciones pulmonares previas (asma y EPOC). Desde la serie publicada por Panacek et al10 hasta la mayoría de los trabajos recientes, no se ha observado una asociación con asma tan elevada9,11,12. Existe un trabajo publicado recientemente que muestra una asociación con asma mucho más elevada que el resto de la bibliografía3. Además, hemos encontrado una elevada relación con el hábito tabáquico, asociación publicada escasamente en la bibliografía médica9. Por el contrario, la asociación a drogas inhaladas ha sido muy escasa, a diferencia de otros estudios9,13,14. Debemos tener en cuenta que nuestra serie es retrospectiva y, por tanto, pueden existir ciertos sesgos en cuanto a la recogida de los datos referentes a la anamnesis. En cuanto a los posibles sesgos de clasificación publicados con el uso del CMBDA15, queremos resaltar que, en nuestro estudio, al partir del CMBDA, y posteriormente revisar las historias clínicas para comprobar la correcta clasificación del episodio, creemos que este tipo de sesgo, de existir, no debe de ser demasiado importante.
En la bibliografía se recogen asociaciones del NE con factores desencadenantes en alrededor del 75% de los casos. Los desencadenantes habituales son la tos, el ejercicio físico y el consumo de drogas9,14. En nuestra serie, se han hallado escasa asociación con factores desencadenantes relacionados con el proceso, destacando los procesos relacionados con la vía aérea y el pulmón.
El cuadro clínico de presentación más habitual en nuestra serie es muy similar al recogido en casi todas las series publicadas3,9,10,11,16. Los hallazgos semiológicos fueron escasos, pero similares a los publicados en otros trabajos, aunque con menor frecuencia de presentación en nuestra serie3,9,10,11,14,16. Hemos detectado una escasa incidencia del signo de Hamman.
En todos los pacientes la radiología simple de tórax permitó la confirmación diagnóstica y el seguimiento del curso clínico. Debido a su alta capacidad diagnóstica, no consideramos necesaria la realización de tomografías computarizadas para el manejo de este proceso, como algunos autores propugnan11,17,18, y tampoco la realización de esofagograma ni electrocardiograma3,10.
Con el tratamiento conservador (analgesia y oxigenoterapia) se resolvieron el 100% de los casos, sin hallarse complicaciones asociadas ni ningún caso de mortalidad en relación con el proceso. La estancia media de nuestra serie es algo superior a la de otras3,9,10, probablemente por la ausencia de otra enfermedad de base asociada en los pacientes de otras series, mientras que en la nuestra más de la mitad de los pacientes presentan enfermedad asociada, lo que puede explicar el incremento de los días de estancia. Recientemente se han publicado trabajos que correlacionan el aumento de la estancia media en pacientes neumológicos con la existencia de enfermedades asociadas al motivo de ingreso19,20. La estancia media de este proceso en el Servicio de Cirugía General (pacientes jóvenes sin antecedentes personales) fue muy similar a las publicadas3,9,10,12.
Debido al éxito del manejo conservador del NE y a la ausencia de complicaciones, se podría valorar la idoneidad del tratamiento y control ambulatorios en pacientes estables, como han propuesto otros autores10,13.
Debido a la gran variabilidad en la presentación clínica y escasa incidencia del proceso, para llegar a su diagnóstico se debe tener un alto índice de sospecha en pacientes jóvenes (entre 20 y 40 años), varones (3:1), con antecedentes de asma bronquial o fumadores habituales que consultan por un cuadro de dolor torácico aislado, o asociado a disnea, de aparición espontánea. La radiografía simple de tórax (posteroanterior y lateral) permitirá llegar al diagnóstico definitivo.