La neumonectomía puede ser necesaria de forma excepcional en pacientes con cáncer de pulmón no microcítico (CPNM) en estadios precoces, algo más frecuentemente en el estadio IB. En este estudio se pretende evaluar si la neumonectomía se asocia con peor supervivencia global en pacientes con CPNM en estadios patológico IB (T2aN0M0).
MétodoEstudio retrospectivo sobre una población de pacientes con carcinoma de pulmón pIB sometidos a lobectomía pulmonar o neumonectomía entre 2000 y 2011. La variable dependiente es la muerte del paciente por cualquier causa, excluida la mortalidad operatoria. Mediante regresión de Cox se analizó la relación de las variables: edad del paciente, FEV1%, índice de Charlson y neumonectomía sobre la variable dependiente. Se elaboró un gráfico de Kaplan Meier en el que se representó la supervivencia de los pacientes con lobectomía o neumonectomía y se compararon las 2 funciones mediante la prueba log-rank.
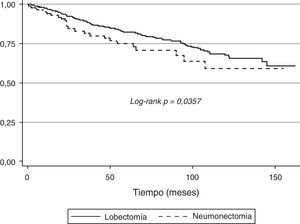
ResultadosSe han analizado 407casos (373 lobectomías y 34 neumonectomías). En la regresión de Cox, la edad, el FEV1% y la neumonectomía se asociaron con una peor supervivencia (p<0,05). La función de supervivencia ajustada para edad y FEV1% demuestra menor supervivencia en los casos intervenidos mediante neumonectomía (log-rank p=0,0357).
ConclusionesEn los pacientes con estadio patológico IB la neumonectomía se asocia a una menor supervivencia comparada con la lobectomía.
Pneumonectomy may be needed in exceptional cases in patients with early stage NSCLC, especially in stage IB. The aim of this study was to evaluate whether overall survival in stage IB (T2aN0M0) NSCLC patients is worse after pneumonectomy.
MethodsRetrospective study of a series of pathological IB (pIB) patients who underwent either lobectomy or pneumonectomy between 2000 and 2011. The dependent variable was all-cause death. Operative mortality was excluded. The relationship between the age, FEV1%, Charlson index and performance of pneumonectomy variables and the dependent variable were analyzed using a Cox regression. Overall survival for both groups of patients was then plotted in Kaplan-Meier graphs and compared using the log-rank test.
ResultsA total of 407 cases were analyzed (373 lobectomies and 34 pneumonectomies). According to Cox regression, age, FEV1% and pneumonectomy were associated with poorer survival (P<.05). Age-adjusted survival and FEV1% showed diminished survival in patients who underwent pneumonectomy (log-rank, P=.0357).
ConclusionsIn stage pIB NSCLC patients, pneumonectomy is associated with poorer survival compared to lobectomy.
En la séptima edición de la clasificación TNM del cáncer de pulmón, el estadio IB incluye tumores de 3-5cm de diámetro que tengan invasión bronquial a más de 2cm de la carina principal o produzcan atelectasia pulmonar parcial o invadan la pleura visceral1. En este estadio se clasifican, por lo tanto, muchas neoplasias cuyo tratamiento quirúrgico varía dependiendo de los hallazgos en el campo quirúrgico y de las habilidades del cirujano que realiza la intervención. En una publicación previa2 hemos demostrado que la mortalidad a 30días no refleja adecuadamente el riesgo de la neumonectomía, ya que la mortalidad no debida al cáncer a los 6meses de la intervención es mucho mayor que la descrita a 30días. La hipótesis de esta investigación es que la neumonectomía se asocia con una menor supervivencia del paciente intervenido en estadio IB, cuando se considera la mortalidad por cualquier causa.
MétodoPoblación estudiadaHemos revisado de manera retrospectiva los pacientes sometidos a lobectomía pulmonar o neumonectomía por cáncer de pulmón en estadio patológico IB (pIB) en nuestro servicio entre enero de 2000 y diciembre de 2011. La información se encuentra recogida en una base de datos prospectiva, informatizada y con doble control de calidad de la información introducida. Para conseguir una población más homogénea se han excluido los casos que fueron tratados con quimioterapia de inducción aunque la estadificación definitiva fuera pT1-2aN0M0, puesto que en la mayoría de los casos la indicación se basó en la clasificación clínica como N2. Los pacientes con estadio pIB que recibieron quimioterapia adyuvante se han incluido en el estudio, independientemente de la indicación por la que se administrara la quimioterapia.
Criterios de selección de pacientesAntes de la cirugía todos los pacientes se estudiaron de manera homogénea, mediante examen físico, hemograma, bioquímica general, electrocardiograma, radiografía de tórax, TC toracoabdominal y broncoscopia. Desde 2007 a todos los pacientes se les realizó un PET-TC. La estadificación mediastínica invasiva (mediastinoscopia o EBUS desde 2009) se realizó si el TC mostraba adenopatías mediastínicas mayores de 1cm y en casos de positividad del PET-TC en las adenopatías mediastínicas. A todos los pacientes se les realizaron pruebas de función pulmonar, incluyendo, desde 2009, la medición de la DLCO de forma rutinaria3. El riesgo cardiológico se evaluó conforme a criterios publicados previamente por nuestro grupo4. A los pacientes que presentaban algún signo de focalidad neurológica en la exploración clínica se les realizó una TC craneal, aunque esta no fue indicada de manera sistemática. Para este estudio se ha clasificado a los pacientes de acuerdo con la séptima edición de la clasificación TNM1. En los pacientes con indicación de realizar una neumonectomía que cumplían los criterios de selección tras su discusión individualizada en un comité multidisciplinar, la edad no supuso una contraindicación.
Tratamiento perioperatorio y seguimientoTodos los casos se abordaron por toracotomía posterior sin sección muscular o mediante una toracotomía axilar, en ocasiones videoasistida. La anestesia y la cirugía fueron realizadas por el mismo equipo de anestesistas y de cirujanos torácicos, respectivamente. A todos los pacientes se les realizó una linfadenectomía mediastínica sistemática, de acuerdo con las guías clínicas actuales5. La profilaxis antibiótica consistió en una única dosis de cefuroxima 1.500mg que se podía repetir a las 6h si la cirugía se prolongaba. Los pacientes fueron extubados antes de su salida de quirófano, y tras unas horas en la unidad de reanimación se trasladaban a la planta de cirugía torácica. Para el manejo analgésico postoperatorio se colocaba un catéter epidural torácico por el que se administraban bupivacaína y fentanilo durante los 3 primeros días del postoperatorio. Una vez retirado, la analgesia consistía en antiinflamatorios no esteroideos y paracetamol oral.
El seguimiento, salvo una primera visita presencial al mes de la cirugía, se ha realizado mediante contacto telefónico con el paciente o su familia. En caso de pérdida del contacto con el paciente o su entorno, se ha recuperado la fecha de defunción de los registros hospitalarios o de sus médicos en el hospital correspondiente.
Variables analizadasLas variables independientes incluidas han sido el tipo de resección realizada (neumonectomía u otra), la edad del paciente, el FEV1% preoperatorio y el índice de Charlson6. Esta última variable no está registrada de forma prospectiva y se ha calculado retrospectivamente utilizando las variables registradas en la base de datos, que incluyen todos los parámetros necesarios. Al no haberse registrado de forma rutinaria más que a partir del año 20093, la DLCO se ha excluido del análisis. La variable dependiente ha sido la muerte del paciente por cualquier causa, excluyendo la muerte postoperatoria (en los primeros 30días o en cualquier fecha durante el mismo episodio de hospitalización tras la cirugía).
Análisis de los datosLa asociación de las variables independientes con la supervivencia se ha estudiado mediante regresión de Cox con remuestreo mediante 100 replicaciones por técnica de bootstrap. Posteriormente se han construido las funciones de supervivencia ajustadas para edad y FEV1% para los pacientes operados por neumonectomía o lobectomía, y se ha realizado una prueba log-rank para estimar el valor p de las diferencias entre ambas funciones. Los datos se han analizado mediante el paquete estadístico Stata/IC 13 (StataCorp, Texas, EE.UU.).
ResultadosLa población estudiada incluye 407 pacientes (373 lobectomías y 34 neumonectomías). La mortalidad operatoria fue de 4 casos (0,98%: un caso de neumonectomía y 3 de lobectomía).
En el momento de comenzar este estudio habían fallecido un total de 212 pacientes; 195 casos (47,9% de la serie) continuaban vivos. Las causas de muerte son las siguientes: carcinoma pulmonar, 112 casos; otro cáncer, 10; problemas pulmonares, 14; problemas cardíacos, 11; ictus, 6; otras enfermedades, 12. En 47 casos (11,5% de la serie) la causa de la muerte se desconoce.
Las variables continuas de la serie se describen en la tabla 1. La edad de la población de pacientes sometidos a neumonectomía es ligeramente inferior a la de los intervenidos por lobectomía.
La regresión de Cox (tabla 2) demuestra que la edad, el FEV1% y la realización de una neumonectomía se asocian con una menor supervivencia. La función de supervivencia, ajustada para la edad y el FEV1%, se muestra en la figura 1. En la prueba log-rank el valor de p es 0,0357.
La neumonectomía continúa presentando un riesgo operatorio (mortalidad en los 30 primeros días después de la cirugía) de hasta el 7%, casi 3 veces mayor que el de la lobectomía7. Incluso, como publicamos en un trabajo previo2, la mortalidad de los pacientes sometidos a una neumonectomía aumenta a lo largo del tiempo, llegando a ser hasta del 25% a los 6meses de la cirugía en aquellos pacientes a los que se les ha realizado una neumonectomía derecha. Este incremento de la mortalidad en nuestra serie no se relacionaba con causas oncológicas ni con la presencia de fístula broncopleural, sino con una mayor incidencia de complicaciones cardiorrespiratorias en los pacientes neumonectomizados.
Pese a estos datos, en ocasiones es necesario realizar una neumonectomía en pacientes con cáncer de pulmón no microcítico (CPNM) en estadio IB, bien por la incapacidad técnica del cirujano para llevar a cabo técnicas conservadoras de parénquima o bien por la localización anatómica del tumor.
En cuanto a la primera situación, el número de neumonectomías que se realizan en un servicio disminuye a lo largo del tiempo, a medida que se adquiere mayor experiencia con técnicas broncoplásticas y angioplásticas8. En cuanto a la localización anatómica del tumor, puede que este infiltre proximalmente estructuras hiliares o que afecte a la cisura de forma generalizada, haciendo imposible la realización de técnicas conservadoras de parénquima. Incluso cuando la afectación de la cisura no es generalizada, sino que se limita a la invasión de la pleura visceral en un punto, hay diferentes estudios que muestran un peor pronóstico de estos pacientes9-12. En ellos se sugiere que los enfermos con tumores T1 o T2 con afectación de la pleura visceral en la cisura mayor sean clasificados como T3, o lo que es lo mismo, al menos estadio IIB, ya que su supervivencia disminuye entre un 10 y un 15% frente a la de los pacientes que presentan el tumor confinado en un único lóbulo12. El problema a la hora de interpretar los resultados publicados por Okada et al.10 y Demir et al.11 radica en el alto número de pacientes incluidos a los que se les realiza una neumonectomía, ya que la intervención por sí misma podría actuar como factor de confusión a la hora de determinar la supervivencia de las series. Sin embargo, en el trabajo de Joshi et al.12, donde solo se incluyen pacientes a los que se les realiza una lobectomía más una resección en cuña o una bilobectomía, se sigue observando una menor supervivencia de los pacientes con CPNM estadioi con afectación cisural, que se encuentra entre la de los estadiosi y ii. Los resultados de estos estudios interpretados conjuntamente sugieren que ambos factores —la afectación cisural y la realización de una neumonectomía— juegan un papel fundamental en la supervivencia de estos pacientes.
Desafortunadamente, la afectación cisural o hiliar como causa de indicación de la neumonectomía no se encuentra recogida entre las variables de nuestro estudio, como tampoco lo está la variabilidad técnica relacionada con el cirujano a la hora de explicar las causas por las que se realizó una lobectomía o una neumonectomía ni la lateralidad de la neumonectomía. Tampoco ha sido objeto de análisis la influencia en la supervivencia de la administración de tratamientos adyuvantes. En cuanto a las variables determinantes del riesgo quirúrgico, la DLCO solo se encuentra recogida en nuestra serie desde 20093, lo que no ha permitido incluirla como variable independiente en el modelo de regresión. Por otra parte, desde noviembre de 2002 implementamos un protocolo de fisioterapia respiratoria intensiva postoperatoria que demostró disminuir significativamente la incidencia de complicaciones respiratorias13, factor que no hemos controlado y que podría influir en los resultados obtenidos.
Otra limitación de este estudio es que la variable dependiente es la mortalidad por cualquier causa, sin diferenciar entre causas no relacionadas con la cirugía, las relacionadas con las complicaciones derivadas de la cirugía a largo plazo y las causas oncológicas. Aunque en nuestro estudio previo2 las causas oncológicas y la presencia de fístula broncopleural no aumentaban la mortalidad a largo plazo y sí que lo hacían la presencia de complicaciones cardiorrespiratorias, al no disponer de las causas concretas de muerte de los pacientes de esta serie, estos factores no han podido ser estudiados. Tampoco conocemos el intervalo libre de enfermedad de los pacientes cuya muerte se debió a la progresión tumoral, y toda la información de que disponemos se ha obtenido mayoritariamente mediante una entrevista telefónica, que aunque en nuestra experiencia14 resultó ser equiparable al seguimiento presencial de los pacientes, no asegura la completa veracidad de la información obtenida.
En conclusión, estos datos confirman que en los pacientes con CPNM estadio patológico IB no solo una mayor edad y un menor FEV1% se asocian a una menor supervivencia tras la cirugía de resección pulmonar, sino que la realización de una neumonectomía también empeora el pronóstico, por lo que, aunque en casos seleccionados continúa tratándose de una intervención efectiva en el tratamiento del CPNM, su indicación se debe sentar de manera cuidadosa, teniendo en cuenta el riesgo quirúrgico individualizado de cada paciente, así como el resto de alternativas terapéuticas disponibles.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.