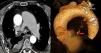
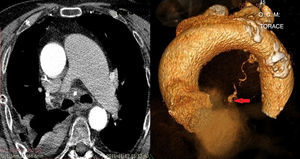
En la actualidad, en la bibliografía solo se encuentran 50 casos de expansión patológica de la arteria bronquial (AAB) con un calibre vascular superior a 2mm1. Mizuguchi et al.2 subrayan que en Inglaterra, hasta el año 2009, tan solo se habían descrito 12 roturas de la AAB. Aún no está claro el abordaje ideal para esta enfermedad. La técnica mínimamente invasiva de embolización endovascular presentó mayor eficacia y seguridad que la toracotomía3,4, pero un método conservador aportaría estabilidad clínica al paciente sin la morbilidad quirúrgica. Presentamos el caso de un varón de 75 años que acudió a urgencias en nuestro hospital con disnea, un episodio aislado de hemoptisis y dolor súbito en el hemitórax derecho. En el año 2009, el paciente tenía diabetes, hipertensión y EPOC y, como consecuencia, se le había realizado un triple bypass coronario. La radiografía torácica mostró un derrame pleural derecho y la toracocentesis demostró el origen de la hemorragia. El paciente estaba hemodinámicamente estable (10g/dl de hemoglobina, presión arterial: 110/70mmHg), pero presentaba una ligera hiperventilación con gasometría normal (SO2: 95,2%, PO2: 90,8mmHg y PCO2: 24,1mmHg) y taquicardia sinusal (115-120 pulsaciones por minuto) en el ECG. Realizamos una toracoscopia videoasistida (VATS) con evacuación de 2.000cc de sangre, aunque no se halló evidencia del origen de la hemorragia en la pleura, el diafragma ni el pulmón. El mediastino tenía aspecto hinchado, convexo, congestionado y con sangre, como demostró la biopsia aspirativa. En las 24h posteriores al procedimiento mínimamente invasivo, se realizó un TAC de sección fina tridimensional (3D-TSCT) torácico en el que se observaba un manifiesto hematoma en el mediastino posterior, una ectasia de las arterias pulmonares predominante en la izquierda (4,6cm) y un aneurisma en la AAB derecha (6×5mm de diámetro) en el contexto del hematoma, probable foco del sangrado anterior. A partir de la evaluación radiológica, decidimos evitar el abordaje quirúrgico y nos decantamos por el tratamiento conservador. Se retiró el drenaje pleural el 4.° día del postoperatorio y se dio el alta al paciente al 6.° día, tras repetir el 3D-TSCT torácico en el que se observó una reducción drástica del hematoma mediastínico. En el seguimiento con 3D-TSCT a los 4 meses, uno y 2 años, destacó la obliteración del aneurisma de la AAB y la resolución total del hemomediastino. La etiología de la AAB parece ser aumento del flujo sanguíneo, hipertensión en la arteria pulmonar o distintas afecciones pulmonares5. Hemos tenido en cuenta diversos factores a la hora de elegir el enfoque conservador: a) detención de la hemorragia al cerrarse el vaso por el hematoma mediastínico; b) cese del derrame hemorrágico en la cavidad pleural tras la VATS; c) revascularización miocárdica previa (mediante la arteria torácica interna izquierda) con fibrosis mediastínica, lo que dificulta el acceso abierto a la AAB, y d) buen estado hemodinámico. Utilizamos la VATS como abordaje de primera línea porque el paciente estaba estable. Además, la taquicardia sinusal y la hiperventilación podían ser síntomas de un empeoramiento general, para lo que se necesita un abordaje urgente inespecífico. La VATS ha demostrado ser una opción ideal para vaciar y limpiar la cavidad pleural. Y nos ha permitido identificar el mediastino como origen de la hemorragia (fig. 1).
The Impact Factor measures the average number of citations received in a particular year by papers published in the journal during the two preceding years.
© Clarivate Analytics, Journal Citation Reports 2025
SRJ is a prestige metric based on the idea that not all citations are the same. SJR uses a similar algorithm as the Google page rank; it provides a quantitative and qualitative measure of the journal's impact.
See moreSNIP measures contextual citation impact by wighting citations based on the total number of citations in a subject field.
See more