Analizamos la eficacia de una intervención conductual-cognitiva de alta intensidad frente a una intervención mínima iniciada durante un ingreso hospitalario, y si la combinación con tratamiento sustitutivo con nicotina (TSN) puede aumentar las tasas de abstinencia a los 12 meses de seguimiento.
MétodoSe estudiaron 2.560 fumadores activos durante un ingreso hospitalario. De ellos, 717 fumadores rehusaron entrar en el estudio y tras una intervención mínima se les solicitaba poder telefonearlos al año para preguntar si continuaban fumando. El resto, 1.843 fumadores recibieron tratamiento cognitivo de alta intensidad y fueron aleatorizados para recibir o no TSN. El seguimiento tras el alta se realizaba en consultas externas o con sesiones telefónicas.
ResultadosAl año de seguimiento, el 7% de los que rehusaron entrar en el estudio se mantenían sin fumar frente al 27% de los que entraron en el estudio (p<0,001). Existían diferencias significativas entre el grupo que realizó solo tratamiento conductual (21% de abstinencia) frente al grupo que además realizó TSN (33% de abstinencia; p=0,002). En este último grupo existían diferencias significativas (p=0,03) entre los que realizaron el seguimiento en consultas (39% de abstinencia) frente a los que hicieron el control telefónico (30%). En el análisis multivariante, los predictores de abstinencia a los 12 meses fueron: haber utilizado TSN (OR 12,2; 95% de CI, 5,2–32; p=0,002) y mayor puntuación en el test de Richmond (OR 10,1; 95% de CI, 3,9–24,2; p=0,01).
ConclusionesUna intervención de orientación cognitiva iniciada en fumadores ingresados aumenta las tasas de abstinencia a los 12 meses frente a una intervención mínima, y aún aumenta de forma más significativa dichas tasas si se le añade TSN.
We analysed the effectiveness of a high intensity behavioural-cognitive intervention compared to minimal intervention started during a hospital stay, to see if the combination of nicotine replacement therapy (NRT) can increase the quitting rate at 12 months of follow up.
MethodA total of 2560 active smokers were studied during their hospital stay. Of these, 717 smokers refused to enter the study and after a minimal intervention they were asked if we could telephone them after one year to ask if they still smoked. The remaining 1843 smokers who received high intensity cognitive therapy were randomised to receive or not receive NRT. The follow up after discharge was carried out by outpatient visits or with telephone sessions.
ResultsAt one year of follow up, 7% of those who declined to enter the study had stopped smoking compared to 27% of those who entered the study (p<0.001). There were significant differences between the group that only had behavioural therapy (21% stopped) compared to the group that also had NRT (33% stopped; p=0.002). In this latter group there were significant differences (p=0.03) between those who had follow up in clinics (39% stopped) compared to those who were followed up telephone sessions (30%). In the multivariate analysis, the predictors of quitting at 12 months were: to have used NRT (OR 12.2; 95% CI, 5.2–32; p=0.002) and a higher score in the Richmond Test (OR 10.1; 95% CI, 3.9–24.2; p=0.01).
ConclusionsA cognitive type intervention started on smokers when admitted to hospital increases quitting rates at 12 months, compared to a minimal intervention, and these rates increase even more significantly if NRT is added.
En el momento actual, el tabaquismo es considerado como una enfermedad adictiva crónica capaz de causar muerte prematura en más de la mitad de aquellos que la padecen. Los datos más recientes de nuestro país señalan que cada año el tabaco mata a 56.000 personas1. El tabaquismo es la causa aislada más importante de morbilidad y mortalidad prematura evitable, causando el 87% de los cánceres de pulmón y más del 93% de las enfermedades pulmonares obstructivas crónicas2.
El tratamiento de deshabituación tabáquica se apoya en el consejo médico, apoyo psicológico y el tratamiento farmacológico. Cabe destacar que con estas intervenciones se pueden conseguir buenos resultados en cuanto a la salud de la población, aunque el éxito alcanzado depende, en gran medida, del tipo de intervención que se practique3.
Los fumadores son hospitalizados más frecuentemente que los no fumadores y, por lo tanto, las enfermedades relacionadas con el consumo de tabaco son responsables de buena parte de las estancias hospitalarias y del consumo de muchos recursos sanitarios4. Por otro lado, un 70% de los fumadores españoles manifiestan su deseo de dejar de fumar5. El inicio de un programa para abandonar el hábito de fumar durante la hospitalización puede ayudar a más personas a realizar y mantener un intento para dejar de fumar. Los fumadores pueden estar más dispuestos a recibir ayuda en un momento donde se percibe vulnerabilidad y pueden encontrar que resulta más fácil dejar de fumar en un ambiente donde el tabaco está restringido o prohibido6.
Los pacientes fumadores hospitalizados deben abstenerse al menos temporalmente del consumo de tabaco. Muchos de los fumadores hospitalizados tienen dependencia moderada-alta a la nicotina y no fumar les desencadena craving y otros síntomas del síndrome de abstinencia generándoles disconfort7. Esto hace que algunos fumadores incumplan las normas del centro sanitario y fumen durante el ingreso, lo cual, además, puede interferir con su tratamiento médico y con la evolución clínica de su enfermedad. Algunos trabajos han descrito que más de un 25% de los pacientes fumadores admiten haber fumado durante el ingreso y en las primeras 48h desde la admisión un 55% de los fumadores experimentaron craving8. La presencia de síntomas del síndrome de abstinencia se asoció de forma significativa con el hecho de fumar durante la hospitalización y esto incrementó las posibilidades de seguir fumando tras el alta.
Las intervenciones terapéuticas realizadas en pacientes fumadores hospitalizados tendrían un objetivo doble, mejorar el confort durante el ingreso y ayudarles en el proceso de deshabituación para conseguir la abstinencia a largo plazo. En una revisión sistemática de la Cochrane Library sobre intervenciones en pacientes hospitalizados para abandono del hábito de fumar9, los autores llegaron a la conclusión de que los resultados dependían del tipo y de la intensidad del programa aplicado. Una intervención intensiva (contacto durante la hospitalización más seguimiento durante al menos un mes) se asoció con una tasa de abandonos significativamente mayor comparada con el control. La incorporación de tratamiento farmacológico para ayudar a dejar de fumar no parecía producir un aumento estadísticamente significativo de la cesación sobre la que se logró con la orientación intensiva sola. Sin embargo, en un ensayo randomizado10 los autores concluyen que las intervenciones en pacientes hospitalizados que incluyen tratamiento sustitutivo con nicotina (TSN) podrían incrementar las tasas de abstinencia al año de seguimiento.
Nuestro objetivo fue analizar la eficacia de una intervención conductual-cognitiva de alta intensidad sobre la deshabituación tabáquica iniciada durante un ingreso hospitalario frente a una intervención mínima, y si la combinación con TSN podría aumentar las tasas de abstinencia a largo plazo. También pretendimos analizar si existían factores predictores (sociales, demográficos, patología de base, dependencia tabáquica, etc.) que pudieran estar asociados a un mayor nivel de abstinencia. Nuestra hipótesis fue que un programa iniciado en fumadores ingresados que aplique una intervención conductual logrará mayores tasas de abstinencia a los 12 meses de seguimiento frente a una intervención mínima y si, además, incluye TSN aumentará aún más dichas tasas.
Material y métodosSujetosEste estudio prospectivo fue realizado entre los pacientes fumadores ingresados entre enero y diciembre del 2008 en el Hospital Virgen del Rocío de Sevilla. Los ingresos correspondían a pacientes de medicina interna y cirugía incluyendo distintas especialidades como neumología, cardiología y cirugía cardiovascular, digestivo, otorrinolaringología, oftalmología, etc. Los pacientes se consideraban como fumadores si ellos se identificaban por sí mismos como fumadores actuales o contestaban afirmativamente a la pregunta de si «fumas cigarrillos ahora» y habían fumado al menos 100 cigarrillos en su vida6. No se incluyeron pacientes menores de 18 años o con patología traumatológica, ginecológica u obstétrica, psiquiátrica ni neurológica. El estudio fue aprobado por el Comité Ético de nuestro centro y se obtuvo consentimiento informado por escrito de todos los pacientes, antes de su inclusión en el estudio.
ProcedimientoDurante las primeras 24–48h de hospitalización, un cuestionario escrito era usado para obtener información sobre las características basales del paciente y comportamiento tabáquico. Tras una intervención mínima, se le solicitaba al paciente entrar en el protocolo de deshabituación tabáquica. A los que rechazaban formar parte del estudio se les solicitaba poder telefonearlos al año para preguntar si continuaban fumando.
A todos los fumadores ingresados que aceptaron entrar en el protocolo de estudio se les realizaba una intervención conductual-cognitiva y eran aleatorizados asignándoles a unos de los brazos del estudio, usando un algoritmo computarizado, según recibieran o no TSN.
La intervención cognitiva era realizada por una enfermera especialmente entrenada en sesiones de entre 30 y 45min y durante el ingreso se realizaban cada 3 días hasta el alta. El método era estandarizado y se suministraba material educativo. Durante las sesiones los pacientes recibían consejos para abandonar su hábito tabáquico, así como eran revisados los riesgos potenciales del tabaco y beneficios al dejarlo; se valoraban los conocimientos, creencias y potenciales barreras en la cesación tabáquica y se proporcionaban argumentos para intentar superarlas. Se discutían los factores relacionados con el mantenimiento del hábito proporcionando estrategias de modificación de conductas. Se identificaban factores de riesgos de recaídas suministrándose métodos de automanejo y técnicas de relajación para controlarlas.
Los pacientes que recibían TSN se les dispensaban a través de parches o chicles. Las dosis se ajustaban al grado de dependencia física del fumador y se seguían las recomendaciones SEPAR para el tratamiento farmacológico del tabaquismo11, hasta un máximo de 12 semanas. Durante el tiempo de ingreso se dispensaba gratuitamente y tras el alta se hacía cargo el propio paciente.
El seguimiento de los pacientes tras el alta se realizaba de dos maneras según decisión y posibilidades del propio paciente. Por un lado, podían incorporarse a las consultas externas de deshabituación tabáquica donde se continuaba con los controles y la terapia conductual reforzando las estrategias de mantenimiento y controlando los factores de riesgos de recaídas. Estas visitas tenían lugar a la semana, 15 días, al mes y a los 2, 3, 6 y 12 meses. Una segunda opción eran las sesiones telefónicas con igual frecuencia que las visitas. Durante las llamadas telefónicas se continuaba con el entrenamiento iniciado durante las sesiones realizadas durante el ingreso hospitalario. Los pacientes eran adiestrados para intentar mantener la abstinencia. Los pacientes que no habían entrado en el protocolo de estudio tan solo recibían una llamada telefónica a los 12 meses para conocer si fumaban o no.
MedidasLa información sociodemográfica basal incluía edad, género, estado laboral, nivel educacional y estado marital y causa del ingreso hospitalario. Las variables relacionadas con el hábito tabáquico incluían edad de inicio, años de fumador, número de cigarrillos/día, número de intentos previos de abandono, estadío de la fase de abandono (precontemplación, contemplación, preparación o acción), dependencia nicotínica y motivación para dejarlo. El grado de dependencia nicotínica se cuantificaba con el test simplificado de Fageström (FTQ) que consta de 6 preguntas con respuestas múltiples que el fumador tiene que contestar12. Puede obtenerse una puntuación que oscila entre 0 y 10 puntos y permite clasificar la dependencia en: baja (puntuación entre 0 y 3 puntos), moderada (entre 4 y 6 puntos) y alta (de 7 a 10 puntos). La motivación del fumador se valoraba con el test de Richmond13 que consta de cuatro preguntas y valora el grado de motivación para dejar de fumar en una escala de 1 a 10 puntos y permite clasificarla en: motivación baja (si la puntuación obtenida es de 0 a 5), moderada (si es de 6 a 8) y alta si es superior a 8. Además, solicitábamos al paciente que valorara de 1 a 5 su opinión sobre el grado de influencia que había tenido el tabaco en su ingreso hospitalario: 1(el tabaco no ha influido en nada), 2 (el tabaco ha influido algo), 3 (la mitad es por el tabaco y la otra mitad por otras causas), 4 (el tabaco influye más que otras circunstancias), 5 (el tabaco es el causante de todo; si no fumase, no hubiera llegado a esta situación). En todas las sesiones con contacto personal con los pacientes (incluido el ingreso hospitalario) se realizaba una medida de cooximetría como método de análisis para verificar si la persona fumaba. Se utilizaba un cooxímetro tipo Micro-Smokerlyzer (Bedfont Technical Instruments Ltd., London, England) y concentraciones de monóxido de carbono en el aire espirado (CO) inferiores a 7ppm se consideraba como no fumador7.
Análisis estadísticoPara describir las variables cualitativas se emplearon las frecuencias absolutas y relativas y para las variables cuantitativas se describieron mediante la media y la desviación estándar. Se realizó un análisis de regresión bivariante y multivariante para identificar características basales que estaban asociadas con la cesación tabáquica al año del alta hospitalaria. En el análisis bivariante, se usó el test de la t de Student para comparar variables continuas, mientras que se aplicó el cálculo de la Chi-cuadrado y la prueba exacta de Fisher para variables categóricas. El nivel de significación estadística se fijó en<0,05. Los factores significativos asociados con la abstinencia en el análisis bivariante fueron incluidos secuencialmente, comenzando con la variable de mayor significación, en un modelo de regresión logística multivariante. La variable dependiente era abstinencia tabáquica a los doce meses tras el alta hospitalaria. Se calculó la odds ratios (OR) con un intervalo de confianza del 95% para valorar el efecto independiente de las variables predictoras. El análisis estadístico se realizó con el paquete estadístico Statistical Package for Social Sciences (SPSS) versión 15.0 (SPSS Inc, Chicago, IL, EE.UU.).
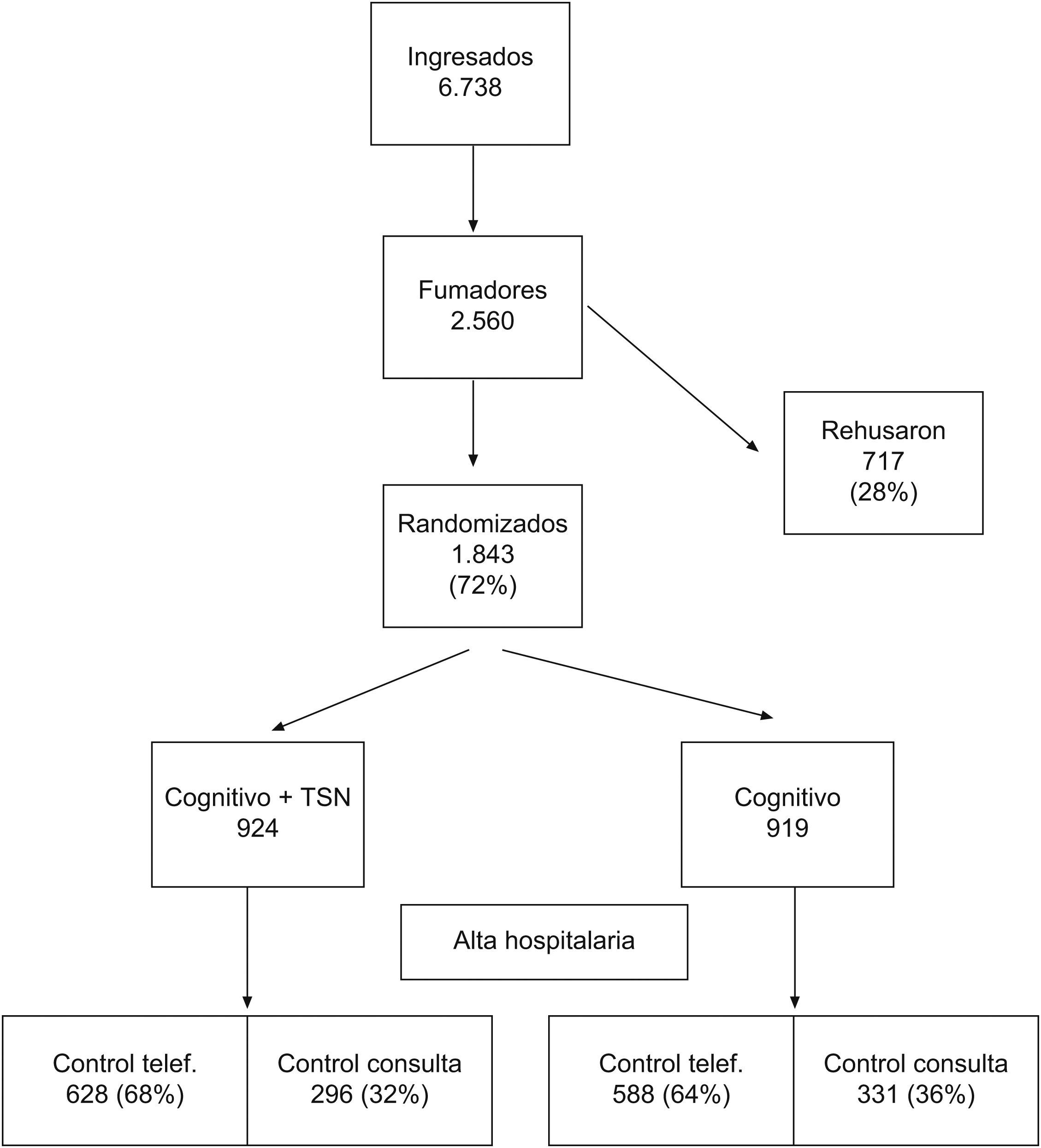
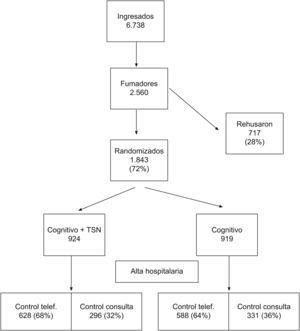
ResultadosLa cohorte original era seleccionada de los 6.738 enfermos ingresados entre enero y diciembre de 2008. De ellos, 2.560 (38%) se consideraron como fumadores activos. De los fumadores, 717 pacientes (28%) rehusaron entrar en el estudio y 1.843 (72%) fueron aleatorizados. En la figura 1 se muestra como se distribuyeron la población de estudio tras la randomización durante la estancia hospitalaria y como se realizaría el seguimiento tras el alta.
En la tabla 1 se muestra las características basales, demográficas y sociales de la cohorte de estudio. No existían diferencias significativas, en ninguno de los parámetros valorados, entre los pacientes que rehusaron entrar en el estudio, el grupo que recibió tratamiento cognitivo (G.C.) y el que recibió tratamiento cognitivo más TSN (G.C.+TSN).
Comparación de las características basales de los pacientes fumadores
| Factores | Rehusaron | G.C. | G.C.+TSN |
| (n=717) | (n=919) | (n=924) | |
| Edad, en años (SD) | 65,8 (12) | 63,7 (17) | 61,1 (19) |
| Hombres, en % | 83 | 87 | 88 |
| Estado marital, en % | |||
| Casados | 60 | 65 | 64 |
| Divorciados/separados | 19 | 14 | 17 |
| Viudos | 4 | 8 | 7 |
| Solteros | 17 | 13 | 12 |
| Nivel de escolarización, en % | |||
| Analfabetos/Primaria | 15 | 18 | 16 |
| Secundaria/Bachiller/F.P. | 67 | 58 | 63 |
| Universitaria | 18 | 24 | 21 |
| Estado laboral, en % | |||
| Activo | 32 | 31 | 35 |
| Retirado/Jubilado | 20 | 19 | 17 |
| Invalidez | 31 | 35 | 29 |
| Desempleado | 17 | 15 | 19 |
| Causa del ingreso, en % | |||
| Respiratoria | 12 | 14 | 13 |
| Cardiovascular | 23 | 22 | 25 |
| Otras | 65 | 64 | 62 |
| N.o de ingresos, en % | |||
| Primero | 33 | 35 | 36 |
| Múltiples | 67 | 65 | 64 |
| Hábito tabáquico, paq/año (SD) | 56 (31) | 55 (33) | 57 (35) |
| Edad de inicio, en años (SD) | 16 (4) | 17 (5) | 16 (4) |
| Test de Fageström, FTQ (SD) | 7 (2) | 6 (3) | 6 (2) |
| Test de Richmond, (SD) | 5 (4) | 5 (4) | 6 (3) |
| Fase de abandono tabáquica, en % | |||
| Preparación | 12 | 10 | 13 |
| Contemplación | 63 | 66 | 65 |
| Precontemplación | 25 | 24 | 22 |
| Influencia del tabaco en el ingreso, (SD) | 3 (2) | 3 (1) | 3 (2) |
El estado de fumador a los 12 meses tras el alta hospitalaria se obtuvo en 588 pacientes (82%) de los que rehusaron entrar en el estudio y en 1.640 (89%) de los sujetos aleatorizados. La falta de información o la pérdida durante el seguimiento de los pacientes fue considerada como recaída en el hábito tabáquico en el análisis de resultados.
El CO espirado basal medio fue de 21,45±9,02ppm del grupo que entró en el estudio; 22,63±10,24 en el G.C. y 20, 34±9,75 en el G.C.+TSN. El CO espirado medio al año de abstinencia fue de 4,05±2,23ppm del grupo en seguimiento en consulta; 3,92±2,87 en el G.C. y 4,25±2,56 en el G.C.+TSN. Los 9 pacientes en los que existía una discrepancia entre la autodeclaración de abstinencia tabáquica y alto nivel de CO fueron considerados como recaídas.
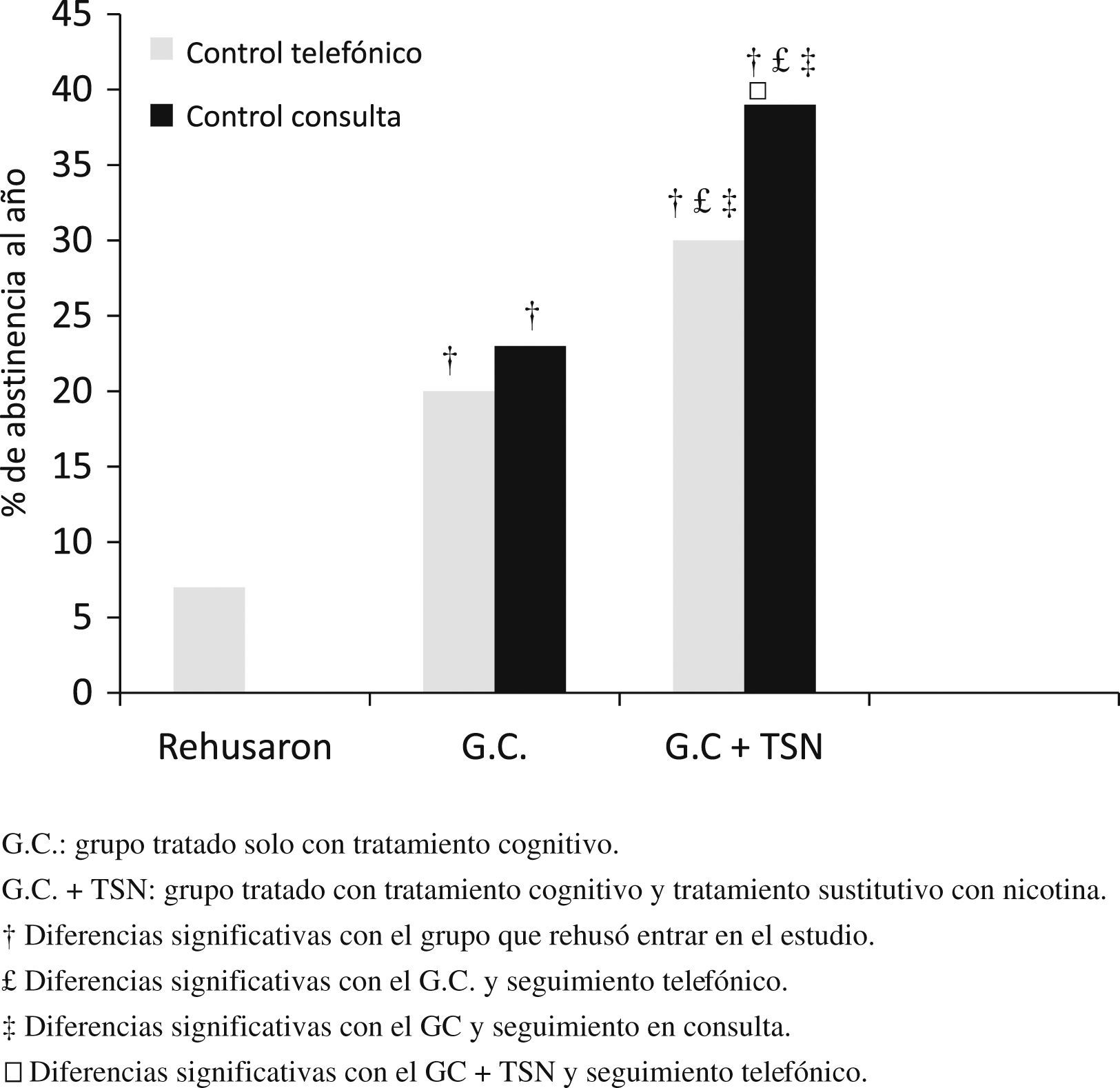
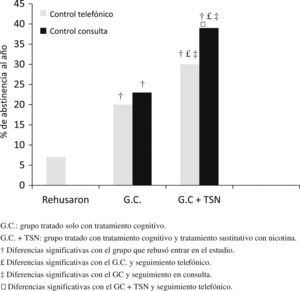
Al año de seguimiento, solo el 7% (55 pacientes) de los que rehusaron entrar en el estudio se mantenían sin fumar frente al 27% (498 pacientes) de los que entraron en el estudio (p<0,001). También existían diferencias significativas entre el grupo que realizó solo tratamiento cognitivo (G.C.) en el que 193 pacientes (21%) se mantenían sin fumar frente a 305 pacientes (33%) en el grupo que además realizó TSN (p=0,002).
No existían diferencias significativas entre el grupo con seguimiento en consultas y el grupo con seguimiento telefónico en las características antropométricas (edad de 64,2±14 versus 62,7±18) ni en el resto de las características basales (historia tabáquica de 55±32 versus 57±310paq/año; test de Fageström de 6±3 versus 7±2). Cuando analizamos el G.C.+TSN, encontramos diferencias significativas entre los que realizaron el seguimiento en las consultas, 117 pacientes sin fumar (39%), frente a los que hicieron el control telefónico en donde 188 pacientes (30%) se mantenían sin fumar (p=0,03).
Sin embargo, no existían diferencias significativas en el G.C. entre los que hicieron el control telefónico, 117 pacientes (20%), y los que hicieron el control en consultas en donde se mantenían 76 pacientes sin fumar (23%). Sí existían diferencias significativas entre el G.C. y seguimiento en consultas y el G.C.+TSN y seguimiento telefónico (p=0,02) y seguimiento en consulta (p=0,01) (fig. 2).
Cuando analizamos los predictores de abstinencia, en el análisis de regresión logística simple, los factores que estaban relacionados de forma significativa con el mantenimiento del abandono del hábito tabáquico a los 12 meses fueron: haber utilizado TSN (odd ratio [OR] 9,8; 95% de intervalo de confianza [CI], 2,8–25; p=0,004); mayor puntuación en el test de Richmond (OR 7,5; 95% de CI, 2,5–18,3; p=0,008); mayor creencia en la influencia del tabaco como causa del ingreso (OR 4,2; 95% de CI, 1,3–11,9; p=0,002); haber realizado el seguimiento en consulta (OR 2,3; 95% de CI, 1,2–5,6; p=0,01); enfermedad cardiovascular como causa de ingreso (OR 2,2; 95% de CI, 1,2–5; p=0,02) y estadío de fase de abandono diferente a precontemplación (OR 1,8; 95% de CI 1,1–2,2; p=0,02).
Cada uno de los factores encontrados como positivos en el análisis bivariante para la abstinencia fue incluido en el modelo multivariante. Los factores que permanecieron significativos cuando se incluían conjuntamente en el modelo multivariante a los 12 meses fueron: haber utilizado TSN (OR 12,2; 95% de CI, 5,2–32; p=0,002); mayor puntuación en el test de Richmond (OR 10,1; 95% de CI, 3,9–24,2; p=0,01).
DiscusiónSegún nuestros resultados, un programa de intervención de orientación cognitiva de alta intensidad iniciado en fumadores ingresados aumenta las tasas de abstinencia a los 12 meses frente a una intervención mínima, y aún aumenta de forma más significativa dichas tasas si se le añade TSN. La utilización de este tratamiento farmacológico y una mayor puntuación en el test de Richmond parecen factores especialmente útiles como predictores de mantenimiento del abandono del hábito tabáquico.
La hospitalización y la cirugía pueden ser una buena oportunidad para intervenir en tabaquismo al encontrarse el fumador en una situación de abstinencia forzosa y sentirse más vulnerable. Algunos fumadores que hasta ahora no habían contemplado la posibilidad de dejar de fumar, sobre todo si padecen una enfermedad relacionada con el consumo de tabaco, pueden ver aumentada su motivación y cambiar de fase dentro del proceso de abandono del tabaco6.
Según nuestros propios resultados, una intervención intensiva (contacto durante la hospitalización más seguimiento posterior) se asocia con una tasa de abandonos significativamente mayor comparada con el control. La intervención breve en pacientes hospitalizados, sin seguimiento después del alta, no parece más efectiva que la atención habitual14. Tampoco intervenciones de mayor intensidad pero sin componente de intervención de seguimiento o con tan solo un mes después del alta no parece obtener un beneficio estadísticamente significativo15,16. Rigotti et al9 realizaron una revisión sistemática sobre intervenciones para el abandono del hábito de fumar en pacientes hospitalizados y concluyeron que la intervención intensiva más seguimiento durante al menos un mes se asociaba con una tasa de abandonos significativamente mayor comparada con el control. Nosotros realizamos seis controles en los seis primeros meses tras el alta, aunque no podemos descartar resultados similares con un menor número de controles. Por otro lado, la asignación al grupo de intervención era por voluntad del paciente, lo que supone un cierto sesgo de selección. Los pacientes que aceptaron entrar en el estudio podrían estar más motivados, si bien no existían diferencias significativas basales en las características sociodemográficas y descriptivas entre ambos grupos.
Tampoco existe consenso sobre cómo deben de realizarse los controles. En un reciente ensayo randomizado, los consejos para ayudar a dejar de fumar a través de las llamadas telefónicas no aportaban mayor utilidad en la cesación tabáquica a la intervención mínima única con materiales educacionales17. No obstante, en otros trabajos si parece que el seguimiento telefónico puede ser un método efectivo y aceptable para la prevención de recaídas en distintos tipos de programas de cesación tabáquica18. En nuestro estudio el seguimiento con supervisión en consulta parece de mayor eficacia que con los controles telefónicos. En el grupo que utilizaba el TSN existían diferencias significativas a favor de los pacientes con controles en consulta frente a los telefónicos. Sin embargo, en el grupo que realizaban solo terapia cognitiva aunque existía una tendencia a favor del grupo controlado en consulta no era estadísticamente significativa frente a los controles telefónicos. Además, en el análisis de regresión logística simple, el haber realizado el seguimiento en consulta era un factor relacionado de forma significativa con el mantenimiento del abandono del hábito tabáquico a los 12 meses, si bien este factor desaparecía en el modelo multivariante.
En nuestros pacientes la afirmación verbal de abstinencia se validaba, en el grupo con seguimiento en consulta, mediante la determinación de las concentraciones de monóxido de carbono en aire espirado. Sin embargo, que la medición de abstinencia al año en el grupo con control telefónico fuera autodeclarada puede suponer un sesgo a la hora de valorar si realmente estos pacientes habrían dejado de fumar. No obstante, diferentes autores señalan que los fumadores incluidos en un programa de tratamiento prefieren abandonarlo antes que mentir en cuanto a su consumo de tabaco19. En un estudio realizado sobre 904 fumadores que recibían tratamiento para dejar de fumar y en los que se analizó la fiabilidad de la respuesta dada por los pacientes sobre su abstinencia tabáquica, se encontró que en el grupo que permanecía en el programa la fiabilidad era máxima y que la práctica de la cooximetría era totalmente prescindible20. La determinación de CO puede ser recomendable como factor motivador para el paciente más que como una forma de comprobar la abstinencia.
A pesar de la recomendación de las guías de utilizar tratamiento farmacológico en todos los fumadores, la utilización del mismo es baja en pacientes hospitalizados. Distintos estudios muestran una escasa prescripción del TSN a pesar de la presencia de síndrome de abstinencia durante el ingreso y cuando se prescribe las tasas de utilización de la misma son bajas. Rigotti NA et al21 encuentran que la TSN se prescribe en un bajo porcentaje (5,2% de los fumadores). Los factores que se asociaron con la utilización del TSN fueron la presencia de síndrome de abstinencia, el consumo de un elevado número de cigarrillos/día y las estancias hospitalarias prolongadas. Otros estudios han confirmado la escasa utilización del TSN en pacientes hospitalizados a pesar de las dificultades para mantenerse sin fumar y la presencia de síndrome de abstinencia22.
En nuestro estudio, la utilización del TSN se asocia con un mayor nivel de abstinencia tabáquica a los 12 meses frente a los que no lo utilizaron, independientemente del tipo de control que realizaran. En la revisión sistemática anteriormente comentada9 la incorporación del TSN en los fumadores ingresados no parecía producir un aumento estadísticamente significativo de la cesación sobre la que se logra con la orientación intensiva sola, si bien estos estudios eran escasos, con muestras pequeñas y no randomizados. En un estudio aleatorizado se comparó la intervención cognitiva más TSN frente al consejo mínimo más TSN10. El seguimiento se realizaba con cinco llamadas telefónicas en los tres meses tras el alta. Obtuvieron diferencias estadísticamente significativas entre ambos grupos con una tasa de abstinencia a los 12 meses de seguimiento del 29% para el grupo de intervención intensiva y del 20% para el grupo con intervención mínima. Estos autores concluyen que las intervenciones en pacientes hospitalizados que incluyen TSN incrementarían las tasas de abstinencia al año de seguimiento (si bien ambos grupos habían recibido TSN). En nuestros pacientes que realizaban intervención cognitiva intensiva más TSN las tasas de abstinencia al año eran del 33%, siendo más efectivo cuando el seguimiento se realizaba en las consultas (39% de abstinencia al año) frente a los que hicieron el seguimiento de forma telefónica (30% de abstinencia). Incluso este último grupo era más efectivo que el que había realizado tratamiento cognitivo intensivo sin TSN aunque el seguimiento lo hubieran realizado en las consultas (23% de abstinencia). Además, el haber utilizado TSN era un factor relacionado de forma significativa con el mantenimiento del hábito tabáquico a los 12 meses en el análisis simple y permanecía significativo en el multivariante.
Nosotros utilizamos el TSN frente a otros fármacos utilizados en el tratamiento del tabaquismo fundamentalmente por su rapidez de acción. Los pacientes fumadores ingresados ven interrumpido de forma brusca su hábito y comienzan a sentir los síntomas de abstinencia al inicio de la estancia hospitalaria que, además, puede ser más o menos prolongada. La presencia de craving y de síntomas del síndrome de abstinencia se asocia de forma significativa con el hecho de fumar durante la hospitalización y esto incrementa las posibilidades de seguir fumando tras el alta8. Con el TSN podemos conseguir un doble objetivo: por un lado, controlar el disconfort que produce los síntomas de abstinencia durante los días de ingreso y, por otro lado, hacerles consciente de las posibilidades terapéuticas para ayudar a vencer el hábito tabáquico a largo plazo, en una situación de abstinencia forzosa. Hay pocos datos en la literatura sobre la utilización de bupropión y vareniclina en pacientes hospitalizados23–25. Son necesarios estudios para determinar la eficacia y seguridad de estos fármacos en fumadores hospitalizados e identificar si hay un subgrupo de pacientes que se beneficien más de estos tratamientos.
Los programas de intervención en tabaquismo son coste-efectivos e incluso más que otros tipos de intervenciones preventivas26,27. No obstante es conveniente identificar aquellos factores que puedan predecir una mejor respuesta a los distintos tipos de intervenciones. Por lo tanto, con el objetivo de optimizar los recursos es conveniente la identificación de subgrupos de fumadores que se beneficien más con cada uno de los planteamientos terapéuticos y exista de este modo mayores posibilidades de éxito28.
Fung et al29 analizaron, tras la puesta en marcha de un programa de intervención en pacientes fumadores hospitalizados, qué factores sociales y psicológicos podrían predecir abstinencia a largo plazo. Encontraron que una mayor autoconfianza en la capacidad para abandono del hábito tabáquico, tener una enfermedad cardiaca, haber crecido sin hermanos que fuman y un mayor consumo de paquetes/año eran los factores que de forma independiente se asociaban con la abstinencia a los 12 meses. En otro estudio6 al realizar el análisis multivariante identificaron solo dos variables que se asoció con la abstinencia: la confianza que el paciente tiene en conseguir la abstinencia medida mediante una escala y el número de intentos realizados previamente.
En nuestros pacientes cuando analizamos los factores predictores con el mantenimiento de la abstinencia, estos fueron el haber utilizado TSN, mayor puntuación en el test de Richmond, mayor creencia en la influencia del tabaco como causa del ingreso, haber realizado el seguimiento en consulta, enfermedad cardiovascular como causa de ingreso y estadío de fase de abandono diferente a precontemplación. Cuando se realizó el análisis multivariante tan solo el haber utilizado TSN y la mayor puntuación en el test de Richmond permanecieron significativos. Es evidente que la confianza del paciente para conseguir el éxito, así como la mayor motivación para lograrlo son medidas muy fáciles de obtener y puede permitirnos, al identificar estos fumadores, mejorar la efectividad de los programas en fumadores hospitalizados. También en nuestros resultados, como ya se había sugerido en otros estudios29, se constata que la intervención hospitalaria en fumadores con patología cardiovascular parece asociarse de forma significativa con unas mayores tasas de abstinencia, resultados que no parecen obtenerse con la intervención en fumadores hospitalizados con patología respiratoria9.
En resumen, un programa de intervención en tabaquismo se ha mostrado eficaz cuando se aplica en pacientes fumadores hospitalizados. Estos programas deberían incluir actuaciones de orientación cognitiva y tratamiento sustitutivo con nicotina. Precisamente, la utilización del TSN y la mayor motivación del fumador para abandonar su hábito parecen factores determinantes para conseguir mayores tasas de abstinencia a los 12 meses. En todos los hospitales se deberían impulsar estos programas y facilitar su aplicación a todos los fumadores que tengan un ingreso hospitalario.