El edema agudo de pulmón no cardiogénico consiste en la aparición rápida de edema alveolar por causas diferentes al aumento de la presión capilar pulmonar1. En su etiología encontramos el edema agudo de pulmón por altura (EAPA), una entidad poco frecuente pero potencialmente mortal (50% en pacientes sin tratamiento).
Se engloba dentro del llamado «mal de altura», cuya forma benigna (con síntomas tales como náuseas, vómitos, astenia, anorexia, cefalea, vértigos, alteraciones del sueño o incluso disnea) llega a manifestarse en un 75% de la población expuesta a una altitud comprendida entre los 2.500 y los 3.000m. La forma maligna, menos frecuente, se manifiesta como edema agudo de pulmón y/o edema cerebral agudo2.
Presentamos el caso de un varón de 40 años de raza blanca, sin antecedentes patológicos de interés, deportista habitual, exfumador, residente habitual a unos 11m sobre el nivel del mar, que había ascendido en menos de 180min a Sierra Nevada (cota máxima de 3.300m de altura). Estuvo esquiando de forma intensa en las 48h previas a la aparición de la sensación de cansancio que lo obligó a interrumpir su actividad.
Avisó a Emergencias de la estación de esquí por sintomatología de disnea brusca, intensificada en decúbito, y tos con expectoración burbujeante rosácea. A la llegada del servicio médico, el paciente se presentaba normotenso, con signos de hipoperfusión y cianosis, taquicárdico a 120lpm, taquipneico (por encima de 30rpm), con SatO2 en torno al 90% y FiO2 de 0,6 con trabajo respiratorio y febrícula de 37°C. A la auscultación se percibían crepitantes húmedos de predominio bibasal. El ECG reflejaba taquicardia sinusal a 110lpm con eje normal junto con infradesnivelación del ST en la cara inferior y anteroseptal. Tras la administración de tratamiento empírico (oxigenoterapia mediante reservorio con FiO2 de 1, furosemida, ácido acetilsalicílico y cobertura antibiótica), se procedió a su traslado al hospital de referencia.
A su llegada se realizó gasometría arterial (FiO2 0,6), presentando pH conservado, presión parcial de oxígeno de 69,9mmHg y valores de dióxido de carbono y ácido láctico preservados. En la analítica destacaba una ligera elevación de la PCR y leucocitosis con neutrofilia, encontrándose en rango los valores de dímero D y marcadores cardiacos.
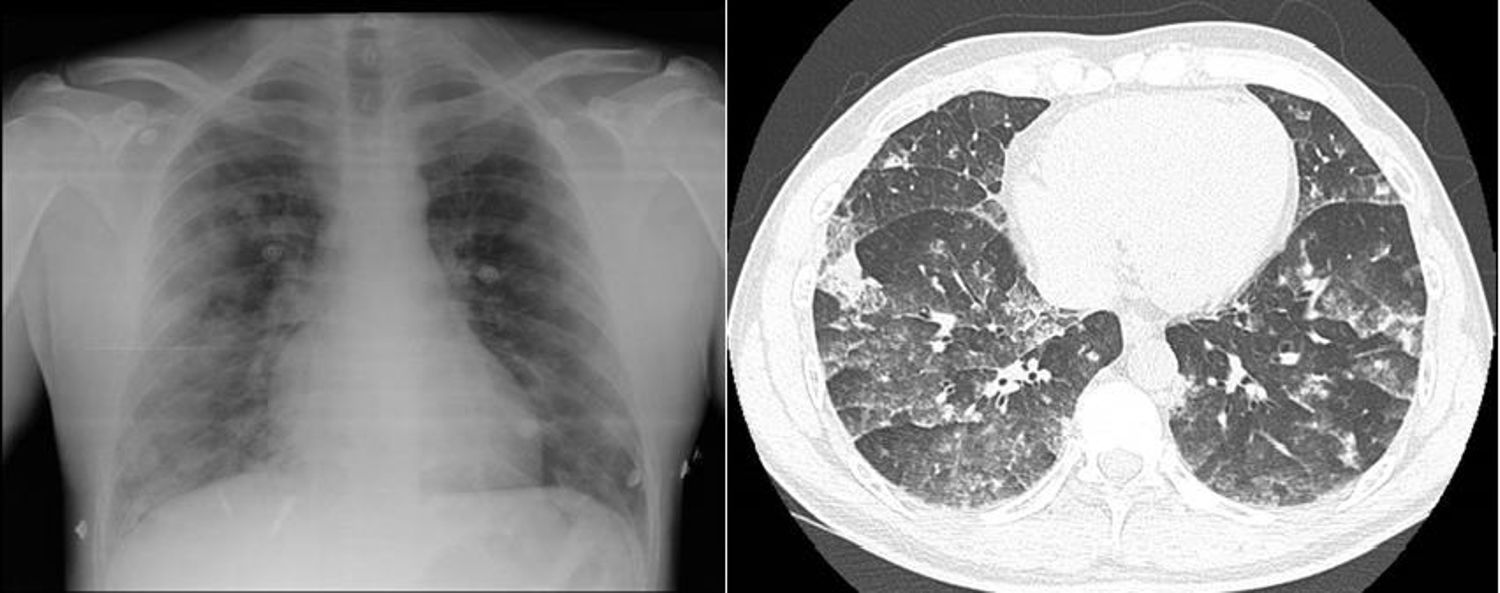
En la radiografía de tórax se apreciaba un índice cardiotorácico normal con patrón reticuloalgodonoso bilateral sin predominio central (fig. 1). La angio-TC descartó tromboembolismo y concluyó hallazgos indicativos de EAP. Además, informaba de la presencia de opacidades alveolares, así como en vidrio deslustrado, con una distribución simétrica y generalizada en ambos parénquimas pulmonares, con un ligero predominio en los lóbulos inferiores, donde se observaba un engrosamiento de los septos interlobulillares y un aumento significativo del tronco arterial pulmonar (35mm) (fig. 1).
En la ecocardiografía transtorácica destacaban signos de hipertensión pulmonar con ligera insuficiencia tricuspídea y una presión sistólica de la arteria pulmonar estimada de 70mmHg, sin derrame pericárdico.
Una vez en planta, en las primeras 24h se redujeron progresivamente los requerimientos de oxígeno. Se mantuvo tratamiento con sedestación, oxigenoterapia a bajo flujo (gafas nasales a 2l/min) y mínima dosis de furosemida. Fue dado de alta totalmente asintomático tras 3 días de ingreso. Se realizó ecocardiografía y prueba de esfuerzo cardiopulmonar de control al año, siendo ambas compatibles con la normalidad.
El EAPA suele ocurrir de 2 a 5 días después de la llegada a la altitud, estando el 50% asociados a «mal agudo de montaña». Se considera una altura elevada entre los 1.500 y los 3.700m, muy elevada entre los 3.700 y los 5.500m (siendo en ella la incidencia de EAPA del 0,6-6%) y extrema a más de 5.500m (2-15%)3.
El comienzo de la clínica es insidioso, con disminución de la tolerancia al ejercicio, disnea progresiva, ortopnea, tos húmeda, hemoptisis, dolor torácico, dolor de cabeza y confusión3,4. La saturación se estima un 10% menor que la esperada por la altitud y el paciente habitualmente presentará un estado general mejor de lo esperado debido a su nivel de hipoxemia4.
El factor de riesgo principal es la susceptibilidad individual debido a una baja respuesta ventilatoria hipóxica5, considerándose el factor de riesgo modificable más significativo la tasa de ascenso6, siendo incluso más importante la altitud durante el sueño que la alcanzada durante el día. Otros son la intensidad del ejercicio (más que este en sí mismo), el sexo masculino, medicación ansiolítica o temperaturas bajas. Un episodio previo de EAPA predispone a una recurrencia del 60%, de lo cual es muy importante advertir al paciente. El ascenso gradual de unos 500m por día a niveles superiores a 2.500m permite que los procesos fisiológicos del organismo compensen de forma adecuada la reducción de la presión parcial de oxígeno en la nueva altitud. Evitar el ejercicio y el alcohol durante las primeras 48h hasta la aclimatación también minimiza el riesgo. Aquellas condiciones preexistentes que conducen a un aumento del flujo sanguíneo pulmonar, como la hipertensión pulmonar, el aumento de la reactividad vascular pulmonar o la presencia de un foramen oval permeable, son considerados factores predisponentes para la aparición del EAPA.
La clave en su fisiopatología es la adaptación del individuo a la altitud, que reacciona inicialmente con un aumento de la ventilación. Se activa el reflejo de vasoconstricción hipóxica pulmonar, así como cerebral, cuyo resultado es una vasoconstricción exagerada que provoca una elevación de la presión sistólica en la arteria pulmonar3. La filtración capilar trasudativa posterior y el incremento de la perfusión aumentan la tensión y la presión hidrostática, provocando un daño en la barrera alvéolo-capilar y, finalmente, un aumento de la permeabilidad vascular que conducirán a la producción de un edema agudo de pulmón no uniforme.
El tratamiento consiste en el aporte de oxigenoterapia junto con el descenso de unos 1.000m o hasta la resolución de los síntomas, minimizando el esfuerzo durante el descenso. La literatura hace mención al tratamiento farmacológico con vasodilatadores como nifedipino (bloqueador de canales de calcio dihidropiridínicos)4 o sildenafilo3, inhibidores de la fosfodiesterasa4 y dexametasona. También se utiliza como tratamiento la acetazolamida, ya que crea alcalemia, que conduce a un incremento de la ventilación aumentando el contenido de oxígeno arterial, y continúa estando en estudio su uso profiláctico para ascensos a más de 2.700m3,6,7. Se recomiendan nuevas terapias potenciales como ibuprofeno, nitratos y suplementos de hierro por vía intravenosa3.