Las manifestaciones extraintestinales menos frecuentes en la enfermedad inflamatoria intestinal (EII) son las respiratorias, siendo la colitis ulcerosa (CU) la que con más frecuencia las ocasiona. La presentación clínica es variable, desde pacientes asintomáticos hasta casos que cursan con tos, disnea e insuficiencia respiratoria. Una característica peculiar es que la afectación pulmonar no siempre va paralela a la intestinal, lo que dificulta su diagnóstico. Los nódulos necrobióticos pulmonares como complicación pulmonar de la enfermedad de Crohn (EC) son una manifestación excepcional, que plantea el diagnóstico diferencial con enfermedades neoplásicas e infecciosas y que se caracteriza por tener una excelente respuesta al tratamiento con corticoides. Existen muy pocos casos en la literatura publicados sobre esta entidad, cursando todos ellos con clínica pulmonar como tos y disnea. Presentamos el caso de una paciente afecta de EC sin manifestaciones respiratorias, en la cual la presencia de nódulos necrobióticos pulmonares fueron un hallazgo radiológico casual.
Mujer de 26 años que consultó por diarrea, con 6 a 10 deposiciones diarias de consistencia líquida con sangre y moco de 2 años de evolución asociado a dolor abdominal y pérdida de peso. Era fumadora de 10 cigarros al día y no presentaba otros antecedentes personales de interés. En la exploración física destacaba afectación del estado general y abdomen doloroso a la palpación en epigastrio. La auscultación cardiorrespiratoria era normal, no tenía adenopatías ni lesiones cutáneas. Analíticamente destacaba: hemoglobina 10,5g/dl e índice de saturación de la transferrina 5,1%, plaquetas 393.000/ml y eosinófilos 1.000/ml. La radiografía de tórax era normal. Los coprocultivos en el momento del estudio fueron negativos. En la ileocolonoscopia se apreció una mucosa edematizada y eritematosa, con ulceraciones crateriformes y serpiginosas alternando con mucosa normal. El informe anatomopatológico fue sugestivo de EC. Se inició tratamiento con budesonida 9mg/día y mesalazina 2g/día oral, con mejoría clínica.
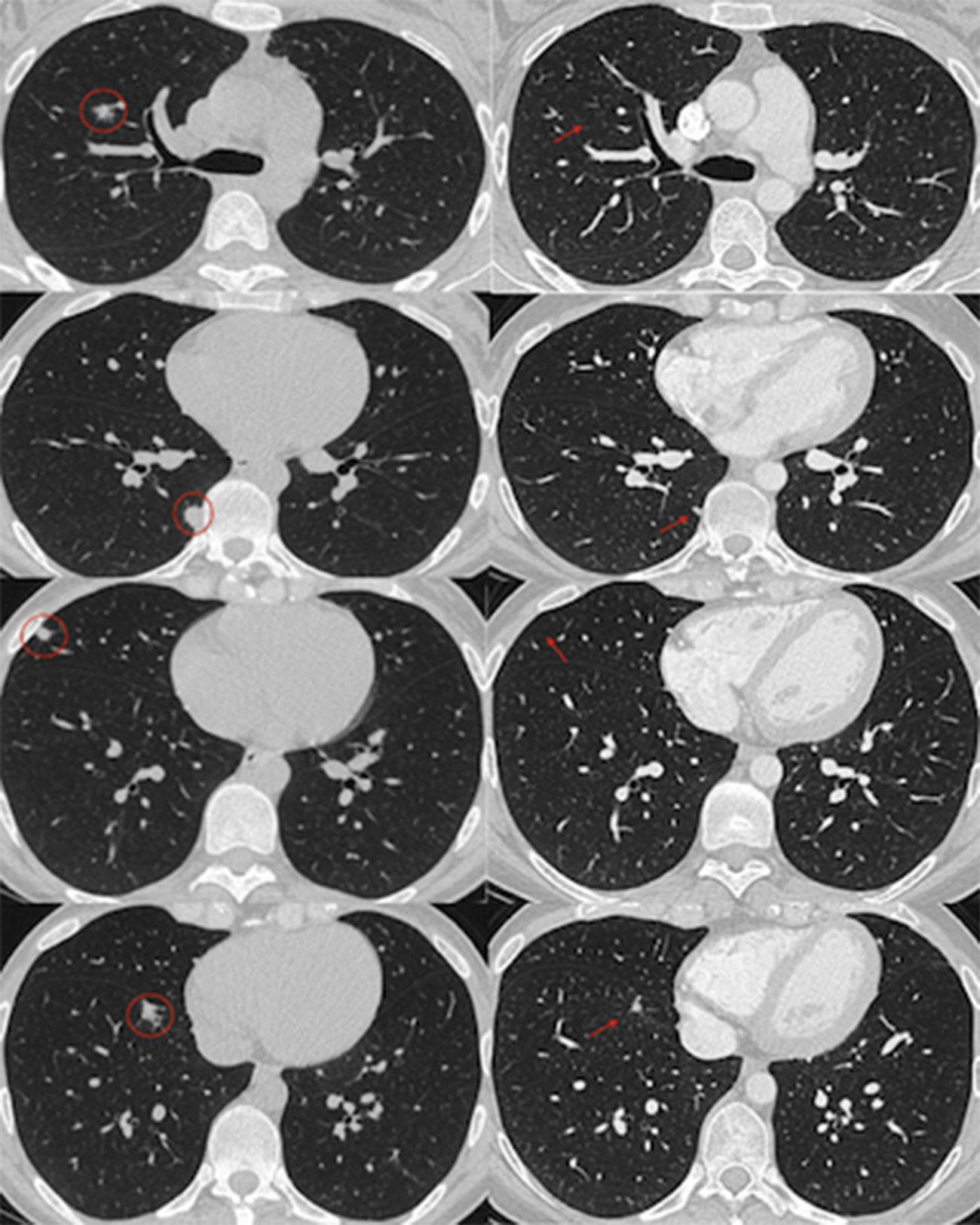
Al final de este periodo, con mejoría de los síntomas digestivos la paciente tuvo una neumonía lobar que se trató con levofloxacino, pero en la radiografía para control de la evolución radiológica y estando sin síntomas respiratorios, se identificaron varios nódulos pulmonares entre 8-10mm de diámetro que se confirmaron en la TC torácica (fig. 1). La broncoscopia fue normal con lavado alveolar sin células tumorales ni gérmenes. En el diagnóstico diferencial se plantearon otros diagnósticos como metástasis, abscesos y otros. Se estableció el diagnóstico de nódulos necrobióticos pulmonares secundarios a EC dada la relación temporal con el diagnóstico y brote de la EII y el buen estado de la paciente. Fue tratada con corticoides sistémicos, consiguiendo la resolución radiológica de los nódulos tras un mes de tratamiento (fig. 1).
TAC de tórax. Nódulos pulmonares al diagnóstico y al mes del tratamiento. A la izquierda, imágenes de la TAC de tórax donde se pueden observar nódulos pulmonares de tamaño variable (círculos) en lóbulo medio, inferior y paravertebral derechos. En las imágenes de la derecha, se observa que algunos de los nódulos (flechas) han desaparecido completamente tras un mes de tratamiento, mientras que otros se han reducido de tamaño.
La EII consiste en una inflamación crónica de etiología desconocida, que afecta al tracto digestivo. En su patogenia está implicada la respuesta inadecuada y recurrente del sistema inmunitario de la mucosa activado por la presencia de la flora luminal normal en individuos genéticamente predispuestos. Histológicamente se caracteriza por un infiltrado polimorfonuclear y linfocitario con formación de granulomas, úlceras y fisuras en la mucosa. Aunque afecta principalmente al intestino, son bien conocidas las manifestaciones extraintestinales, cuya prevalencia oscila entre el 21-41%, y aumenta con la duración de la enfermedad1.
La implicación pulmonar como manifestación extraintestinal fue descrita por primera vez por Kraft et al. en 1976 tras observar en 6 pacientes con diagnóstico de EII el desarrollo de una supuración bronquial crónica2. Se han descrito diferentes mecanismos patogénicos que relacionan la afectación pulmonar en estos pacientes, como son el origen embriológico común de la vía aérea y el intestino, un sistema inmune similar y la presencia de inmunocomplejos circulantes y autoanticuerpos3. Constituye la manifestación extraintestinal menos frecuente y se observa generalmente en pacientes con CU, a diferencia de lo que sucede con el resto de manifestaciones extraintestinales. Su prevalencia real es desconocida pues en ocasiones es asintomática o no coincide cronológicamente con la EII1. Todo ello dificulta su diagnóstico si no existe una alta sospecha. Sin embargo, su identificación precoz es importante para prevenir su evolución a una forma más discapacitante y evitar sus complicaciones.
La sintomatología más frecuente es la derivada de la inflamación de la vía aérea (tos, expectoración o disnea), existiendo un amplio abanico de manifestaciones, como la enfermedad asintomática, la afectación del árbol traqueobronquial (bronquitis, bronquiectasias o bronquiolitis) del parénquima pulmonar y la pleura.
Por otra parte, hay que distinguir entre la afectación pulmonar relacionada con la EII y la secundaria al tratamiento de la misma, siendo esta última la más frecuente. Se produce debido al uso de fármacos como sulfasalazina, mesalazina, metotrexato y anti-factor de necrosis tumoral (anti-TNF), durante largos períodos de tiempo y no a la enfermedad de base.
Los nódulos necrobióticos pulmonares en la EII son una complicación excepcional y son más frecuentes en la CU. Inicialmente se describieron en pacientes con artritis reumatoide y en asociación con neumoconiosis (síndrome de Caplan). A nivel histológico son nódulos necrobióticos estériles y agregados de neutrófilos, frecuentemente cavitados4.
Radiológicamente, el diagnóstico diferencial se plantea con nódulos pulmonares de origen infeccioso (tuberculosis, hongos, estafilococo), enfermedades autoinmunes, neoplásicas, etc. En nuestro caso, la ausencia de fiebre, de células neoplásicas en el lavado alveolar y el poder descartar que fuese secundario a mesalazina por no tener eosinófilos en el lavado alveolar, permitió tratarla empíricamente con corticoides, con buena respuesta. En función de estos hallazgos, la biopsia pulmonar no fue realizada en espera de la evolución clínica y respuesta al tratamiento instaurado.
Existen muy pocos casos en la literatura publicados sobre esta entidad, cursando todos ellos con clínica respiratoria con tos y disnea5–9. Esto hace a nuestro caso todavía más singular ya que cursó sin manifestaciones respiratorias, siendo un hallazgo casual.
A pesar de estar descrita la resolución espontánea de los nódulos necrobióticos en la EII, de 5 casos reportados en EC, únicamente en uno de ellos desaparecieron espontáneamente6. El resto siguieron tratamiento con prednisona oral con resolución completa. Recientemente se está utilizando infliximab para aquellos nódulos pulmonares refractarios a esteroides sistémicos10.