En el año 2009, un nuevo virus Influenza A (H1N1) de origen porcino causó infección humana en forma de enfermedad respiratoria aguda1. En agosto de 2010, más de 214 países, comunidades o territorios habían informado de casos confirmados por laboratorio de infección por el virus de la Influenza A (H1N1), incluidas 18.449 muertes2. Actualmente, Influenza A (H1N1) sigue siendo uno de los principales causantes de epidemias estacionales3.
Staphylococcus aureus es una bacteria grampositiva habitual en la flora de la piel y de los tractos respiratorio e intestinal. Es un patógeno oportunista causante de un gran número de enfermedades, incluidas las respiratorias4, y una de las principales causas de infección intrahospitalaria y asociada a ventilación mecánica. Las cepas resistentes a la meticilina (SARM) se han convertido en los últimos años en un desafío médico por su difícil manejo terapéutico5.
Los tipos 1 y 2 del virus humano del herpes (VHS-1, VHS-2) son causa de lesión pulmonar aguda y síndrome de distrés respiratorio agudo, con una elevada morbimortalidad6. Aunque suelen afectar a pacientes inmunodeprimidos, también se han observado en inmunocompetentes y se desarrolla como una infección primaria o una reactivación de una infección latente7. La coinfección por estos 3 gérmenes en un paciente inmunocompetente ha sido muy poco descrita8. A continuación presentamos un caso que hemos atendido en nuestro hospital.
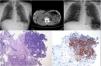
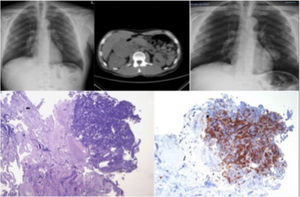
Mujer de 41 años, sin antecedentes de interés, que acude a urgencias por fiebre, tos, expectoración hemoptoica y disnea de reposo de 4 días de evolución. En la exploración física presentaba temperatura de 39,3°C; TA 100/50mmHg; pulso 101lpm. En la auscultación pulmonar destacaban crepitantes bibasales hasta campos medios. El resto de la exploración no presentó hallazgos relevantes. En los datos analíticos existía leucopenia con desviación izquierda, elevación de transaminasas e insuficiencia respiratoria. La radiografía de tórax presentaba amplias áreas de enfermedad pulmonar bilateral, con broncograma aéreo en el pulmón derecho (fig. 1A). En la tomografía computarizada de tórax se observaban extensas condensaciones pulmonares en ambos lóbulos superiores y en los segmentos superiores de los lóbulos inferiores con broncograma aéreo en su interior (fig. 1B). Ingresó en la unidad de cuidados intensivos donde se intubó y ventiló mecánicamente. El cultivo del lavado broncoalveolar y la reacción en cadena de la polimerasa en las secreciones bronquiales fueron positivas para SARM (>104ufc/ml) e Influenza A (H1N1), respectivamente. En la broncofibroscopia se biopsió una lesión infiltrativa en la embocadura del lóbulo medio que mostró extensos cambios inflamatorios con áreas de ulceración. Se identificaron abundantes células escamosas con núcleos grandes, en ocasiones múltiples, con cromatina borrosa (efecto «vidrio deslustrado») y, de forma ocasional, aisladas inclusiones eosinofílicas, sugestivo de infección por VHS-1 (fig. 1C), confirmado posteriormente por reacción en cadena de la polimerasa. El tratamiento se adaptó al resultado del antibiograma (trimetoprim/sulfametoxazol y levofloxacino) y se añadieron oseltamivir y aciclovir. La evolución de la paciente fue favorable, la radiografía de tórax se normalizó y unas semanas después se le dio el alta hospitalaria.
A. Radiografía de tórax en decúbito que muestra amplias áreas de condensación bilateral. B. Tomografía computarizada de tórax que evidencia extensas condensaciones pulmonares con broncograma aéreo en su interior. C. Muestra de biopsia bronquial: se observan células escamosas con núcleos agrandados, en ocasiones múltiples, con cromatina borrosa «en vidrio deslustrado», característica típica de infección por virus herpes (H.E. 400x).
El caso que presentamos de una neumonía producida por una coinfección de 3 gérmenes (Influenza (H1N1), SARM y VHS-1) cumple los criterios requeridos para el diagnóstico de cada uno de ellos6,8,9. Desde la pandemia de 2009, la mayor disponibilidad y rentabilidad de las pruebas para un diagnóstico precoz han permitido documentar un mayor número de infecciones por Influenza A en pacientes inmunocompetentes10. Así, las epidemias causadas por este virus pueden llegar a infectar hasta al 20% de la población y suponen una morbimortalidad significativa para quienes las padecen. La presencia de patógenos bacterianos coincidentes supone un aumento de los ingresos hospitalarios y de la mortalidad con un peor pronóstico en todos ellos11. En la primera pandemia de gripe de 1918 ya se estableció una asociación entre la infección por influenza y la coinfección bacteriana. El mecanismo de esta asociación todavía no se ha aclarado, si bien se han planteado diferentes teorías para dar respuesta a la mayor susceptibilidad para dicha coinfección, que incluyen: alteraciones de las células epiteliales por infecciones víricas que favorecerían la exposición de determinados ligandos de unión de bacterias; la implicación de la neuraminidasa en el aumento de la adhesión bacteriana, favoreciendo así una mayor susceptibilidad a padecer estas infecciones; o que la infección por influenza daña la función inmune innata evitando que se eliminen bacterias al tracto respiratorio9. Diferentes estudios han analizado la frecuencia de determinadas especies bacterianas como patógenos coinfectantes destacando entre ellos el SARM con una prevalencia del 8,1%12. Al no existir infección cutánea, neumonía hemorrágica o necrosante y evolucionar favorablemente desde el inicio del tratamiento, se descartó razonablemente infección por SARM productor de leucocidina de Panton-Valentine aunque no se confirmó microbiológicamente.
En los últimos años se ha observado un aumento de la incidencia de infección por VHS-1 en pacientes inmunocompetentes ingresados en unidades de cuidados críticos y con intubación prolongada. Se ha sugerido que la intubación orotraqueal y la ventilación mecánica pueden predisponer a la reactivación del VHS-1 en el tracto respiratorio inferior de estos pacientes13. Se desconoce si su aislamiento en el tracto respiratorio se debe a una contaminación procedente de la orofaringe, a una reactivación viral local o a una bronconeumonitis real por VHS-1. La presencia de lesiones labiales, orales o bronquiales macroscópicas, junto al aislamiento de VHS-1 en la mucosa faríngea son factores de riesgo para una bronconeumonitis por este virus14. El diagnóstico se confirma mediante serología (anticuerpos IgG e IgM), o por reacción en cadena de la polimerasa. El pronóstico de la enfermedad dependerá del estado inmunológico del paciente y de los factores predisponentes subyacentes (necesidad de ventilación mecánica, padecer enfermedades crónicas, la edad, etc.)15.
En resumen, la enseñanza de este caso es que no siempre el responsable de una infección respiratoria es un único germen. Identificar cuándo un paciente presenta una coinfección puede ser difícil ya que la sintomatología de todos ellos es similar. Aspectos como la evolución clínica tras el tratamiento inicial o la presencia de factores de riesgo para determinados patógenos son claves para establecer la sospecha clínica, solicitar las exploraciones complementarias necesarias para establecer un diagnóstico de certeza e instaurar un tratamiento apropiado lo más precozmente posible.