Los infiltrados pulmonares son frecuentes en la población con trasplante de células madre hemopoyéticas (TCMH) y, lamentablemente, comportan un aumento de la mortalidad. La broncoscopia se emplea con frecuencia como método diagnóstico inicial, pero la literatura que respalda su utilidad diagnóstica y su efecto sobre el tratamiento clínico presenta discrepancias significativas. El objetivo de este estudio fue investigar la capacidad diagnóstica de la broncoscopia flexible (BF) en la evaluación de los infiltrados pulmonares en una población amplia de pacientes con TCMH.
Pacientes y métodosRevisión retrospectiva de todos los pacientes a los que se practicó una BF después de un TCMH en la unidad de trasplantes de médula ósea entre 1996 y 2009.
ResultadosSe llevó a cabo una BF en 162ocasiones en 144pacientes con infiltrados pulmonares y se obtuvieron resultados positivos en el 52,5% de los casos. Los resultados positivos más frecuentes fueron la neumonía bacteriana (31%), la neumonía fúngica (15%) y la hemorragia alveolar (11%). Tras la BF se introdujeron modificaciones en el tratamiento del 44% de los pacientes. Los cambios del tratamiento consistieron en una modificación de la medicación antibiótica (59%), adición de corticosteroides (21%), modificación de la medicación antifúngica (12%) y modificación de la medicación antiviral (7%). La tasa global de complicaciones asociadas a la BF fue del 30%, si bien el 84% de estas complicaciones se consideraron de carácter menor.
ConclusionesLa BF en los pacientes que presentan infiltrados pulmonares después de un TCMH debe continuar considerándose un instrumento útil en la evaluación y el tratamiento de los infiltrados pulmonares en la población tratada con TCMH. Serán necesarios nuevos estudios prospectivos, multicéntricos y aleatorizados para evaluar las repercusiones clínicas globales que tienen los resultados de la broncoscopia y las modificaciones del tratamiento en esta población específica.
Pulmonary infiltrates are common within the hematopoietic stem cell transplant (HSCT) population and unfortunately portend an increased mortality. Bronchoscopy is often utilized as an initial diagnostic tool, but the literature supporting its diagnostic utility and effect on clinical management varies significantly. The aim of this study was to investigate the diagnostic ability, complication rate, and clinical impact of flexible bronchoscopy (FB) in evaluating pulmonary infiltrates in a large HSCT population.
Patients and methodRetrospective review of all patients undergoing FB after HSCT in the Bone Marrow Transplant Unit from 1996 to 2009.
ResultsFB was performed 162times in 144patients with pulmonary infiltrates yielding positive results in 52.5%. The most common positive results were bacterial pneumonia (31%), fungal pneumonia (15%), and alveolar hemorrhage (11%). Treatment changes occurred in 44% of patients after FB. Treatment changes included antibiotic modification (59%), addition of corticosteroids (21%), antifungal modification (12%), and antiviral modification (7%). The overall complication rate associated with FB was 30%, although 84% of these complications were considered minor.
ConclusionsFB in patients with pulmonary infiltrates after HSCT should still be considered a valuable tool in the evaluation and management of pulmonary infiltrates in the HSCT population. Future prospective, multicenter randomized studies are needed to evaluate the overall clinical impact that bronchoscopic results and management changes have in this unique population.
El trasplante de células madre hemopoyéticas (TCMH) se introdujo por primera vez como modalidad terapéutica aplicable en la práctica clínica oncológica a finales de la década de 1960, y desde entonces se ha venido utilizando para tratar trastornos neoplásicos y no neoplásicos. Los datos recientes del National Bone Marrow Transplant Data Registry han documentado más de 60.000trasplantes desde su creación en 1986. Lamentablemente, es frecuente que se observen complicaciones pulmonares en esta población de pacientes, y ello contribuye de manera significativa a producir la morbilidad y mortalidad después del trasplante1-3. Dichas complicaciones incluyen las de etiologías infecciosas, como las producidas por patógenos bacterianos, virales y fúngicos, y las de causas no infecciosas, como la enfermedad injerto contra huésped, la hemorragia alveolar difusa, la bronquiolitis obliterante, la neumonitis intersticial y el edema pulmonar. Los infiltrados pulmonares en la población tratada con un TCMH constituyen un dilema terapéutico difícil. Algunos expertos recomiendan el uso de la broncoscopia flexible (BF) en los pacientes con TCMH en los que se observan infiltrados de nueva aparición o un agravamiento de los ya existentes4,5, mientras que otros han recomendado un tratamiento más empírico con fármacos antimicrobianos de amplio espectro en los pacientes con infiltrados más localizados6,7. También se ha propuesto una aproximación inicial con antimicrobianos de amplio espectro y diuresis, reservando las exploraciones diagnósticas más avanzadas para los pacientes que no responden o en los que continúan existiendo dudas. No hay datos sólidos que sugieran que un determinado enfoque resulte más eficaz.
En estudios previos se ha examinado el uso de la BF en la población tratada con TCMH, con el empleo de los principales métodos diagnósticos, como el lavado broncoalveolar (LBA), el cepillado de muestra protegido (CMP) y/o la biopsia transbronquial (BTB)8-13. Sin embargo, la mayoría de estos estudios tienen diversas limitaciones, como el bajo tamaño muestral, la inclusión de otras poblaciones de pacientes no trasplantados, la falta de identificación de los cambios de tratamiento que se introducen como consecuencia de los resultados de la BF y el rendimiento aportado por la BF en la época previa al uso de la profilaxis.
El objetivo de nuestro estudio fue evaluar retrospectivamente la experiencia de nuestro centro con el uso de la BF en la evaluación de los infiltrados pulmonares en una población adulta tratada con TCMH. Planificamos una evaluación del rendimiento diagnóstico de la BF, su repercusión en las decisiones de tratamiento clínico en pacientes adultos hospitalizados tratados con un TCMH y su tasa de complicaciones.
Pacientes y métodosEl Thomas Jefferson University Hospital es un centro de asistencia terciaria de 957camas, con una unidad de trasplante de médula ósea (UTMO) de 14camas. Los ingresos en la UTMO corresponden a pacientes con un cáncer hematológico de nuevo diagnóstico, pacientes a los que se practica un TCMH, o pacientes tratados con un TCMH que requieren hospitalización por complicaciones relacionadas con el TCMH. Se identificaron todos los pacientes ingresados en la UTMO a los que se practicó una BF después de un TCMH entre el 1 de enero de 1996 y el 31 de diciembre de 2009 a partir de los códigos de alta del hospital, a través del departamento de registro de historias clínicas. Los datos se obtuvieron retrospectivamente mediante la revisión de las historias clínicas y los informes de broncoscopia de todos los pacientes. En los pacientes a los que se practicó más de una BF, se consideró cada exploración de manera independiente. Este estudio fue aprobado por el comité ético de revisión interno del Thomas Jefferson.
Todos los pacientes de la UTMO fueron ingresados al cargo de un oncólogo médico con título de especialidad y con un interés especial en el trasplante de médula ósea. La decisión de solicitar la consulta de medicina respiratoria y el momento de hacerlo quedaron a criterio del oncólogo médico responsable de la asistencia del paciente, ya que en nuestro centro no hay un protocolo estándar para la evaluación de los pacientes con TCMH que presentan complicaciones pulmonares.
Población de pacientes y características demográficasObtuvimos los datos demográficos, incluida la edad, sexo, indicación para el TCMH y tipo de TCMH practicado (alogénico frente a autólogo). Registramos las variables de carácter temporal como el tiempo transcurrido entre el trasplante y la obtención de imágenes radiológicas, la evaluación broncoscópica, y el tiempo entre la ventilación mecánica y la evaluación broncoscópica.
Datos de laboratorio y de radiografía de tóraxLos datos de laboratorio del día de la BF incluyeron valores de analítica como los de recuento leucocitario total, hemoglobina, recuento de plaquetas, tiempo de protrombina, ratio normalizada internacional (INR) y tiempo de tromboplastina parcial. Se obtuvieron también las exploraciones radiológicas (radiografía de tórax o tomografía computarizada de tórax) realizadas preoperatoriamente. Los infiltrados pulmonares se analizaron a partir del informe radiológico final que indicó una ausencia de infiltrados, la presencia de infiltrados focales (que afectaban a uno o 2lóbulos) o la de infiltrados difusos (que afectaban a más de 2lóbulos).
Intervención diagnósticaEn todos los pacientes analizados en nuestro estudio se realizó una consulta respiratoria, y la decisión de realizar una BF así como la elección del método de obtención de muestras diagnósticas quedaron al criterio del neumólogo encargado del caso. No hay unas indicaciones o contraindicaciones estrictas para la realización de una BF en la población tratada con TCMH en nuestro centro. Sin embargo, las indicaciones generales para la BF incluyen con frecuencia los infiltrados de nueva aparición en los que preocupa una posible infección, la hemorragia alveolar o la etiología desconocida de una insuficiencia respiratoria de nuevo inicio. Las contraindicaciones relativas incluyen la presencia de una coagulopatía significativa (INR>2), trombocitopenia (recuento de plaquetas <50.000), inestabilidad hemodinámica o una hipoxemia no corregible. La decisión de aplicar un método específico de obtención de muestras diagnósticas (LBA, CMP y/o BTB) la tomó el neumólogo que realizaba la BF.
Resultados broncoscópicosLas muestras obtenidas se confirmaron con el informe operatorio y los resultados se basaron en los informes finales de microbiología, citología y anatomía patológica procedentes de la historia clínica electrónica. Las muestras de LBA se enviaron a un estudio mediante cultivo bacteriano, cultivo fúngico, cultivo viral, frotis y cultivo de micobacterias, junto con un análisis citológico (con evaluación de la presencia de enfermedad maligna así como con pruebas de Papanicolaou y Wright-Giemsa modificado para la detección de efectos de Pneumocystis, fúngicos y virales). La hemorragia alveolar se definió por las muestras de LBA con un contenido sanguinolento creciente (se requerían 3muestras separadas) o por la presencia de macrófagos cargados de hemosiderina superior a un 20% según lo definido por Afessa et al.14. El diagnóstico anatomopatológico de las muestras de biopsia transbronquial se obtuvo de los informes finales de anatomía patológica. Si se disponía de informes de biopsia pulmonar abierta o de autopsia, se analizaron también para determinar la patología pulmonar y se definieron como biopsias pulmonares. Estos resultados no se incluyeron en el análisis relativo al rendimiento diagnóstico o las modificaciones del tratamiento.
ComplicacionesLa información sobre las complicaciones de la BF se obtuvo de los informes operatorios junto con la revisión de la historia clínica para identificar complicaciones aparecidas en las 24h siguientes a la broncoscopia. Las complicaciones menores se definieron de la siguiente forma: hipoxemia que requiere un aumento de la oxigenoterapia administrada mediante cánulas nasales, hemorragia leve o moderada (que no requiere intervención), hipotensión que no requiere apoyo vasopresor o imposibilidad de completar la BF. Las complicaciones mayores se definieron de la siguiente forma: hipoxemia que requiere una oxigenoterapia adicional mediante mascarilla de alto flujo, necesidad de ventilación mecánica (no invasiva o invasiva), arritmia que requiere medicación intravenosa, hipotensión que requiere apoyo vasopresor, hemorragia grave que requiere intervención, o muerte.
Variables de valoración del resultadoSe examinaron también las historias clínicas hospitalarias de los pacientes para determinar si se había modificado su tratamiento en las 72h siguientes a la BF. La modificación del tratamiento se definió por la adición, suspensión o cambio del tratamiento antimicrobiano, o la adición de corticosteroides sistémicos. La mortalidad se definió como la muerte en el hospital ocurrida en cualquier momento. Se registró la mortalidad a partir de la fecha del trasplante y de la broncoscopia.
Análisis estadísticoSe utilizó estadística descriptiva para la presentación de los resultados de la BF en nuestra población. Se calcularon los valores estadísticos de media, mediana y desviación estándar con el empleo de Microsoft Excel. Se aplicó la prueba de Mann-Whitney para comparar los grupos en lo relativo a las variables continuas. Se utilizó un análisis de χ2 para la comparación de los grupos respecto a las variables discretas. Se consideró estadísticamente significativo un valor de p<0,05.
ResultadosCaracterísticas demográficas de los pacientes, datos de laboratorio, datos radiográficosEntre enero de 1996 y diciembre de 2009, un total de 660pacientes fueron tratados con un TCMH en la UTMO del Thomas Jefferson University Hospital. De estos pacientes, a 144 se les practicaron 162BF con obtención de muestras diagnósticas. Las características demográficas de los pacientes en el momento de la BF se resumen en la tabla 1.
Características demográficas en el momento de la broncoscopia flexible
| Todas las exploraciones de broncoscopia flexible (n=162) | |
| Media de edad en años | 48,5 (13,5) |
| Sexo | |
| Mujeres | 68 (42%) |
| Varones | 94 (58%) |
| Indicación para el trasplante | |
| Leucemia | 100 (62%) |
| Linfoma | 27 (17%) |
| Mieloma múltiple | 18 (11%) |
| Otras | 17 (10%) |
| Tipo de trasplante | |
| Alogénico | 137 (85%) |
| Autólogo | 25 (15%) |
Media de edad en años, con la desviación estándar entre paréntesis. Los datos de sexo, indicación para el trasplante y tipo de trasplante se presentan mediante el número de pacientes y el porcentaje de pacientes entre paréntesis.
Las 162BF se llevaron a cabo para la evaluación de infiltrados pulmonares identificados en la tomografía computarizada o en la radiografía de tórax. La radiografía de tórax se utilizó en 40pacientes, y 30 (75%) presentaban infiltrados difusos. La tomografía computarizada de tórax se empleó en 122pacientes, y 95 (78%) tenían infiltrados difusos. En pacientes con ventilación mecánica por insuficiencia respiratoria se realizaron 53 (33%) de las exploraciones. El tiempo transcurrido entre el TCMH y la evaluación radiográfica de los infiltrados pulmonares fue de una mediana de 44días, con una media de 177,2días y un rango de 0 a 2.606días. El tiempo transcurrido desde la evaluación radiográfica hasta la BF fue de una mediana de 2días, con una media de 3,1días y un rango de 0 a 16días.
Como método estándar (salvo que estuviera contraindicado), todos los pacientes tratados con un TCMH recibieron profilaxis antimicrobiana con trimetoprim/sulfametoxazol, voriconazol y aciclovir. Tras el alta para traslado al domicilio, la pauta de medicación profiláctica fue individualizada por el oncólogo que atendía ambulatoriamente al paciente. En el total de 162broncoscopias, 161 (99%) pacientes estaban siendo tratados con antibióticos de amplio espectro empíricos, 156 (96%) se realizaron cuando el paciente recibía medicación antifúngica, 158 (97%) cuando se le administraban antivirales y 145 (89%) cuando estaba siendo tratado con medicación anti-Pneumocystis.
Resultados de la broncoscopiaSe obtuvieron muestras diagnósticas de un total de 162 broncoscopias flexibles. Todas las exploraciones se realizaron en la UTMO, a la cabecera del paciente, o en la sala de endoscopia. En todos los pacientes en los que se estaba utilizando ventilación mecánica activa en el momento de la exploración, esta se llevó a cabo en la UTMO y se empleó sedación según fuera necesaria para la ventilación mecánica. Esto comporta habitualmente el uso de propofol, midazolam y/o fentanilo en infusión. En ninguno de los pacientes se utilizaron fármacos paralizantes ni anestesia general para la exploración, y en todos los casos se mantuvo un tubo endotraqueal, dada la necesidad previa del mismo para la ventilación mecánica. Todas las demás exploraciones se llevaron a cabo en la sala de endoscopia con el empleo de una sedación moderada. Se utilizó lidocaína tópica, seguida de la administración intravenosa de fentanilo y midazolam, sin presencia de una vía aérea artificial.
Se aplicaron las siguientes técnicas durante la BF; LBA, 145; CMP, 41, y BTB, 22. Se identificó un resultado positivo en 85exploraciones de BF realizadas, lo cual supone un rendimiento diagnóstico del 52,5%. El desglose de estas técnicas identificó 145LBA con un rendimiento del 53,1% de resultados positivos, 41CMP con un rendimiento del 22% de resultados positivos y 22BTB con un rendimiento del 81,8% de resultados positivos (tabla 2). En las 22BTB realizadas, se intentó una media de 3,43biopsias, con un rango de 1 a 7.
De entre los resultados positivos (tabla 3), un resultado microbiológico positivo fue la observación más frecuente (84casos identificados), seguida de la hemorragia alveolar difusa (18casos identificados). Se identificaron patógenos bacterianos en 53casos, virales en 4casos, fúngicos en 25 y el complejo Mycobacterium avium en 2. No se diagnosticó ningún caso de neumonía secundaria a Pneumocystis carinii. No se identificó ningún indicio de enfermedad maligna. Candida spp. fue el patógeno identificado con mayor frecuencia, seguido de Streptococcus.
Resultados microbiológicos en el total de 85 broncoscopias flexibles positivas
| Número | |
| Bacterias | |
| Streptococcus spp. | 13 |
| Staphylococcus spp. | 9 |
| Enterococo | 9 |
| Pseudomonas spp. | 7 |
| Escherichia coli | 4 |
| Lactobacillus | 2 |
| Bacteroides | 2 |
| Serratia | 1 |
| Enterobacter | 1 |
| Klebsiella | 1 |
| Proteus | 1 |
| Xanthomonas | 1 |
| Total | 51 |
| Hongos | |
| Candida spp. | 16 |
| Aspergillus | 5 |
| Saccharomyces | 2 |
| Levadura (no especificada) | 2 |
| Total | 25 |
| Virus | |
| CMV | 3 |
| Influenza | 1 |
| Total | 4 |
| Micobacterias | |
| Mycobacterium avium-intracellulare | 2 |
| Otras | |
| Hemorragia alveolar | 18 |
Los resultados de la BTB se presentan en la tabla 4. Tan solo en una biopsia se observaron signos de neumonía infecciosa.
Complicaciones de la broncoscopiaLa tasa global de complicaciones asociadas a la BF en las 24h siguientes a la intervención fue del 30% (49/162). De estas complicaciones, el 5% (8/162) se consideraron de carácter mayor y consistieron en hipoxemia con necesidad de oxigenoterapia adicional mediante mascarilla o necesidad de ventilación mecánica (n=4), arritmia (n=1), hipotensión con necesidad de apoyo vasopresor (n=1), hemorragia grave (n=1) y muerte (n=1). Hubo 41complicaciones menores consistentes en hipoxemia con necesidad de oxigenoterapia adicional mediante cánulas nasales (n=25), hemorragia leve a moderada (n=7), broncospasmo (n=5), hipotensión sin necesidad de apoyo vasopresor (n=3) y aspiración (n=1). En total, la hipoxemia leve supuso el 51% de todas las complicaciones. No hubo diferencias significativas en los parámetros de la coagulación entre los pacientes que presentaron complicaciones de la BF y los que no tuvieron complicaciones tras el uso de la BF (tabla 5). En el total de pacientes a los que se practicó una BTB, no hubo ningún caso de neumotórax (0/22) en las radiografías de tórax obtenidas de manera sistemática tras la exploración.
Parámetros de la coagulación al realizar la broncoscopia flexible
| Con complicación (n=49) | Sin complicación (n=113) | p | |
| Plaquetas | 72,5±53,1×109/l | 65,2±65,2×109/l | 0,15 |
| TP | 15,8±2,1s | 15,9±2,2s | 0,59 |
| INR | 1,23±0,2 | 1,27±0,2 | 0,27 |
| TTP | 34,7±8,0s | 34,9±6,5s | 0,68 |
Los valores analíticos se presentan en forma de media±DE.
En 20pacientes se llevó a cabo una intervención de cirugía toracoscópica asistida por vídeo o una biopsia pulmonar abierta tras la BF. En 4pacientes se realizó una biopsia pulmonar abierta tras la BF con biopsia transbronquial. Los resultados obtenidos al comparar la biopsia pulmonar abierta con la BTB fueron los siguientes: no diagnóstica en 2pacientes, diagnóstico coincidente en un paciente, y discrepancia diagnóstica en un paciente. De los pacientes a los que se practicó una intervención de cirugía toracoscópica asistida por vídeo, 11fallecieron y 9sobrevivieron.
Resultados clínicos después de la broncoscopiaLas modificaciones del tratamiento y los tipos de cambio que se produjeron se muestran en la tabla 6. Observamos la introducción de modificaciones del tratamiento después de 72broncoscopias (44,4%). Ello incluía 45broncoscopias con al menos un resultado positivo y 27broncoscopias con un resultado no diagnóstico. Los cambios del tratamiento consistieron en una modificación de la medicación antibiótica (n=43), modificación de la medicación antifúngica (n=9), modificación de la medicación antiviral (n=5) y adición de corticosteroides (n=15).
Modificaciones del tratamiento introducidas después de 162 fibrobroncoscopias
| Cambio del tratamiento | Número |
| Modificación de la medicación antibiótica | 43 |
| Adición | 8 |
| Retirada | 35 |
| Modificación de la medicación antifúngica | 9 |
| Adición | 8 |
| Retirada | 1 |
| Modificación de la medicación antiviral | 5 |
| Adición | 4 |
| Retirada | 1 |
| Modificación de los corticoides | 15 |
| Adición | 15 |
| Retirada | 0 |
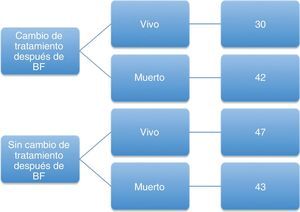
Examinamos la supervivencia durante la hospitalización en los pacientes a los que se practicó una BF y se administró tratamiento. No hubo diferencias estadísticamente significativas de la supervivencia en los pacientes en los que se realizó un cambio de tratamiento después de la BF en comparación con aquellos en los que no se introdujo una modificación terapéutica (fig. 1). Globalmente, no hubo diferencias de mortalidad en los pacientes agrupados según el tipo de trasplante autólogo frente a alogénico (p=0,617).
Resultados en el trasplante de células madre hemopoyéticas alogénico frente al autólogoUn total de 137broncoscopias se realizaron en pacientes con TCMH alogénicos y 25broncoscopias se llevaron a cabo en pacientes con TCMH autólogos. En la población tratada con trasplantes autólogos, en 10pacientes no se introdujeron modificaciones del tratamiento tras la broncoscopia, con una supervivencia del 50% (5/10). En 15pacientes hubo cambios del tratamiento después de la broncoscopia, con una supervivencia del 60% (9/15). En la población tratada con trasplantes alogénicos, en 80pacientes no hubo cambios del tratamiento después de la broncoscopia, con una supervivencia del 52,5% (42/80). En 57pacientes se modificó el tratamiento tras la broncoscopia, con una supervivencia del 63,2% (36/57).
DiscusiónLa BF continúa siendo una técnica que resulta atractiva para la mayor parte de los clínicos, dada su capacidad diagnóstica y su facilidad de uso en los pacientes en estado crítico4-6. A lo largo de un periodo de 14años, en nuestro centro, a 144 (22%) de 660pacientes tratados con TCMH se les practicó una BF para evaluar infiltrados pulmonares, y la mayoría de ellos estaban siendo tratados con medicación antimicrobiana de amplio espectro en el momento de la BF. El rendimiento diagnóstico global en nuestra cohorte fue del 52,5%, y se introdujeron cambios del tratamiento tras la BF en el 44% de los pacientes. Creemos que estos datos continúan respaldando el uso de la BF en la evaluación de los infiltrados pulmonares en la población tratada con TCMH.
El rendimiento diagnóstico positivo de la BF en la población tratada con TCMH fue una variable de valoración primaria en nuestro estudio. El rendimiento diagnóstico global de la BF en nuestra población fue del 52,5%. El LBA fue positivo en el 53,1% de los casos y la BTB fue positiva en el 81,8% de los casos en los que se realizó. La mayoría de los resultados obtenidos en el LBA correspondieron a microorganismos infecciosos, muy especialmente especies de estreptococos y de Candida; sin embargo, también se observó una hemorragia alveolar en el 21,1% de los LBA positivos.
Estos resultados coincidían con los de estudios previos en los que se ha investigado la capacidad diagnóstica de la BF después del trasplante. En la literatura se ha observado un rendimiento diagnóstico positivo en el 31-74% de las BF8-13,1. Sin embargo, como se ha indicado anteriormente, muchos de los estudios han tenido la limitación de un tamaño muestral reducido, la inclusión de pacientes sin TCMH y la exclusión de las pautas de medicación profiláctica antimicrobiana. El estudio más amplio realizado en pacientes con TCMH parece ser el recientemente publicado por Shannon et al.15, a partir de datos obtenidos en el periodo 1994-1999, en el que se intentó determinar la repercusión que tenía la solicitud temprana frente a la tardía de la broncoscopia. Estos autores evaluaron retrospectivamente un total de 598broncoscopias con LBA realizadas en pacientes tratados recientemente con un TCMH en los que se llevaba a cabo una evaluación por la presencia de infiltrados pulmonares. El rendimiento global de la técnica fue del 55%, pero los autores señalaron un aumento de 2,5 veces en el rendimiento diagnóstico cuando las exploraciones se realizaban en un plazo de 4días tras la hospitalización. Sin embargo, este aumento del rendimiento diagnóstico no modificó de forma significativa el tratamiento clínico, puesto que no parecía haber diferencias entre la población con un uso temprano y la de un uso tardío.
Kasow et al. han publicado el estudio similar más amplio en cuanto a tamaño y duración, en el que se ha examinado a una población pediátrica de pacientes tratados con TCMH en el St. Jude Hospital. Estos autores examinaron a 89 pacientes a lo largo de un periodo de 12años. Su conclusión fue que, en la población pediátrica, el uso de una inmunosupresión activa o la presencia de una enfermedad injerto contra huésped aguda de grado ii-iv comportaban una disminución de la probabilidad de obtención de un LBA positivo. No se examinó la repercusión clínica de los resultados del LBA, excepto por la constatación de que en 16 de sus pacientes se llevó a cabo una biopsia pulmonar abierta; sin embargo 14 de ellos tenían un LBA positivo, lo cual podría reducir la necesidad de realización de biopsias pulmonares abiertas16.
Un segundo objetivo de nuestro estudio fue valorar los cambios del tratamiento tras la BF, definidos como la adición o retirada de fármacos antimicrobianos o corticosteroides. Se introdujeron modificaciones en el tratamiento clínicos en el 44% de nuestra población después de la BF; podríamos considerar, pues, que se trata de una intervención clínica significativa. Los cambios identificados con mayor frecuencia fueron la modificación de las pautas de tratamiento antibiótico. Tiene interés señalar que la broncoscopia aportó un resultado en el 52,5% de las exploraciones, y que en otros 27pacientes se realizaron cambios del tratamiento a pesar de que el resultado de la BF no fue diagnóstico. Cabe argumentar, por tanto, que la BF fue pues «diagnóstica» al descartar una patología pulmonar significativa y permitir al clínico encargado del paciente una posible «desescalada» del tratamiento.
Un tercer objetivo de nuestro estudio fue evaluar la tasa de complicaciones de la BF en la población tratada con TCMH. La BF se considera una técnica segura, con tasas de complicación que oscilan entre el 0,3 y el 6% en la población general17,18. Sin embargo, en la población tratada con TCMH las tasas de complicaciones descritas con anterioridad oscilan entre el 0 y el 41%19. Nuestra tasa global de complicaciones fue del 30%, y se produjeron complicaciones de carácter mayor tan solo en el 5%, incluida una muerte. Es interesante señalar que no hubo diferencias significativas en los parámetros de la coagulación entre los pacientes que habían presentado complicaciones tras la BF y los que no las habían tenido. Es de la máxima importancia el hecho de que la inmensa mayoría de las complicaciones consistieran en una hipoxia leve que pareció tener poca trascendencia clínica.
A la vista de los datos existentes, muchos autores recomiendan el uso de la BF como método diagnóstico de elección inicial en los pacientes con TCMH que presentan infiltrados pulmonares. Otros recomiendan también realizar una segunda BF (posiblemente con la adición de la BTB al arsenal diagnóstico) en el contexto de una BF inicial no diagnóstica6. Sin embargo, la necesidad de obtención de nuevas muestras diagnósticas, como las de BTB o biopsia pulmonar abierta, continúa siendo objeto de controversia. Nosotros hemos puesto de manifiesto un rendimiento diagnóstico bastante alto de la BTB en nuestra población tratada con TCMH, pero la mayoría de estos diagnósticos continuaron siendo inespecíficos. La repercusión clínica real de un diagnóstico como el de neumonitis intersticial inespecífica continúa siendo desconocida. Este diagnóstico no aporta al clínico una información sobre la etiología y el proceso específicos subyacentes, pero puede proporcionar de todos modos una información útil para el tratamiento del paciente. Una limitación importante de nuestros datos de BTB es la del bajo tamaño muestral y la introducción de un sesgo de muestreo.
Las limitaciones de nuestro estudio son multifactoriales. En primer lugar, se trata de un estudio retrospectivo realizado en un solo centro, que puede no ser generalizable a todos los centros. La limitación más importante a este respecto puede estar en el sesgo de práctica clínica existente en nuestro centro para la evaluación de los pacientes tratados con TCMH. Dado que no existía ningún protocolo específico para la evaluación de los pacientes tratados con TCMH, las decisiones de realizar una broncoscopia, el momento de llevarla a cabo y la decisión de aplicar ciertas técnicas, como LBA, BTB, CMP, etc., al realizar la broncoscopia son factores que pueden introducir un sesgo. Creemos que el elevado número de pacientes, así como el marco temporal del presente estudio, podrían ser útiles para reducir el efecto que uno o 2profesionales de la salud y su sesgo personal pudieran tener en los resultados globales del estudio. Es interesante señalar que a lo largo de 14años ha habido muy pocos cambios identificables en el rendimiento diagnóstico obtenido en estos pacientes. Sin embargo, hubo una reducción apreciable en el uso del cepillado de muestra protegida y en el de la biopsia transbronquial. La razón exacta no está clara, puesto que en nuestro centro hubo pocas complicaciones mayores relacionadas con técnicas broncoscópicas; sin embargo, en la literatura sí aparecieron otros cambios durante el periodo de tiempo de realización del estudio, y ello puede haber influido en las decisiones de nuestros profesionales a la hora de aplicar determinadas técnicas. En segundo lugar, aunque definimos las modificaciones del tratamiento como las introducidas en un plazo de 3días tras la BF, no tenemos ninguna forma definitiva de asegurar que estos cambios fueran consecuencia directa de la propia BF, dada la naturaleza retrospectiva del estudio. Se llevó a cabo una revisión detallada de las historias clínicas, para intentar relacionar los resultados de la broncoscopia con los cambios del tratamiento, pero existe la posibilidad de inexactitudes. En tercer lugar, la evaluación radiográfica de los infiltrados pulmonares no se estandarizó y podía incluir radiografías simples o tomografías computarizadas. Esto puede haber tenido influencia tanto en la decisión de pasar a una técnica broncoscópica como en la toma de decisiones durante la realización de la misma. Por último, al tratarse de un estudio retrospectivo no pueden hacerse afirmaciones sólidas en cuanto a la causalidad por lo que respecta al efecto de la BF en los resultados. Estas cuestiones pueden abordarse mediante un ensayo multicéntrico y aleatorizado que se está llevando a cabo en la actualidad, en el que los pacientes tratados con TCMH que presenten infiltrados de nueva aparición serán incluidos en la asignación aleatoria a una BF temprana (en un plazo de 36h) o tardía (en un plazo de 7días) con objeto de determinar sus efectos sobre los resultados (identificador de ClinicalTrials.gov: NCT00846352).
ConclusiónEl rendimiento diagnóstico y las modificaciones del tratamiento después de la BF en nuestra población tratada con TCMH fueron del 53,5 y del 44%, respectivamente. Nuestra tasa de complicaciones global fue elevada, del 30%, pero la tasa de complicaciones mayores fue de tan solo el 5%. La inmensa mayoría de complicaciones correspondieron a una hipoxemia leve, que es una complicación esperada después de la BF. Nuestra tasa de complicaciones mayores documentadas del 5% resulta muy probablemente aceptable en el contexto de la morbilidad y mortalidad significativas que se asocian a las complicaciones pulmonares en la población tratada con TCMH. Basándonos en nuestros resultados y en los datos disponibles, continuaremos recomendando la BF como técnica diagnóstica inicial en los pacientes tratados con TCMH que presentan infiltrados pulmonares. Serán necesarios estudios prospectivos para evaluar los efectos de estos cambios de tratamiento sobre los resultados clínicos.
Financiación y realización del proyectoNo se dispuso ni se utilizó financiación para este proyecto. Todo el trabajo se llevó a cabo en el Thomas Jefferson University Hospital.
Conflicto de interesesNo hay posibles conflictos de intereses de los autores. El Dr. Gilbert no tiene conflictos de intereses que declarar. El Dr. Learner no tiene conflictos de intereses que declarar. El Dr. Baram no tiene conflictos de intereses que declarar. El Dr. Awsare no tiene conflictos de intereses que declarar.