Introducción
La eficacia de la heparina en la profilaxis de la enfermedad tromboembólica venosa (ETV), esto es, de la trombosis venosa profunda (TVP) con o sin embolia pulmonar (EP), está fuera de toda duda en pacientes hospitalizados sometidos a cirugía, tal como demuestra la reducción de EP hasta en un 50% en los que la han recibido1. Sin embargo, no ocurre lo mismo en el caso de pacientes del área médica hospitalaria, ya que existen discrepancias entre las distintas series. Halkin et al2, en un estudio no aleatorizado realizado con pacientes ingresados de urgencia por problemas médicos, encontraron que la mortalidad por EP fue menor --hasta en un 31%-- en el grupo que recibió profilaxis con heparina que en el grupo control, independientemente de la enfermedad que presentaban. Otros 2 estudios llevados a cabo con un elevado número de enfermos (2.472 y 19.751 pacientes, respectivamente) mostraron que, si bien no hubo diferencias en la aparición de TVP, la mortalidad por EP fue menor en el grupo que recibió profilaxis3,4.
La enfermedad pulmonar obstructiva crónica (EPOC) es una de la afecciones más prevalentes dentro del área médica y tiene una mortalidad elevada, en torno a 33 defunciones por 100.000 habitantes/año en España, especialmente en estadios avanzados y en mayores de 75 años (176 x 105 habitantes/año)5. Además, dicha mortalidad parece aumentar si la TVP, con o sin EP, aparece en estos enfermos6,7. Esto puede deberse, entre otras causas, a la dificultad que entraña su diagnóstico, ya que la ETV puede quedar enmascarada por una agudización de la EPOC8-12.
La ETV tiene una incidencia alta entre los pacientes con EPOC, con independencia de su gravedad, ya que oscila entre un 20 y un 60% según las series13, y se diagnostica en el 11% de estos enfermos ingresados en la unidad de cuidados intensivos14. Por ejemplo, la EPOC avanzada, especialmente si va asociada a insuficiencia cardíaca o a otras afecciones vasculares, parece constituir un factor de riesgo para desarrollar TVP con o sin EP15.
En general, a los pacientes con EPOC que ingresan en un hospital por una agudización de su enfermedad se les suele prescribir como profilaxis de ETV una heparina de bajo peso molecular (HBPM), que se mantiene de forma habitual durante su estancia hospitalaria y que se retira al dárseles el alta. La actividad física del grupo de pacientes con EPOC en estadio funcional avanzado está muy limitada, especialmente si además padecen insuficiencia cardíaca u otra enfermedad vascular (como cardiopatía isquémica o cualquier secuela de un accidente cerebrovascular) y/o precisan oxigenoterapia domiciliaria durante las 24 h del día. Esta inmovilización forzosa continúa siendo un factor de riesgo para la aparición de ETV en este grupo de pacientes cuando reciben el alta hospitalaria.
La falta de estudios al respecto nos ha llevado a la elaboración del presente, con el propósito de analizar si la profilaxis domiciliaria de ETV a largo plazo con heparina reduce la incidencia de esta entidad y la mortalidad global en enfermos de EPOC grave.
Pacientes y métodos
Población a estudio
Se ha realizado un ensayo clínico prospectivo aleatorizado con pacientes con EPOC grave según los criterios y la escala de gravedad de la normativa GOLD (Global Initiative for Chronic Obstructive Lung Disease)7, que precisaban oxigenoterapia domiciliaria (18 h o más al día). Procedían del ámbito hospitalario y habían requerido un ingreso por agudización respiratoria. Se les incluyó en el estudio una vez dados de alta en situación estable según los criterios de la normativa GOLD7. Se obtuvo el consentimiento informado de todos ellos después de que el comité de ética de ensayos clínicos del Hospital Universitario La Fe de Valencia diera su aprobación.
Previamente al estudio se calculó el tamaño muestral y se realizó una aleatorización por bloques equilibrados, cuyo tamaño se cambió para asegurar la ocultación de la secuencia.
Con la bibliografía existente hasta la fecha, no es fácil estimar la mortalidad para este tipo concreto de pacientes. En el estudio realizado recientemente por Almagro et al5 en una serie de pacientes con EPOC de características demográficas similares a las de la nuestra, se detectaron tasas de mortalidad del 13,4 y del 22% a los 6 y 12 meses, respectivamente. Un análisis más detallado de los datos revela que los pacientes con EPOC más grave, que necesitaban oxígeno domiciliario, presentaban las cifras de mortalidad más elevadas. Por ello, asumimos para el presente estudio que los pacientes con EPOC grave portadores de oxígeno domiciliario tendrían una mortalidad cercana al 20%. Con este riesgo de muerte en los controles (20%), aceptando un riesgo alfa del 5% y un poder del 80%, se calculó un número total necesario de 86 pacientes para poder detectar un riesgo relativo de muerte de 0,25.
Se excluyó a los pacientes con tratamiento anticoagulante, antecedente de ETV, alergia o trombopenia por heparina, hemorragia mayor en el último mes (intracraneal, peritoneal, con requerimiento transfusional o caída mayor de 3 puntos del hematócrito), accidente cerebrovascular hemorrágico en el último mes, signos o síntomas de ETV actual, contraindicación para el uso de heparina, neoplasia u otras enfermedades limitantes, así como cualquier otra afección grave que pudiera comprometer la vida del enfermo.
Variables analizadas
A todos los pacientes se les realizaron anamnesis y exploración física completas, y los datos referentes a las variables demográficas y a la comorbilidad se recogieron de la historia clínica. Se les practicó inicialmente hemograma, estudio básico de hemostasia, gasometría arterial en reposo respirando aire ambiente, electrocardiograma y eco-Doppler de miembros inferiores para descartar la existencia de TVP previa.
Se dividió de forma aleatorizada a los pacientes en 2 grupos, uno de los cuales recibió profilaxis de ETV con una HBPM (3.500 U/día de bemiparina)16,17 por vía subcutánea durante 6 meses. Debido a la gravedad de su enfermedad basal y al sedentarismo que ésta provocaba, consideramos que este grupo de pacientes tenían 2 factores de riesgo acumulado para ETV y por ello establecimos que dicha dosis era la profilaxis más adecuada. La correcta administración del fármaco se evaluó de forma periódica a través de una consulta en el hospital.
El seguimiento de los pacientes se realizó mediante una visita médica, un hemograma y una eco-Doppler de miembros inferiores a los 3 y 6 meses, y se puso a su disposición un teléfono de consulta en previsión de posibles complicaciones. En el caso de hallazgo de signos ecográficos de TVP de reciente aparición durante el seguimiento, se completó el estudio de confirmación de ETV con angiografía por tomografía axial computarizada y se retiró al paciente del estudio. Asimismo, se retiró del estudio a los que presentaron algún tipo de efecto secundario grave (hemorragia interna o mayor o plaquetopenia), e incluso, por precaución, leve (hematomas subcutáneos). A los pacientes del grupo control se les practicaron los mismos controles y exploraciones en los mismos intervalos de tiempo.
Análisis estadístico
El análisis estadístico se llevó a cabo con el programa estadístico SPSS versión 10.0 (Chicago, IL, EE.UU.) con soporte de Windows XP. Las variables estudiadas fueron la mortalidad global, a los 3 y a los 6 meses, y la incidencia de ETV. Se realizó un análisis por intención de tratar calculando el riesgo relativo de ETV y de mortalidad. La significación estadística se consideró cuando p < 0,05 en un contraste bilateral.
Se ajustó un modelo de regresión logística con el método por pasos hacia delante según el cociente de verosimilitudes para evaluar la contribución individual en la mortalidad de la intervención, de la edad, de la presencia de insuficiencia cardíaca, de la duración de la oxigenoterapia, del valor inicial de la presión arterial de anhídrido carbónico (PaCO2) y de la limitación de la movilidad.
Resultados
Población a estudio
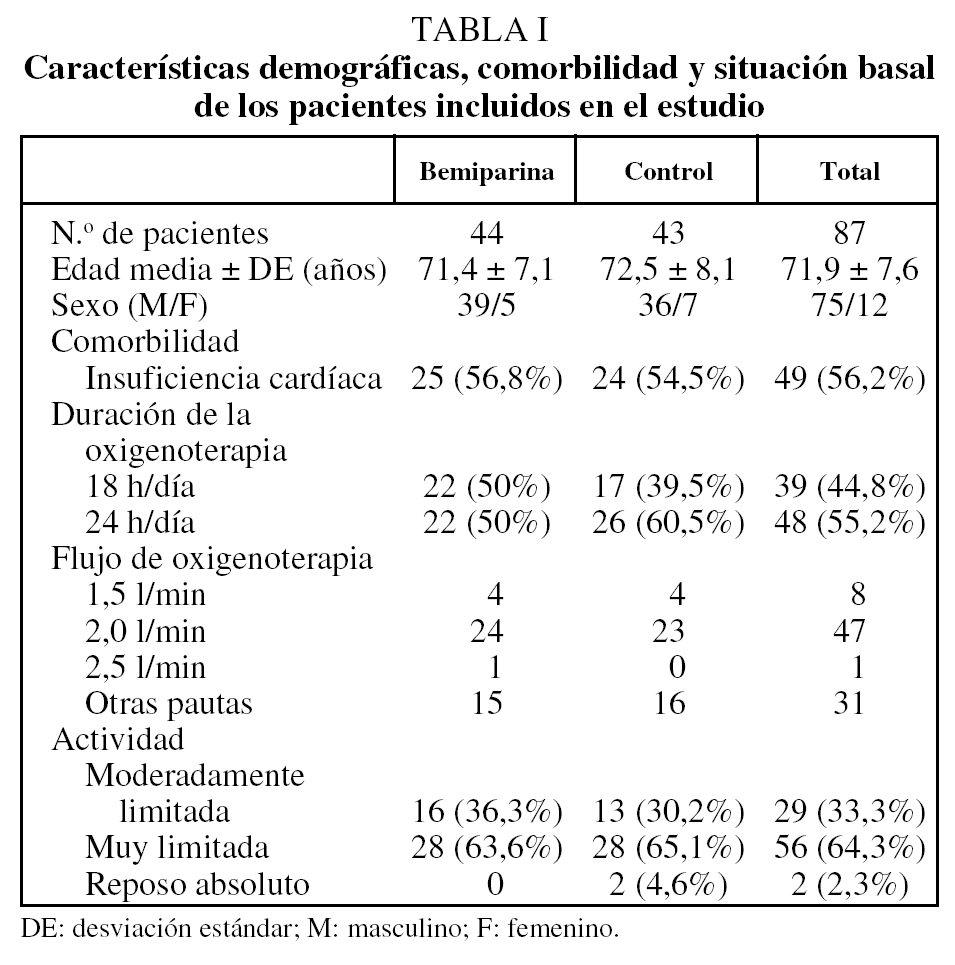
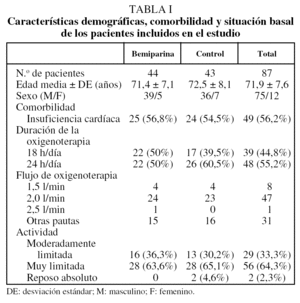
Se incluyó en el estudio a un total de 87 pacientes, de los cuales 44 recibieron bemiparina y 43 constituyeron el grupo control. Los grupos fueron homogéneos en cuanto a edad, sexo, gravedad de la EPOC, limitación de la movilidad y flujo y duración diaria de la oxigenoterapia, tal como puede verse en la tabla I. La edad media ± desviación estándar de los pacientes (75 varones y 12 mujeres) fue de 72 ± 7,6 años. Del total de pacientes incluidos, 49 (56,3%) tenían, además, clínica de insuficiencia cardíaca. La proporción de pacientes en ambos grupos de estudio con respecto a la presencia de clínica de insuficiencia cardíaca no mostró diferencias estadísticamente significativas (p = 0,18) como se observa en la tabla I.
Tampoco se apreciaron diferencias entre los grupos para los valores sanguíneos de pH, hematócrito y recuento de plaquetas, recogidos como descripción de la muestra y para control tras la profilaxis. Mientras la mediana de la cifra basal inicial de la presión arterial de oxígeno fue similar en ambos grupos de estudio, se advirtieron diferencias, aunque sin alcanzar significación estadística (p = 0,18), entre las medianas de la PaCO2 inicial obtenidas en cada uno de los grupos de estudio.
Mortalidad, trombosis venosa profunda y complicaciones
Durante el período de estudio fallecieron 4 pacientes (9,1%) del grupo que recibió bemiparina y 9 (20,9%) del grupo control (tabla II). No encontramos diferencias significativas entre la mortalidad de ambos grupos (p = 0,23), ni siquiera tras realizar el análisis dividiendo a los pacientes por grado de limitación de la actividad. Lo mismo ocurrió al analizar las muertes en los pacientes con o sin insuficiencia cardíaca (5 de 49, el 10,21%, frente a 5 de 38, el 13,41%; p = 0,27).
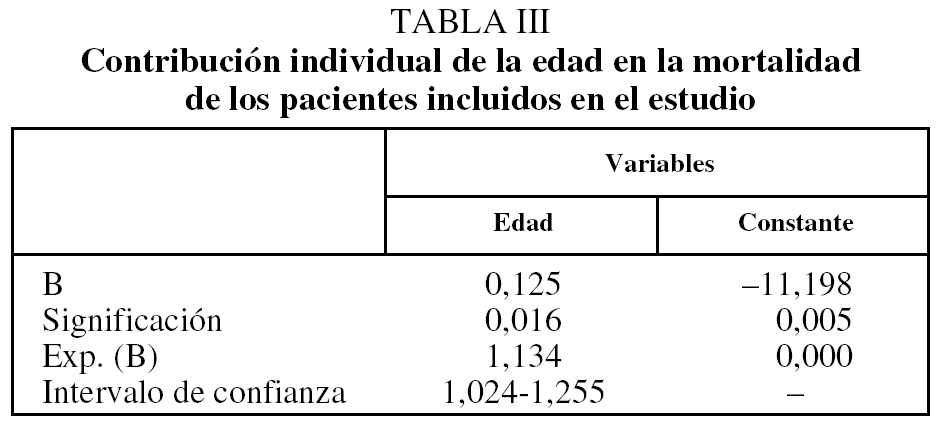
Según el modelo de regresión, la edad contribuyó independientemente a la mortalidad, pero no así la intervención ni el resto de variables referidas (tabla III).
Un paciente (2,3%) de cada grupo presentó TVP sin EP (tabla II). Apareció alguna complicación hemorrágica (hemorragia leve o hematoma subcutáneo) en 9 pacientes (20,4%) del grupo con bemiparina, frente a una (2,3%) en el grupo control, diferencia que fue estadísticamente significativa (p = 0,015). Además, se retiró del estudio a 2 pacientes (4,6%) del grupo que recibió heparina debido a trombopenia (< 80.000 plaquetas/µl), aunque la diferencia con el grupo control no se mostró estadísticamente significativa (p = 0,49).
Discusión
Existen discrepancias sobre la eficacia de la heparina en la prevención de la ETV en los pacientes no quirúrgicos hospitalizados. Mientras que unos autores no encontraron eficaz la utilización de dicha profilaxis en la prevención de EP mortal en estos pacientes, otros hallaron una reducción en torno al 40-60% de la incidencia de ETV en pacientes encamados y cercana al 55% en enfermos con accidentes cerebrovasculares con hemiplejía, al 25% en pacientes con infartos de miocardio y al 15% en el resto de pacientes con enfermedades médicas3,18. Por todo ello, las normas de consenso para la prevención de la ETV establecen la indicación de la profilaxis con heparina en pacientes no quirúrgicos hospitalizados con riesgo moderado y alto de tromboembolia19-24, aunque desconocemos su utilidad en el ámbito domiciliario.
El riesgo de presentar una TVP con o sin EP en los pacientes con EPOC es elevado (debido, probablemente en parte, a su limitada actividad física), en especial en aquellos que se encuentran en estadio avanzado, tienen insuficiencia cardíaca asociada y/o precisan oxigenoterapia domiciliaria más de 18 h al día. Asimismo, los pacientes con EPOC agudizada, sobre todo los sometidos a ventilación mecánica invasiva, tienen un alto riesgo de presentar una ETV25.
No existía hasta ahora, que nosotros supiéramos, ningún estudio que hubiera evaluado la eficacia de la heparina en la prevención de la ETV a largo plazo en los pacientes con EPOC avanzada y un grado elevado de limitación física. En la presente serie, sólo 2 enfermos (2%) con EPOC grave, uno que recibió bemiparina y otro del grupo control, presentaron una TVP sin EP, mientras que en la mayor parte de ellos, a pesar del avanzado grado de EPOC, no apareció ninguna forma de ETV.
La ETV provoca una muy elevada mortalidad y se considera la causa de muerte intrahospitalaria prevenible más frecuente26: alrededor del 10% de las muertes en los hospitales son por EP y el 75% de ellas tiene lugar en pacientes no quirúrgicos27.
También es conocido que la mortalidad por ETV en la EPOC es muy elevada: se estima que se encuentra en torno a 160 y 60 casos por 100.000 habitantes para la TVP y la EP, respectivamente28. Cabe destacar que la disminución de la mortalidad constituye el método por excelencia para comprobar la eficacia de la profilaxis con heparina y se considera que, con independencia de los costes, dicha intervención es capaz de evitar un elevado número de fallecimientos al año29. En nuestro estudio intentamos evaluar qué variación de la mortalidad global de la EPOC induce la utilización de profilaxis de ETV, considerando que con ella se reduciría dicha mortalidad al disminuir la ocasionada por la propia ETV. Sin embargo, aunque la mortalidad fue superior en el grupo que no recibió profilaxis, esto no puede atribuirse a la incidencia de ETV, ya que la variación fue demasiado pequeña, sino probablemente a la propia EPOC. Dado que no hay estudios realizados en condiciones similares, no podemos comparar nuestros resultados con los de otros grupos.
Estos resultados no permiten afirmar que la profilaxis con HBPM aumente la supervivencia en la EPOC evolucionada. Además, parece que, al contrario de lo que se afirma en otros estudios8,30,31, la profilaxis con HBPM, la presencia de insuficiencia cardíaca, la duración de la oxigenoterapia, la PaCO2 inicial y la limitación de la movilidad no influyen en la mortalidad de estos pacientes. Por otra parte, los datos presentes confirmaron el ya conocido aumento de mortalidad conforme aumenta la edad de los pacientes con EPOC7.
En cuanto a la aparición de complicaciones hemorrágicas, nuestra serie mostró una elevada prevalencia de cualquier tipo de hemorragia (por lo general, de grado leve) en el grupo que recibió bemiparina, lo que nos obligó a interrumpir la administración de dicha medicación en los pacientes afectados. Estos datos difieren de los obtenidos en otros estudios que utilizaron heparina como profilaxis en pacientes del área médica que precisaron un ingreso hospitalario; en ellos, tanto el grupo que recibió heparina como el grupo control presentaron el mismo número de complicaciones hemorrágicas32,33. Con nuestros resultados podemos afirmar que la profilaxis de la ETV a largo plazo en pacientes con EPOC da lugar a complicaciones hemorrágicas frecuentes, aunque leves.
La principal aportación de los datos obtenidos de este estudio radica en: a) es el primer trabajo que evalúa la eficacia a largo plazo de la profilaxis domiciliaria de la ETV con heparina en pacientes con EPOC avanzada; b) disponemos de datos de la prevalencia de ETV en pacientes con EPOC en nuestro país, así como de la mortalidad en los pacientes con EPOC grave y oxigenoterapia domiciliaria, y c) hemos analizado la frecuencia de aparición de complicaciones hemorrágicas derivadas del uso de heparina a largo plazo. La limitación más importante estriba en el relativamente pequeño número de pacientes incluidos, por lo que pensamos que sería interesante que se realizaran otros estudios similares con el mismo objetivo y con la posibilidad de confirmar nuestros resultados.
A tenor de nuestros resultados podemos concluir que no parece existir un aumento del riesgo de ETV en pacientes con EPOC avanzada y actividad física muy limitada. También podemos afirmar que la prevención de la ETV no parece modificar la mortalidad en los pacientes con EPOC de estas características y que, a la vista de esto, las complicaciones hemorrágicas derivadas del uso a largo plazo de la heparina profiláctica desaconsejan su utilización en este grupo de enfermos en ausencia de comorbilidad vascular asociada.
Correspondencia: Dr. M. Modesto-Alapont.
Servicio de Neumología. Hospital Universitario La Fe.
Avda. Campanar, 21. 46009 Valencia. España.
Correo electrónico: manumalap@ono.com
Recibido: 19-4-2005; aceptado para su publicación: 27-9-2005.