El ensayo clínico SLICE no demostró un beneficio clínico de la búsqueda activa de la tromboembolia de pulmón (TEP) en pacientes que requirieron ingreso por agudización de su EPOC. El objetivo de este subanálisis fue determinar la frecuencia y el significado pronóstico del hallazgo de un diagnóstico alternativo a la TEP en la tomografía computarizada de tórax (TC) realizada a pacientes hospitalizados por EPOC agudizada.
MétodosAnalizamos los pacientes del grupo intervención de SLICE que recibieron una TC con resultado negativo para TEP. Evaluamos mediante el uso de regresión logística multivariable la asociación entre un diagnóstico alternativo y el evento primario compuesto de reingreso por EPOC y la mortalidad por cualquier causa en los primeros 90 días después de la aleatorización.
ResultadosEste análisis incluyó a 175 pacientes del grupo intervención que recibieron una TC con un resultado negativo para TEP. De ellos, 84 (48,0%) fueron diagnosticados de infección bronquial aguda, 13 (7,4%) de cáncer de pulmón, 10 (5,7%) de insuficiencia cardiaca, 8 (4,6%) de neumonía, 18 (10,3%) de otros diagnósticos, y en 42 (24,0%) pacientes la TC fue normal. En el análisis multivariable, un diagnóstico alternativo no se asoció de manera significativa con el evento primario (odds ratio: 0,64; IC 95%: 0,30-1,38; P=0,26).
ConclusionesEntre los pacientes que requieren ingreso por agudización de EPOC, la TC ofrece un diagnóstico alternativo a la TEP en el 76% de las ocasiones. El tratamiento específico de estas patologías no se asocia a un mejor pronóstico durante el seguimiento.
Among patients hospitalized for an exacerbation of chronic obstructive pulmonary disease (COPD), the SLICE trial showed that the addition of an active diagnostic strategy for pulmonary embolism (PE) to usual care compared with usual care alone did not improve a composite set of health outcomes. The objective of this subanalysis was to determine the frequency and prognostic significance of findings on computed tomography pulmonary angiogram (CTPA) supporting an alternative diagnosis to PE.
MethodsWe analyzed all patients randomized to the intervention in the SLICE trial who received a CTPA that did not show PE. We used multivariable logistic regression to assess the independent association between findings supporting an alternative diagnosis to PE and a composite of readmission for COPD or death within 90 days after randomization.
ResultsAmong the 746 patients who were randomized, this subanalysis included 175 patients in the intervention group who received a CTPA that did not show PE. Eighty-four (48.0%) patients had acute bronchial infection, 13 (7.4%) had lung cancer, 10 (5.7%) had congestive heart failure, 8 (4.6%), 18 (10.3%) had other diagnoses, and 42 (24.0%) had a normal CTPA. In multivariable analysis, findings supporting an alternative diagnosis to PE were not significantly associated with the primary outcome (odds ratio: 0.64; 95% confidence interval: 0.30-1.38; P=0.26).
ConclusionsAmong patients hospitalized for an exacerbation of COPD, CTPA identified an alternative diagnosis in 76% of the patients. However, specific management of these patients was not associated with improved outcomes within 90 days after randomization.
La enfermedad pulmonar obstructiva crónica (EPOC) es una causa frecuente de morbimortalidad en todo el mundo1,2. Durante el curso de su enfermedad, los pacientes con EPOC pueden experimentar agudizaciones (definidas como un empeoramiento agudo de los síntomas respiratorios que obliga a intensificar el tratamiento) que en ocasiones requieren hospitalización, aumentan el riesgo de agudizaciones futuras y empeoran su pronóstico3,4.
Algunas enfermedades, como la insuficiencia cardiaca, el neumotórax o la tromboembolia de pulmón (TEP), pueden simular (o coexistir con) una agudización de la EPOC5. Los estudios publicados hasta el momento han mostrado resultados discordantes respecto a la prevalencia de la TEP en este grupo de pacientes6–8. Un estudio francés, que incluyó a 211 pacientes con agudización de EPOC de causa desconocida, encontró una prevalencia de TEP del 21,8%, el 95% de ellas de localización central o segmentaria6; sin embargo, Couturaud et al. han comunicado una prevalencia de TEP del 5,9% entre 740 pacientes con una agudización de EPOC que requirió ingreso hospitalario9. Recientemente, el ensayo clínico multicéntrico SLICE (Significance of Pulmonary Embolism in COPD Exacerbations) evaluó la eficacia y seguridad de la búsqueda activa de la TEP en pacientes que requirieron ingreso hospitalario por agudización de su EPOC10. En este ensayo clínico, la búsqueda activa de la TEP no redujo de manera estadísticamente significativa el evento primario compuesto de enfermedad tromboembólica venosa (ETEV), reingreso por EPOC o muerte por cualquier causa en los tres meses posteriores a la aleatorización11.
Aunque los resultados del ensayo SLICE no demostraron un beneficio clínico de la búsqueda activa de la TEP en estos pacientes, algunos estudios sugieren que la tomografía computarizada (TC) torácica es más sensible que la radiografía de tórax para el diagnóstico de comorbilidades que simulan una agudización de la EPOC12, y las guías de práctica clínica recomiendan la identificación del desencadenante de la agudización para un tratamiento adecuado5; sin embargo, aún no se ha demostrado que la identificación de una comorbilidad en la TC de tórax y su tratamiento específico mejoren el pronóstico de estos pacientes.
El objetivo de este subanálisis fue el de calcular la frecuencia de pacientes hospitalizados por agudización de EPOC en los que la TC de tórax proporcionó un diagnóstico alternativo a la TEP, y determinar el significado pronóstico del diagnóstico y tratamiento específico de estas comorbilidades.
MétodoDiseño y población de estudioEste trabajo es un subanálisis del ensayo clínico multicéntrico SLICE, cuyo protocolo y análisis principal ya han sido publicados10,11. A modo de resumen, SLICE aleatorizó pacientes consecutivos que requirieron hospitalización por una agudización de su EPOC a la búsqueda activa de la TEP o al manejo convencional según los protocolos locales y las guías de práctica clínica. La búsqueda activa de la TEP consistió inicialmente en la realización de un dímero D. Un dímero D negativo (según el punto de corte de cada centro participante) excluyó el diagnóstico de la TEP. Para los pacientes con un dímero D positivo, se realizó una angioTC de tórax en las primeras 12 horas después de la aleatorización10. Una angioTC negativa excluyó el diagnóstico de la TEP, mientras que una angioTC positiva estableció la indicación de tratamiento anticoagulante.
Para este estudio se incluyeron todos los pacientes del grupo intervención del ensayo SLICE que recibieron una angioTC de tórax con resultado negativo para TEP (p. ej., TC normal o TC con hallazgo de un diagnóstico alternativo a la TEP).
Variables analizadas y definición de diagnósticos alternativosEn el momento de la aleatorización se recopilaron datos demográficos, clínicos y analíticos que incluyeron, entre otros, edad, sexo, peso, talla, comorbilidades (cáncer [no de pulmón], cardiopatía isquémica, insuficiencia cardiaca, apnea del sueño), factores de riesgo para ETEV (cirugía previa, inmovilización, antecedentes de ETEV), gravedad de la EPOC, número de agudizaciones en el último año, tratamiento para la fase estable de la EPOC, síntomas y signos clínicos (frecuencia cardiaca, tensión arterial, saturación de la hemoglobina por el oxígeno) y resultados analíticos en el momento del ingreso (hemoglobina, leucocitos, plaquetas, creatinina sérica).
Se definió la infección bronquial en la angioTC de tórax como la presencia de engrosamiento de las paredes bronquiales, nódulos centrolobulillares y signo de árbol en brote. Se hizo un diagnóstico de neumonía en los pacientes con patrón alveolar de distribución lobar o segmentaria, que presentaron buena respuesta clínica y radiológica a la antibioterapia de amplio espectro. La insuficiencia cardiaca se diagnosticó en presencia de afectación intersticial (líneas de Kerley), patrón alveolar o en vidrio deslustrado de predominio en zonas declives y derrame pleural bilateral. Se exigió confirmación histológica de los nódulos y masas pulmonares para el diagnóstico de cáncer.
Episodios analizadosLa variable principal de resultado fue la compuesta por el reingreso por EPOC o la mortalidad por cualquier causa a 90 días. Las variables secundarias fueron cada uno de los componentes individuales de la variable primaria, las ocurrencias o recurrencias trombóticas no fatales y la duración de la estancia hospitalaria.
Análisis estadísticoLos datos continuos se presentan como media±desviación estándar o mediana [intervalo intercuartílico], y los datos categóricos, como valores absolutos y proporciones (%). Las diferencias entre grupos se comprobaron utilizando la prueba de la t de Student o la prueba de suma de rangos de Wilcoxon para variables continuas y la prueba de la χ2 o la prueba exacta de Fisher para variables categóricas.
Para evaluar la posible asociación independiente entre la presencia de un diagnóstico alternativo en la TC (versus TC normal) y la variable principal de resultado, se construyó un modelo de regresión logística multivariable13. Se especificó un modelo máximo de 10 variables que incluyó aquellas que mostraron una relación univariable con el resultado (P<0,05) o que se consideraron clínicamente relevantes en función de la opinión de expertos y de la experiencia publicada14. Las variables fueron: a) edad; b) sexo; c) gravedad de la EPOC; e) insuficiencia cardiaca congestiva (ICC); f) cáncer; g) presencia de un diagnóstico alternativo en la TC; h) inmovilización; i) frecuencia cardiaca; j) presión arterial sistólica; y k) saturación de la hemoglobina por el oxígeno. El análisis fue construido partiendo del modelo máximo y por exclusión (backward) de variables. De las 10 variables seleccionadas, se mantuvieron en el modelo final aquellas que modificaban más del 10% el coeficiente de la variable evaluada (p. ej., presencia de un diagnóstico alternativo en la TC) cuando eran eliminadas de dicho modelo. Se calcularon las odds ratio (OR) con sus intervalos de confianza (IC) del 95%. Secundariamente, repetimos los análisis para evaluar el significado pronóstico de la presencia (versus ausencia) de cualquier diagnóstico, incluido el de la TEP, en la TC de tórax. Dado que no se realizó ajuste por multiplicidad, los análisis para las variables secundarias deben considerarse solamente exploratorios.
Se consideró indicativo de significación estadística un valor de P bilateral <0,05 en todos los análisis. En los análisis se empleó el paquete estadístico Stata, versión 13.1 (StataCorp LLC; College Station, Texas, Estados Unidos).
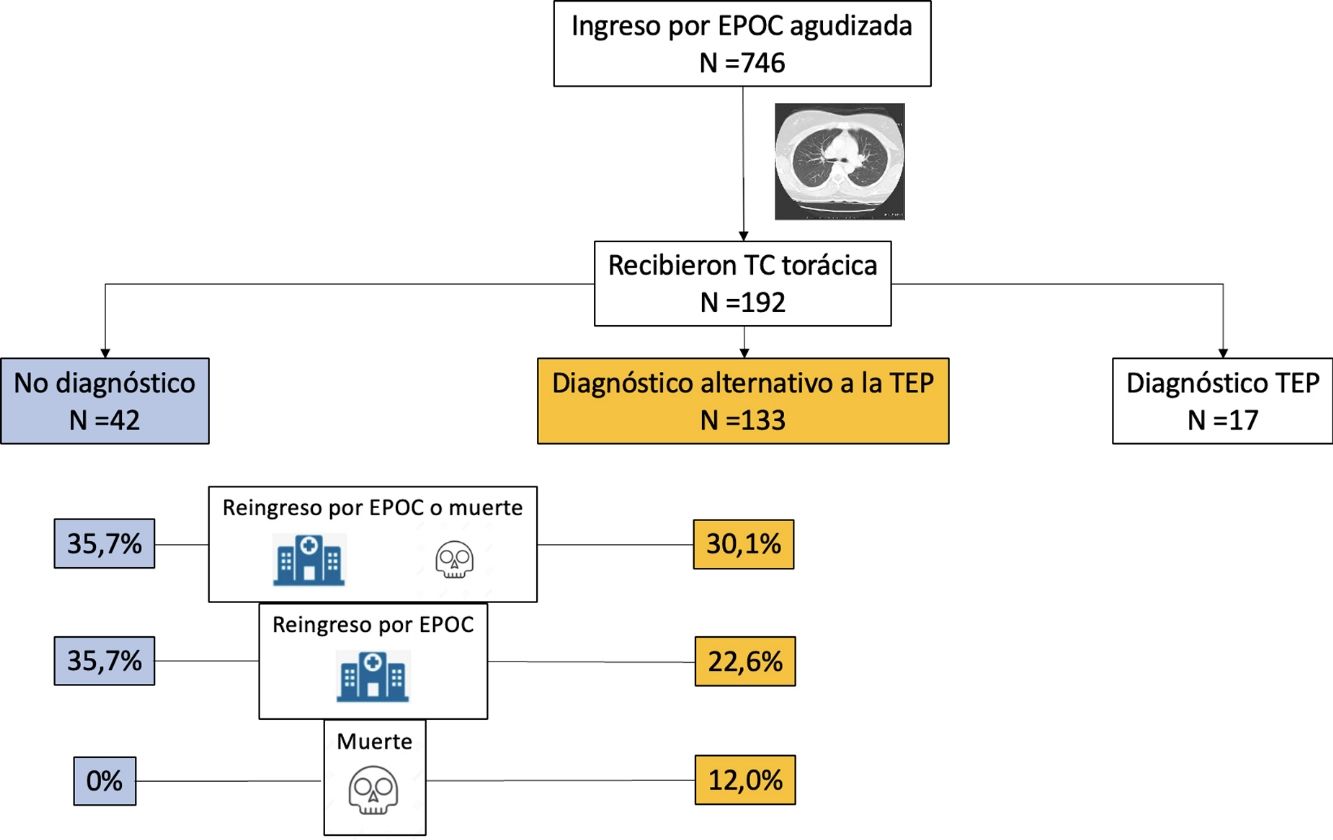
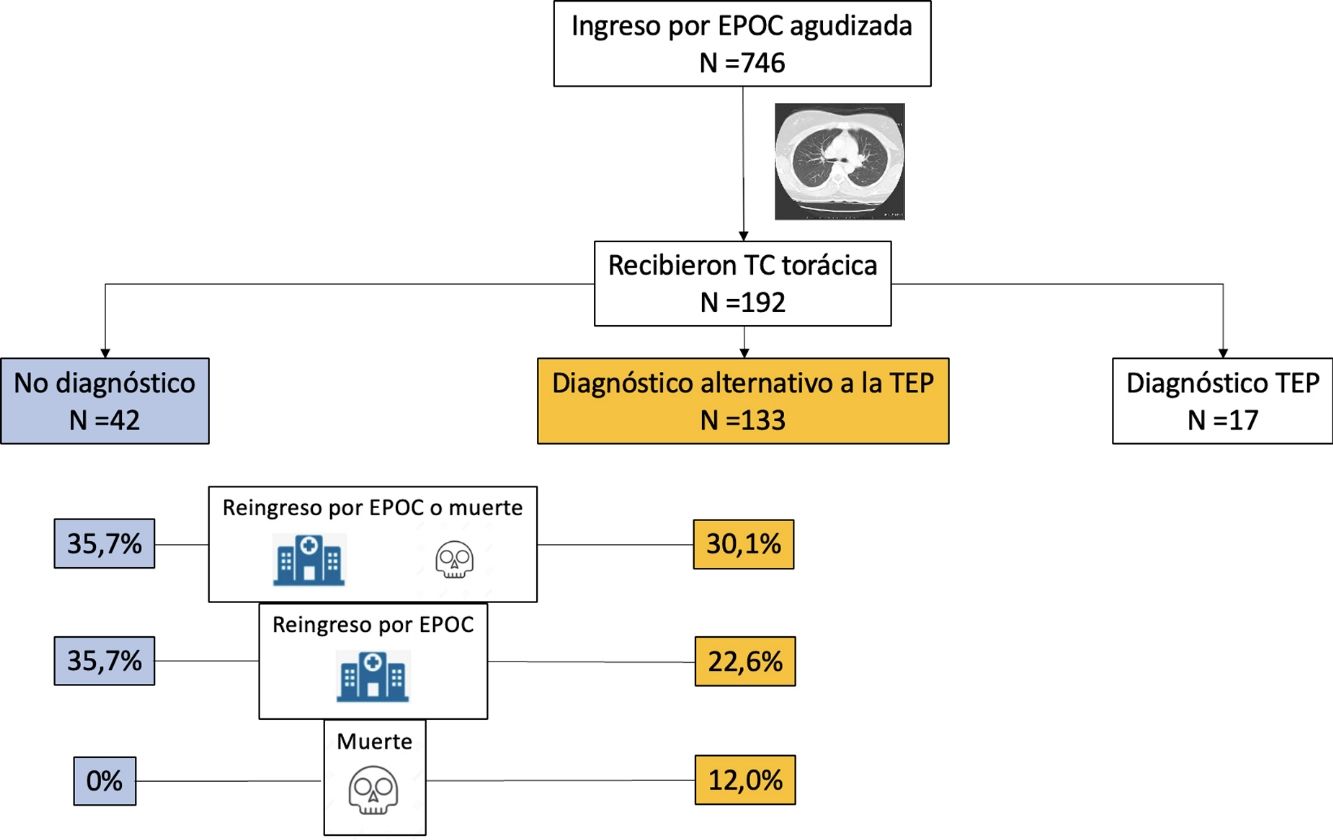
ResultadosEntre septiembre de 2014 y julio de 2020 evaluamos a 1.003 pacientes, de los que un total de 746 (74,4%) fueron aleatorizados. De los 369 pacientes del grupo intervención con un resultado de dímero D, se realizó una TC de tórax a 192 de ellos, con un resultado positivo para TEP en 17 (8,9%). Este análisis evaluó los 175 pacientes del grupo intervención que recibieron una TC de tórax con un resultado negativo para TEP (p. ej., TC normal o TC con diagnóstico alternativo a la TEP). La edad media de estos pacientes fue 72,8 (9,7) años y un 78,9% fueron hombres.
Diagnósticos en la TC de tórax y cambios en el tratamientoLa TC de tórax objetivó hallazgos sugestivos de un diagnóstico alternativo a la TEP en 133 pacientes (76,0%; IC del 95%, 69,0-82,1%). De ellos, 84 (48,0%) fueron diagnosticados de infección bronquial aguda, 13 (7,4%) de cáncer de pulmón, 10 (5,7%) de insuficiencia cardiaca, 8 (4,6%) de neumonía, 18 (10,3%) de otros diagnósticos (bronquiectasias 5, fibrosis 4, derrame pleural 3, hipertensión pulmonar 2, derrame pericárdico 2, neumonitis por hipersensibilidad 1, neumonía organizada 1), y en 42 (24,0%) pacientes la TC de tórax fue normal. El diagnóstico de estas comorbilidades supuso un cambio en el tratamiento de 31 pacientes (31 de 133 pacientes; 23,3%; IC del 95%, 16,4-31,4%): diuréticos en 10 pacientes, antibióticos en 9, corticoides sistémicos en 7 y tratamiento para cáncer de pulmón en 5 pacientes.
Las características demográficas, clínicas y analíticas se muestran en la tabla 1. Se observa que no hubo diferencias significativas entre el grupo de pacientes con un diagnóstico alternativo a la TEP en la TC y el grupo de pacientes con TC normal. Los pacientes con un diagnóstico alternativo a la TEP en la TC presentaban con más frecuencia esputo purulento en el momento de la agudización (8,3% versus 0%; P=0,07).
Características principales de los 175 pacientes incluidos
| Núm. (%) de pacientes | |||
|---|---|---|---|
| Con diagnóstico alternativo en TC(N=133) | Con TC normal(N=42) | Valor de P | |
| Edad≥75 años | 64 (48,1) | 19 (45,2) | 0,86 |
| Sexo | |||
| Hombre | 107 (80,5%) | 31 (73,8%) | 0,39 |
| Mujer | 26 (19,5%) | 11 (26,2%) | - |
| Fumador activo | 38 (28,6%) | 10 (23,8%) | 0,69 |
| Paquetes-año, media (DE), núm. | 55,7 (20,8) | 71,2 (35,4) | 0,21 |
| Agudizaciones de EPOC en los 12 meses previos, media (DE), núm. | 1,3 (1,7) | 1,7 (2,0) | 0,21 |
| FEV1 postbroncodilatador, media (DE), % del predicho | 48,4 (18,6) | 47,2 (20,7) | 0,75 |
| EPOC muy grave: <30% del predicho | 13 (9,8) | 8 (19,0) | 0,42 |
| EPOC grave: 30 a <50% del predicho | 62 (46,6) | 17 (40,5) | - |
| EPOC moderada: 50 a <80% del predicho | 45 (33,8) | 14 (33,3) | - |
| EPOC leve:>80% del predicho | 13 (9,8) | 3 (7,1) | - |
| Factores de riesgo para ETEV | |||
| Inmovilizacióna | 33 (24,8) | 6 (14,3) | 0,20 |
| Apnea del sueño | 17 (12,8) | 8 (19,0) | 0,32 |
| Insuficiencia cardiaca | 27 (20,3) | 5 (11,9) | 0,26 |
| Cáncerb | 8 (6,0) | 1 (2,4) | 0,69 |
| Antecedentes de ETEV | 3 (2,3) | 1 (2,4) | 1,0 |
| Cirugíac | 0 (0) | 0 (0) | - |
| Síntomas y signos | |||
| Disnea | 132 (99,2) | 42 (100) | 0,75 |
| Frecuencia cardiaca>100/min | 40 (30,1) | 16 (38,1) | 0,35 |
| Aumento del volumen del esputo | 46 (34,6) | 13 (31,0) | 0,71 |
| Esputo purulento | 11 (8,3) | 0 (0) | 0,07 |
| Tensión arterial sistólica <100mm Hg | 6 (4,5) | 1 (2,4) | 1,0 |
| SatO2 <90% | 58 (43,6) | 14 (33,3) | 0,28 |
| Probabilidad clínica (escala de Wells) | |||
| Baja | 56 (17,0) | 20 (47,6) | 0,59 |
| Intermedia | 77 (83,0) | 22 (52,4) | - |
| Alta | 0 (0) | 0 (0) | - |
| Analítica | |||
| Creatinina, media (DE), mg/dL | 0,9 (0,3) | 0,9 (0,2) | 0,71 |
| Creatinina>1,5 mg/dL | 4 (3,0) | 0 (0) | 0,57 |
| Hemoglobina, media (DE), g/dL | 13,9 (2,18) | 14,4 (2,3) | 0,18 |
| Leucocitos x 109/L, media (DE) | 11,4 (10,7) | 10,0 (3,5) | 0,20 |
TC: tomografía computarizada; DE: desviación estándar; EPOC: enfermedad pulmonar obstructiva crónica; FEV1: volumen espiratorio forzado en 1 segundo; ETEV: enfermedad tromboembólica venosa; SatO2: saturación de la hemoglobina por el oxígeno
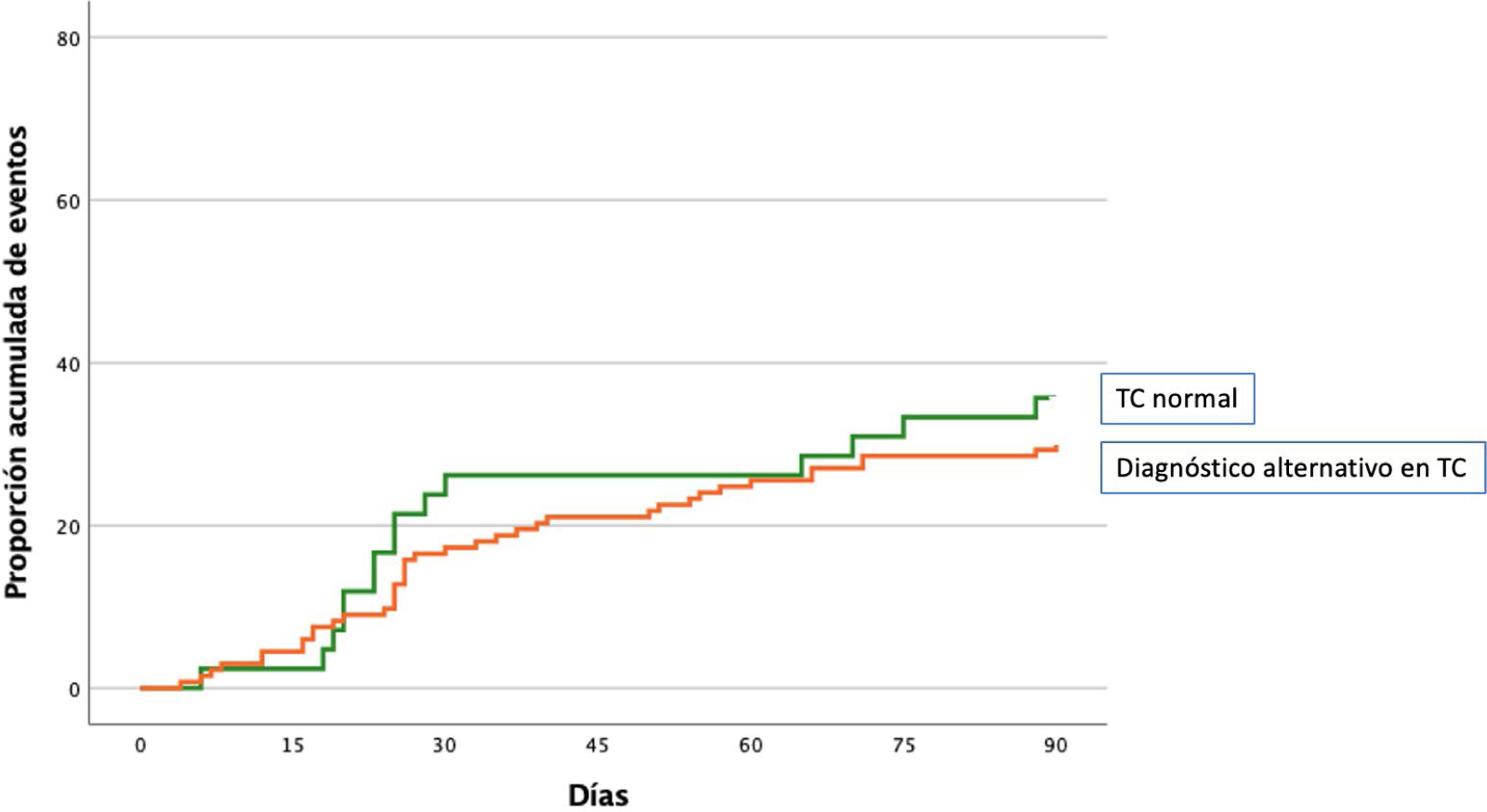
El evento primario se produjo en 55 (31,4%; IC 95%, 24,6-38,9%) de los 175 pacientes durante los primeros 90 días de seguimiento (tabla 2). Cuarenta y cinco pacientes (25,7%) reingresaron por agudización de su EPOC y 16 pacientes (9,1%) fallecieron, de los cuales 6 habían reingresado previamente. El evento primario se produjo en 40 de los 133 pacientes (30,1%) con un diagnóstico alternativo a la TEP en la TC de tórax, y en 15 de los 42 pacientes (35,7%) con TC normal (diferencia 5,6%; IC del 95%, -10,6-23,6%) (fig. 1). La tabla 2 muestra la distribución de eventos según la presencia o ausencia de un diagnóstico alternativo a la TEP en la TC de tórax.
Eventos durante el seguimiento a 90 días
| Eventos | Todos los pacientes(N=175) | Con diagnóstico alternativo en TC(N=133) | Con TC normal(N=42) |
|---|---|---|---|
| Evento principal | |||
| Reingreso por EPOC o muerte por cualquier causa | 55 (31,4) | 40 (30,1) | 15 (35,7) |
| Eventos secundarios | |||
| Reingreso por EPOC | 45 (25,7) | 30 (22,6) | 15 (35,7) |
| Muerte por cualquier causa | 16 (9,1) | 16 (12,0) | 0 (0) |
| Recurrencias trombóticas no fatales | 0 (0) | 0 (0) | 0 (0) |
| Duración de la estancia hospitalaria, media (DE), días | 6,9 (4,2) | 6,9 (4,3) | 6,8 (4,2) |
TC: tomografía computarizada; EPOC: enfermedad pulmonar obstructiva crónica; DE: desviación estándar.
En el análisis univariable, la edad>75 años (OR:1,88; IC 95%: 0,99-3,59; P=0,06), el cáncer (OR: 4,78; IC 95%: 1,15-19,87; P=0,03) y la inmovilización de causa médica (OR:1,99; IC 95%: 0,96-4,16; P=0,07) incrementaron significativamente el riesgo de la variable combinada en los 90 días posteriores a la aleatorización (tabla 3). En el análisis multivariable, el hallazgo de un diagnóstico alternativo a la TEP en la TC de tórax (versus TC normal) no se asoció de forma independiente a la variable combinada durante los primeros 90 días de seguimiento (ORajustado: 0,64; IC 95%: 0,30-1,38; P=0,26) (tabla 3).
Análisis univariable y multivariable
| Variable predictora | OR no ajustada(IC 95%) | Valor de P | OR ajustada(IC 95%) | Valor de P |
|---|---|---|---|---|
| Edad>75 años | 1,88 (0,99-3,59) | 0,06 | 1,88 (0,96-3,68) | 0,06 |
| Sexo hombre | 1,56 (0,68-3,57) | 0,30 | - | - |
| FEV1 postbroncodilatador | 0,41 (0,07-2,39) | 0,32 | - | - |
| ICC | 1,94 (0,88-4,25) | 0,10 | - | - |
| Cáncer | 4,78 (1,15-19,87) | 0,03 | 5,57 (1,29-24,04) | 0,02 |
| Diagnóstico alternativo en la TC | 0,77 (0,37-1,61) | 0,49 | 0, 64 (0,30-1,38) | 0,26 |
| Inmovilización | 1,99 (0,96-4,16) | 0,07 | 2,03 (0,95-4,37) | 0,07 |
| Frecuencia cardiaca>100/min | 1,50 (0,77-2,94) | 0,24 | - | - |
| Tensión arterial sistólica<100mm Hg | 0,35 (0,04-3,0) | 0,34 | - | - |
| SatO2<90% | 0,89 (0,46-1,72) | 0,72 | - | - |
OR: odds ratio; ICC: insuficiencia cardiaca congestiva; FEV1: volumen espiratorio forzado en 1 segundo; EPOC: enfermedad pulmonar obstructiva crónica; TC: tomografía computarizada; SatO2: saturación de la hemoglobina por el oxígeno.
Tras ajustar por la edad>75 años, el cáncer y la inmovilización de causa médica, el hallazgo de un diagnóstico alternativo a la TEP en la TC de tórax (versus TC normal) no se asoció de manera independiente a la mortalidad por cualquier causa (diferencia 12,0%; IC del 95%, 0,6-19,1%; P=0,06) ni al reingreso por EPOC (ORajustado: 0,48; IC 95%: 0,22-1,03; P=0,06) en los primeros 90 días después de la aleatorización.
Análisis secundarioSecundariamente analizamos el significado pronóstico de la presencia (versus ausencia [p. ej., TC normal]) de cualquier diagnóstico, incluido el de la TEP, en la TC de tórax. Se objetivó un hallazgo específico en la TC de 150 pacientes (150 de 192 pacientes; 78,1%; IC del 95%, 71,6-83,8%). El hallazgo de un diagnóstico específico en la TC de tórax no se asoció de manera independiente a la variable combinada (ORajustado: 0,61; IC 95%: 0,29-1,30; P=0,20), a la muerte por cualquier causa (diferencia 11,3%; IC del 95%, 0,0-17,8%; P=0,07) ni al reingreso por EPOC (ORajustado: 0,48; IC 95%: 0,22-1,03; P=0,06) durante los primeros 90 días de seguimiento.
DiscusiónEn este subanálisis del ensayo clínico SLICE se objetivó la presencia de un diagnóstico alternativo a la TEP en tres cuartas partes de los pacientes con agudización de EPOC que recibieron una TAC de tórax. Aunque la presencia de un diagnóstico alternativo a la TEP supuso un cambio del tratamiento en el 23% de los casos, no se asoció a una reducción de la mortalidad o del reingreso por EPOC durante el seguimiento. Adicionalmente, cuando analizamos el efecto de cualquier diagnóstico específico (incluida la TEP) en la TC de tórax sobre el pronóstico de estos pacientes, los resultados fueron similares.
Varios estudios han evaluado la frecuencia de diagnósticos alternativos entre pacientes a los que se realizó una TC de tórax por sospecha de TEP. La proporción de diagnósticos alternativos ha oscilado entre un 25 y un 52%15–18. Un estudio prospectivo incluyó 203 pacientes a los que se les realizó una TC de tórax por sospecha de TEP18. Se encontró un diagnóstico alternativo en 88 pacientes (43%), pero solo en 10 pacientes (4,9%) este diagnóstico tuvo consecuencias terapéuticas. La información sobre la utilidad de la TC de tórax en pacientes hospitalizados por una agudización de EPOC es mucho más escasa. Un estudio retrospectivo, que incluyó 202 pacientes hospitalizados por una agudización de EPOC, encontró un diagnóstico específico en el 42,1% de las TC12. Aunque estos hallazgos produjeron un cambio de tratamiento en el 10,9% de los pacientes, no hubo diferencias en la duración de la estancia hospitalaria ni en la necesidad de cuidados intensivos entre los dos grupos. Nuestros resultados confirman estos hallazgos. Aunque es frecuente la observación de un diagnóstico específico en la TC de tórax, se produce un cambio de tratamiento en un porcentaje limitado de pacientes y el pronóstico no mejora de forma significativa. Las guías de práctica clínica sugieren el uso de corticoides orales y antibióticos para las agudizaciones de EPOC que requieren ingreso hospitalario19. Por este motivo, más de tres cuartos de los pacientes de nuestra serie con un diagnóstico alternativo a la TEP en la TC de tórax ya estaban recibiendo tratamiento específico para ese diagnóstico, y este hecho podría explicar que la información de la TC de tórax no modifique el pronóstico de nuestros pacientes.
Nuestros resultados tienen consecuencias prácticas. En los Servicios de Urgencias es frecuente la solicitud de una TC de tórax para los pacientes con agudización de EPOC con el objetivo de confirmar/descartar la TEP como causa de la agudización y de realizar diagnósticos alternativos que podrían modificar el manejo de estos pacientes20. El ensayo clínico SLICE demostró la falta de beneficio clínico de un algoritmo (que incluyó un dímero D y una TC de tórax para los pacientes con dímero D positivo) para la búsqueda de la TEP en pacientes hospitalizados por agudización de su EPOC11. Este análisis completa los resultados anteriores y sugiere que no debería solicitarse rutinariamente una TC de tórax a este grupo de pacientes.
Este estudio tiene varias limitaciones. En primer lugar, se trata de un subanálisis predefinido de los pacientes que recibieron una TC de tórax en el grupo intervención de un ensayo clínico. Por tanto, los resultados solo pueden considerarse como generadores de hipótesis. Aunque no se realizó ajuste por multiplicidad, la ausencia de asociación independiente entre el hallazgo de un diagnóstico alternativo en la TC y la variable primaria de resultado descarta un error tipo I y hace innecesario dicho ajuste. En segundo lugar, el número de eventos fue bajo para extraer conclusiones sólidas. Finalmente, en SLICE solo recibieron una TC de tórax aquellos pacientes del grupo intervención con un dímero D positivo, por lo que los resultados no pueden extrapolarse a todos los pacientes con agudización de EPOC que requieren ingreso hospitalario.
En conclusión, entre los pacientes que requieren ingreso por agudización de EPOC, la TC de tórax ofrece un diagnóstico alternativo (distinto a la TEP) en el 76% de las ocasiones. El tratamiento específico de estas patologías no se asocia a un mejor pronóstico en los tres primeros meses de seguimiento.
ContribucionesConcepto y diseño: Rodríguez, Jiménez.
Adquisición de los datos, análisis e interpretación de los datos: Rodríguez, Solier, Marín, Tenes, Durán, Retegui, Muriel, Otero, Monreal, Jiménez.
Redacción del manuscrito: Rodríguez, Solier, Marín, Jiménez.
Supervisión: Rodríguez, Jiménez.
El autor de correspondencia, David Jiménez, tuvo acceso completo a los datos del estudio y la responsabilidad final de envío del manuscrito para publicación.
FinanciaciónISCIII (PI14/00400), Chest Foundation, Sociedad Española de Neumología y Cirugía Torácica (SEPAR), Neumosur y Daiichi Sankyo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Barcelona (20 pacientes): S. Jiménez (16 pacientes), A. Vilas (3 pacientes), D. Aisa (1 paciente); Bilbao (113 pacientes): E. Tabernero/B. González-Quero (113 pacientes); Galdakao (21 pacientes): A. Ballaz/L. Chasco (21 pacientes); Gran Canaria (35 pacientes): G. Pérez-Peñate/F. León-Marrero (35 pacientes); La Coruña (25 pacientes): P. Marcos-Rodríguez/S.J. Domínguez-Pazos (25 pacientes); Madrid (364 pacientes): D. Jiménez/A. Quezada (171 pacientes), A. Hernando/J.I. de Granda-Orive (91 pacientes), P. Ruiz-Artacho/F. Beddar-Chaib (56 pacientes), M.J. Rodríguez-Nieto/Itziar Fernández-Ormaechea (28 pacientes), M. Calle/J.L. Rodríguez-Hermosa/J. Carriel (12 pacientes), A. Martínez-Verdasco (2 pacientes), J. de Miguel-Díez (2 pacientes), M.A. Quesada (2 pacientes); Santander (17 pacientes): R. Agüero (17 pacientes); Sevilla (112 pacientes): L. Jara-Palomares/R. Otero/E. Márquez-Martín (112 pacientes); Valencia (8 pacientes): R. López-Reyes (8 pacientes); Vitoria (31 pacientes): J.L. Lobo/A. Rivas-Guerrero (31 pacientes).