El leiomiosarcoma de la arteria pulmonar es una entidad de gran dificultad diagnóstica, debido a su baja prevalencia y a su similitud con el tromboembolismo pulmonar (TEP). Presentamos un paciente en el que mediante resonancia magnética (RM) y tomografía por emisión de positrones (PET-TC) se cambió el diagnóstico de sospecha de TEP a leiomiosarcoma de la arteria pulmonar. Posteriormente, fue confirmado mediante ecobroncoscopia (EBUS-TBNA).
Varón de 58 años, diabético tipo 2 y exfumador de 25 años/paquete, al que se le realizó un ecocardiograma transtorácico por protocolo de donación de trasplante renal, observándose una dilatación de cavidades derechas y presión de la arteria pulmonar sistólica (PAPS) estimada de 60mmHg. Presentaba disnea grado 2 de la escala mMRC, sin otra clínica.
En el examen físico estaba eupneico, con SpO2 basal del 96% y presión arterial de 140/100mmHg. Presentaba un soplo sistólico en foco aórtico II/IV, siendo el resto de la exploración normal.
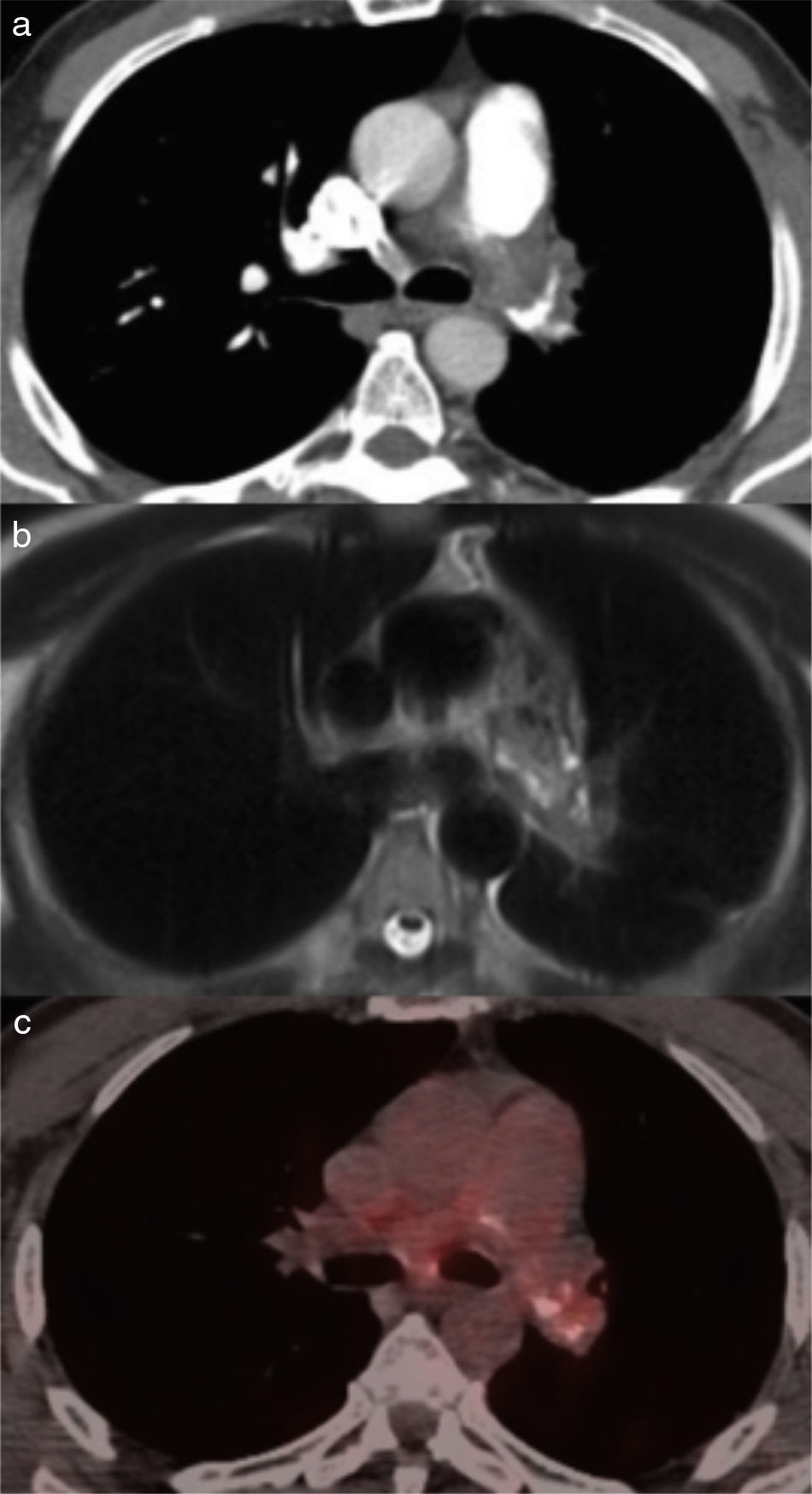
En el electrocardiograma se observaban hallazgos sugestivos de crecimiento de cavidades derechas. La radiografía de tórax era normal. Con sospecha de hipertensión pulmonar secundaria a una comunicación interauricular, se realizó un ecocardiograma transesofágico (ETE), que la descartó, pero en el que se observó una disminución del calibre de la arteria pulmonar. Se solicitó una angiografía por tomografía axial computarizada (angioTC), en la que se halló una oclusión de la arteria pulmonar izquierda y parcial de la derecha, junto con un aumento del diámetro del cono de la arteria pulmonar, sugestiva de TEP bilateral crónico (fig. 1a).
Aunque el paciente no presentaba factores de riesgo conocidos, se asumió que se trataba de un TEP y se inició terapia anticoagulante, mientras se realizaba el estudio de extensión. Se solicitó una gammagrafía pulmonar que confirmó la ausencia de perfusión pulmonar izquierda, sin alteraciones en el pulmón derecho. Mediante cateterismo derecho, se confirmó una hipertensión pulmonar severa. Sin embargo, tanto el dímero D como la ecografía Doppler de miembros inferiores fueron negativos. También fue negativo el estudio de trombofilia, marcadores inflamatorios, tumorales y de autoinmunidad. Después de 3 meses de tratamiento anticoagulante, el paciente presentaba persistencia de la disnea. El angioTC de control mostró un aumento del defecto de repleción en la arteria pulmonar derecha, junto con infiltrados pulmonares aislados.
Ante la mala evolución, se solicitó una RM de tórax con contraste, en la que se evidenció una masa en mediastino, isointensa a la musculatura en T1 e hiperintensa en T2 por la captación de contraste, sugestiva de leiomiosarcoma de la arteria pulmonar (fig. 1b). Dicha lesión ocupaba totalmente la luz de la arteria pulmonar izquierda y parcialmente la del tronco común de la arteria pulmonar, con infiltración de la grasa mediastínica en torno a los vasos afectados, ventana aortopulmonar y aorta torácica ascendente. También se observó captación a dicho nivel en la PET-TC de cuerpo completo (fig. 1c), sin otros focos captantes. El diagnóstico anatomopatológico de leiomiosarcoma fue confirmado mediante punción por aspiración con aguja fina (PAAF) de la masa por EBUS-TBNA a través de la estación ganglionar 7, con células neoplásicas que expresaban vimentina, actina de músculo liso y desmina. La técnica se efectuó sin complicaciones. Dada la extensión de la lesión, se consideró irresecable. El paciente falleció de forma súbita días después de completar el diagnóstico.
El leiomiosarcoma de arteria pulmonar es un tumor maligno raro, del que se han descrito poco más de 100 casos en la literatura1. Su sintomatología suele ser inespecífica e insidiosa, presentando en la exploración física signos de disfunción del ventrículo derecho. En la radiografía de tórax se pueden observar nódulos pulmonares, dilatación de la arteria pulmonar, hipoperfusión y cardiomegalia, aunque puede ser normal. El ecocardiograma transtorácico suele hallar dilatación del ventrículo derecho y PAPS estimada alta; a veces puede observarse obstrucción del tronco de la arteria pulmonar, sin distinguir su causa. La utilidad del ETE no se ha definido2. El angioTC detecta defectos de repleción en la luz de la arteria pulmonar, pero puede no diferenciar entre trombo y tumor si no hay lesiones secundarias como nódulos pulmonares o adenopatías3. El diagnóstico diferencial incluye arteritis de la arteria pulmonar, estenosis pulmonar congénita, neoplasias torácicas y TEP crónico. De ellos, el más frecuente es el TEP crónico, siendo el resto de opciones casos excepcionales.
La complejidad de su diagnóstico se fundamenta en esto último, junto con el carácter paucisintomático del paciente con ausencia de clínica sugestiva de proceso neoformativo. Sin embargo, la falta de respuesta tras anticoagulación y la presencia de un defecto de perfusión masivo unilateral en la gammagrafía pulmonar deben hacer replantear el diagnóstico.
Las 2 pruebas no invasivas que pueden diferenciar entre trombo y masa son la RM con gadolinio y la PET-TC: en la RM, el tumor se contrasta con la inyección de gadolinio mientras que el trombo no3. A su vez, recientemente se ha comprobado que el aumento de captación de un defecto de repleción en la PET-TC con 18-fluoro-2-desoxi-D-glucosa sugiere malignidad4.
El diagnostico de certeza es anatomopatológico, normalmente mediante autopsia, biopsia, o directamente en el acto quirúrgico. El diagnóstico mediante EBUS-TBNA, si bien excepcional, se ha descrito previamente con buenos resultados, proponiéndose como una técnica factible para llevar a cabo el diagnóstico diferencial entre trombo y tumor5. Su principal riesgo es el sangrado, especialmente en pacientes con hipertensión pulmonar, además incrementado por el aumento del tamaño de las arterias bronquiales que puede ir asociado a la obstrucción proximal de las arterias pulmonares6. Sin embargo, la probabilidad de sangrado se minimiza al utilizar el Doppler color sobre las imágenes ecográficas en tiempo real, puesto que así se puede evitar puncionar las áreas de flujos sanguíneos altos7,8. Hasta la fecha, no se han comunicado complicaciones serias en el uso del EBUS-TBNA en este contexto9. Por ello, el EBUS-TBNA se está posicionando como una nueva técnica segura y mínimamente invasiva para el diagnóstico de tumores mediastínicos, incluyendo los tumores de la arteria pulmonar. El tratamiento de elección es la resección quirúrgica completa. En casos de tumor irresecable, el pronóstico es infausto.