El asma es un problema de salud pública que afecta a personas de todas las edades. Está mediado por la infiltración de eosinófilos, el incremento de la expresión del receptor de linfocitos T (CD4+) y el aumento de la presencia de linfocitos T helper 2 (Th2) y linfocitos T killer (TK), que desencadenan la producción de mediadores de la inflamación1. El papel de la interleucina-6 (IL-6) como promotor de los subgrupos de linfocitos T efectores indica un posible rol funcional en el asma. Se ha notificado que las concentraciones de IL-6 están específicamente elevadas en el esputo inducido de sujetos asmáticos, en comparación con sujetos sanos de control2. La inflamometría de las vías aéreas se considera un elemento crítico de la terapéutica dirigida para controlar el asma. Por lo tanto, el objetivo del presente estudio fue evaluar si las concentraciones de IL-6 en el aire exhalado condensado son diferentes en niños sanos y en asmáticos y, dentro de este último grupo, si hay diferencia entre los pacientes previamente no tratados con corticoides y aquellos que ya han recibido corticoides para el control del asma.
Efectuamos un estudio transversal y comparativo en niños asmáticos y niños sanos entre 7-12 años de edad. Reclutamos a los niños asmáticos en el consultorio ambulatorio de pediatría del Hospital General Regional de León, México, y a los niños sanos de control en una escuela pública de educación primaria de la misma ciudad. El comité de investigación del Departamento de Medicina y Nutrición de la Universidad de Guanajuato aprobó el estudio (número de registro 358-12).
Los antecedentes médicos y sociodemográficos se obtuvieron a partir del cuestionario propuesto por el Estudio Internacional del Asma y las Alergias en la Infancia (International Study of Asthma and Allergies in Childhood [ISAAC]), que ya había sido validado en un estudio anterior3. La función pulmonar se determinó mediante una espirometría forzada. Las espirometrías se efectuaron con el espirómetro EasyOne® (NDD, Technopark, Zúrich, Suiza) que cumple los criterios de calidad establecidos por la Sociedad Americana de Tórax (American Thoracic Society [ATS]), 19944. Todos los niños se sometieron a una espirometría forzada para obtener los parámetros siguientes: capacidad vital forzada (FVC), volumen espiratorio forzado en el primer segundo (FEV1), cociente FEV1/FVC% y flujo espiratorio máximo (PEF).
Antes de efectuar la espirometría forzada, se recogió el condensado de aire exhalado (CAE) en un RTube® (Respiratory Research, Inc., Austin, TX, EE.UU.) de acuerdo con las orientaciones de la ATS/Sociedad Respiratoria Europea (European Respiratory Society. [ERS])5. El aire espirado fluyó a través de un condensador (previamente enfriado a −70°C), y se recogieron 1,2ml (intervalo: 0,8-1,8) de condensado de aire exhalado durante un período de 15-20min. El CAE se almacenó inmediatamente después de recogerlo, y se conservaron alícuotas de 100μl en pequeños tubos de plástico y a −80°C.
Las concentraciones de IL-6 se determinaron mediante un inmunoanálisis enzimático específico (BioSource International, Inc., EE. UU.), en el que se utilizó una longitud de onda de 410nm.
Los resultados del cuestionario ISAAC indicaron que los síntomas respiratorios (tos, sibilancias y rinorrea) y las enfermedades alérgicas (rinitis y eczema) eran más frecuentes en los niños asmáticos que en los sanos.
En los niños no asmáticos, los porcentajes del FEV1 y el cociente FEV1/FVC% previstos fueron significativamente más altos que los de los niños asmáticos (p=0,02 y p=0,04, respectivamente). Los resultados espirométricos indicaron que 15 de los 51 niños asmáticos (29,4%) y 7 de los 52 niños sanos (13,4%) presentaban un deterioro de la función pulmonar (OR: 2,3; IC 95%: 1,05-5,1). Como era de esperar, el deterioro de la función pulmonar de «tipo obstructivo» fue más frecuente en los niños asmáticos (OR: 5,1; IC 95%: 1,1-22,1).
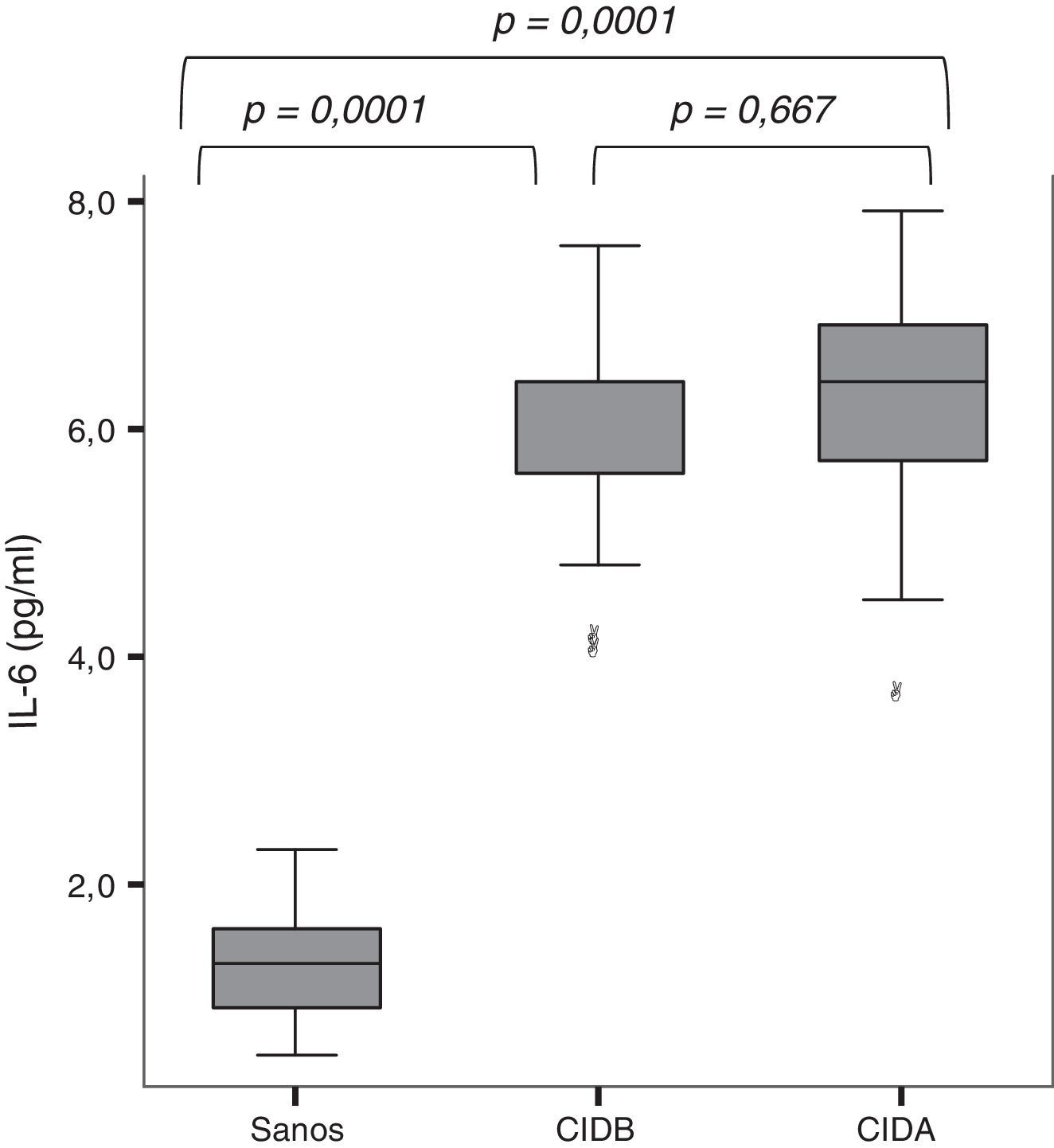
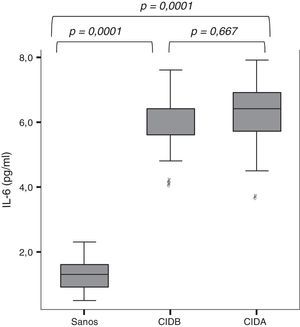
Se detectó IL-6 en el aire exhalado condensado de todos los niños, con una mediana de concentración de 2,3pg/ml (IC 95%: 1,7-5,3). Como se muestra en la fig. 1, las concentraciones de IL-6 en el aire exhalado fueron significativamente más altas en los asmáticos que en los no asmáticos (6,0±0,9 frente a 1,3±0,4pg/ml; p=0,0001). El análisis de varianza con la prueba post hoc de Tukey mostró concentraciones de IL-6 más bajas en los niños sanos que en los niños asmáticos, independientemente de la dosis de corticoesteroides que tomaran (p=0,0001).
Concentraciones de IL-6 en el aire exhalado condensado de niños sanos y niños asmáticos. El análisis de la varianza con la prueba de Tukey retrospectiva mostró concentraciones de IL-6 significativamente más bajas en los niños sanos que en los asmáticos, independientemente de que recibieran tratamiento con corticoides (p=0,0001). No se observaron diferencias entre los pacientes asmáticos en las concentraciones de IL-6.
CIDA: corticoides inhalados a dosis altas; CIDB: corticoides inhalados a dosis bajas.
En el modelo de regresión múltiple ajustado a edad, sexo y variables antropométricas, los factores que se asociaron con las concentraciones de IL-6 fueron el ser asmático (β=4,5; p=0,0001), los antecedentes de atopía (β=−0,5025; p=0,0001) y el cociente FEV1/FVC% (β=−0,013; p=0,03). El área bajo la curva de características operativas del receptor (ROC) indicó que las concentraciones de IL-6≥3,6 pueden predecir el asma con una sensibilidad del 93%, una especificidad del 88%, un valor predictivo positivo del 88% y un valor predictivo negativo del 93%.
Pocos estudios han determinado la IL-6 como biomarcador de la inflamación pulmonar en el condensado de aire exhalado, menos aun en pacientes asmáticos, y la mayoría de estos estudios lo hicieron en un número limitado de pacientes. Presentamos los resultados de un estudio realizado en una población más amplia que las de otros estudios publicados con anterioridad. Debido a que se han comunicado elevaciones de las concentraciones de IL-6 en células endoteliales y líquido del lavado broncoalveolar de pacientes con enfermedades crónicas, tales como lupus, sarcoidosis, enfermedad pulmonar obstructiva crónica, y en el CAE de pacientes con fibrosis quística, el hecho de no haber efectuado pruebas para diagnosticar otras enfermedades añadidas representa una limitación de nuestro estudio.
Conclusión: las concentraciones de IL-6 fueron significativamente más altas en los niños asmáticos que en los niños sanos. Una concentración de IL-6 en el aire exhalado ≥3,6pg/ml mostró una sensibilidad del 93% y una especificidad del 88% para diferenciar a los niños asmáticos de los niños sanos.
FinanciaciónEl estudio se financió con becas del Instituto de Salud pública del Estado de Guanajuato, ISAPEG (CS-3O130108).
La financiación de este artículo proviene, en parte, de una beca del programa titulado Formación en salud ambiental para reducir las enfermedades crónicas en Latinoamérica, de la Facultad de Medicina Mount Sinai (D43 ES 018745), que promueve el Instituto Nacional de Ciencias de la Salud Ambiental, y cuyo Investigador Principal es la Dra. Luz Claudio.
Apreciamos el apoyo de la Dra. Norma Amador Licona, el Dr. Juan Manuel Guízar Mendoza y la Dra. Estela Núñez Lemus, que colaboraron en la interpretación de los datos y revisaron el manuscrito.