La granulomatosis linfomatoide (GL) es una entidad muy infrecuente, incluida por la OMS en el grupo de síndromes linfoproliferativos de células B asociados a infección por virus de Epstein-Barr (VEB)1. Afecta al pulmón en más del 90% de los casos, obligando al clínico a establecer un diagnóstico diferencial con otras enfermedades como granulomatosis de Wegener, linfoma o metástasis pulmonares.
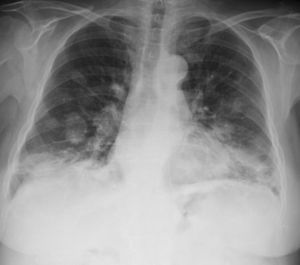
Presentamos, a continuación, el caso de una paciente de 76 años, sin hábitos tóxicos, hipertensa, con hallazgo casual de imagen «en suelta de globos» finalmente diagnosticada de GL. La paciente se encontraba asintomática. La exploración física fue anodina y la auscultación pulmonar normal. La analítica mostró mínima leucocitosis, con marcadores tumorales normales. Las pruebas de imagen mostraron la presencia de nódulos pulmonares bilaterales de predominio en lóbulos inferiores (fig. 1), algunos con broncograma aéreo y ocasional cavitación central. Se realizó biopsia transbronquial y biopsia transtorácica sin obtener diagnóstico. Se llevó a cabo una resección atípica quirúrgica de un nódulo pulmonar, que mostró un infiltrado linfocitario polimorfo con patrón angiocéntrico y angiodestructivo, constituido por células linfoides aberrantes CD20 positivas, con un fondo de linfocitos de pequeño tamaño. La técnica de EBER demostró la presencia de células infectadas por VEB, estableciéndose el diagnóstico definitivo de GL grado 21.
Dada la progresión radiológica en los meses posteriores, se decidió iniciar tratamiento con prednisona e IFN α-2b con buena respuesta inicial. Sin embargo, tras 1,5 años de tratamiento, la paciente falleció a causa de la enfermedad.
La GL suele presentarse entre la 4.ª-6.ª década de la vida, predominantemente en varones.
Se engloba dentro de los síndromes linfoproliferativos de células B asociados a infección por VEB, siendo más frecuente en inmunodeprimidos, y en relación con la toma de azatioprina y MTX2,3.
El pulmón es el órgano más frecuentemente afecto, pudiendo también afectar a piel, riñón y sistema nervioso.
Los pacientes pueden permanecer asintomáticos en el momento del diagnóstico, aunque hasta un 60% pueden presentar síntomas inespecíficos como tos, fiebre, rash, nódulos subcutáneos, síndrome general, disnea, dolor torácico, ataxia o neuropatía periférica.
Las pruebas de imagen típicamente muestran nódulos-masas bilaterales de distribución peribroncovascular, de predominio en lóbulos inferiores, pudiendo confluir o presentar cavitación central. La captación de FDG en la PET es variable4.
El diagnóstico histopatológico se establece por la tríada de infiltrados linfoides polimórficos, angeítis y necrosis focal.
La OMS propone una clasificación histológica según la prominencia de células B, desde el grado 1 hasta el 3, cuyas características se encontrarían próximas al linfoma difuso de células B1.
El tratamiento requiere la retirada de los fármacos potencialmente causantes, más la administración de quimioterapia con IFN α-2b5 o rituximab.
La decisión de tratar deberá basarse en la presencia de síntomas, afectación extensa o lesiones histopatológicas de alto grado.
Aunque se han descrito hasta un 20% de remisiones espontáneas, la mayoría de los casos tiene un curso progresivo, con una supervivencia media de entre 1-6 años.