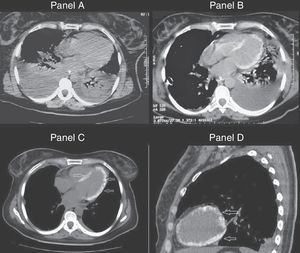
Una mujer de 28 años, previamente sana, fue ingresada en la unidad de cuidados intensivos con un diagnóstico de neumonía bilateral, derrame pleural y shock séptico. A su ingreso presentaba signos de hipoperfusión, así como obnubilación y presión arterial de 50/40mmHg. La tomografía computarizada (TC) mostró la presencia de neumonía y derrame pleural bilateral (fig. 1A: panel A). La paciente precisó soporte hemodinámico y ventilatorio, antibióticos de amplio espectro y drenaje pleural bilateral. Los resultados del líquido pleural fueron compatibles con empiema, y en el cultivo se aisló Klebsiella pneumoniae. Una nueva TC torácica, realizada al sexto día, evidenció importante mejoría de la condensación, disminución del derrame pleural y una inusual calcificación miocárdica1 (fig. 1B: panel B). Fue dada de alta de la UCI en condición estable, pero taquicárdica y con dolor torácico de características pleuríticas. Veinte días después se realiza una nueva TC de tórax, en la que se observa mínimo derrame pleural, mejoría de la condensación y un aumento de la calcificación que afecta al miocardio ventricular izquierdo2 (figs. 1C y D: panel C). La fisiopatología de la calcificación miocárdica no está completamente explicada, pero suele representar la secuela de un daño tisular local, alteración de la membrana o necrosis celular y no guarda relación con alteraciones en los niveles o en el metabolismo del calcio. La etiología más frecuente es el infarto de miocardio, aunque también se ha reportado en el contexto de traumas, infecciones, procesos inflamatorios o neoplásicos3.
A) Tomografía de ingreso, que muestra la presencia de derrame pleural bilateral y consolidaciones pulmonares. B) Similar corte tomográfico realizado 7 días después, donde destaca el miocardio ventricular calcificado. C y D) Calcificación extensa de todo el miocardio ventricular izquierdo (día 30).