El diagnóstico de los pacientes con tuberculosis pulmonar y muestras negativas para bacilos ácido-alcohol resistentes (BAAR) representa un desafío clínico y de salud pública, por lo que en Ciudad de La Habana se creó en 1995 una comisión para esclarecer su diagnóstico. El objetivo de este estudio ha sido describir los progresos y resultados del trabajo de esta comisión entre 1996 y 2003.
Pacientes y métodosSe han analizado los datos recogidos de cada paciente presentado en las sesiones de la comisión: procedencia, diagnóstico de sospecha planteado por el médico que presentó el caso, antecedentes de tratamiento anterior con antibióticos y diagnóstico realizado por la comisión.
ResultadosDel total de 1.703 pacientes presentados a esta comisión para esclarecer el diagnóstico, un 84,8% procedía de la Ciudad de La Habana, el 48,4% pertenecía al grupo de edad igual o mayor de 55 años y el 63,8% eran varones. El porcentaje de casos consultados con tratamiento específico contra la tuberculosis ya comenzado fue en 2001-2003 del 11,3%, y en el período 1996-2000, del 16,9% (p = 0,001). En 1986-2000, de 918 pacientes que completaron sus exámenes, tuvo diagnóstico final de tuberculosis activa un 43,1%, y en 2001-2003, el 52,2% de 619 (p = 0,000). De un total de 344 casos estudiados con sospecha de tuberculosis pulmonar con BAAR y cultivo negativos en 2001-2003, el diagnóstico se corroboró en 128 (37,2%).
ConclusionesLos resultados indican que el trabajo de la comisión es viable, sostenible y de utilidad porque evita el sobrediagnóstico y el tratamiento inapropiado, además de cumplir una función docente.
The diagnosis of tuberculosis in patients with negative acid-fast bacillus smears poses a challenge to both clinicians and public health authorities. In an attempt to aid diagnosis in such cases, an expert committee was established in Ciudad de La Habana, Cuba in 1995. The aim of this study was to describe the progress of the committee's work and the corresponding results for the period 1996 through 2003.
Patients and methodsFor each patient studied by the commission, we analyzed the following data: patient's residence and referring center, tentative diagnosis proposed by the attending physician, history of antibiotic treatment, and final diagnosis made by the commission.
ResultsOf the 1703 patients studied, 84.8% were from La Habana, 48.4% were 55 years or older, and 63.8% were men. Between 2001 and 2003, 11.3% of patients were already on antituberculosis treatment when their case was studied by the commission. The corresponding percentage for 1996 through 2000 was 16.9% (P=.001). Active tuberculosis was confirmed in 43.1% of a total of 918 patients with full test results during the period 1996 through 2000 and in 52.2% of a total of 619 patients (52.2%) during the period 2001 through 2003 (P<.001). Of 344 patients with suspected pulmonary tuberculosis and negative acid-fast bacillus smears between 2001 and 2003, 128 (37.2%) were diagnosed with active tuberculosis.
ConclusionsThese findings indicate that the work of the commission is viable, sustainable, and useful for preventing overdiagnosis and inappropriate treatment, and that it also serves an educational purpose.
La tuberculosis continúa afectando fuertemente a la población de muchos países1,2. Su vinculación con la infección por el virus de la inmunodeficiencia humana (VIH) ha acarreado peores consecuencias, como un aumento de su incidencia y letalidad2. Cuando las personas presentan síntomas o signos indicativos de tuberculosis pero tienen varios esputos con microscopia negativa para bacilos ácido-alcohol resistentes (BAAR), su diagnóstico se torna difícil3-6. En el caso de la coinfección tuberculosis/VIH en Cuba, el 40% de los casos tiene baciloscopia negativa7,8. Aun en personas inmunocompetentes el diagnóstico de la tuberculosis pulmonar (TBP) con BAAR negativo puede confundirse con el cáncer broncopulmonar, las bronquiectasias y otras enfermedades pulmonares4-8. Esto plantea enormes desafíos, sobre todo en los países de baja y mediana renta per cápita, por la escasez de servicios de salud tecnológicamente apropiados y la preparación del personal del sector sanitario3-6.
Teniendo en cuenta la reversión de la tendencia descendente de la tuberculosis en Cuba a partir de 19939-11 se intensificó la vigilancia y el control de la enfermedad —Actualización del Programa Nacional de Control de la Tuberculosis (PNCT); Dirección Nacional de Epidemiología; Grupo Nacional Técnico Asesor; mayo de 1994—. Se amplió el criterio de caso de TBP con BAAR negativo12-16 para incluir tanto el BAAR negativo con cultivo positivo como el BAAR negativo con cultivo negativo. Estos últimos casos, que hasta entonces sólo se trataban pero no se declaraban, se incluyeron también en la notificación obligatoria de la incidencia a partir del segundo semestre de 199412-15. Esto era muy importante por la posibilidad de casos con coinfección de tuberculosis/VIH6-11. Además, se estableció que el tratamiento específico y la notificación de este tipo de paciente con TBP y BAAR y cultivo negativos debían recibir la aprobación de médicos especialistas expertos, por lo que en septiembre de 1995 se creó la Comisión de Diagnóstico de la Tuberculosis con Baciloscopia Negativa (CODIBAARNE) de Ciudad de La Habana11,12, con sede en el Hospital Neumológico Universitario Benéfico Jurídico (HBJ) e integrada por un grupo multidisciplinario de médicos expertos, para el estudio de la TBP no confirmada por baciloscopica12. Los resultados del trabajo realizado por la CODIBAARNE durante el quinquenio 1996-2000 se han hecho públicos11,12, pero no han podido compararse con resultados anteriores porque no había registros adecuados de estos casos en los archivos de los centros de salud (consultorios de medicina familiar) de atención primaria de salud. La comisión ha continuado su actividad y en este artículo se describen sus progresos y resultados durante el período 1996-2003, a partir de la normalización del procedimiento de recogida de datos13,14.
Pacientes y métodosLa población objeto de estudio está constituida por todos los pacientes presentados a la comisión de diagnóstico durante el período 1996-2003 —principalmente de Ciudad de La Habana (2,2 millones de habitantes) y La Habana (0,7 millones)— sobre la base de los siguientes criterios11,12:
- 1.
Pacientes con sospecha de TBP activa y: a) con 2 o más exámenes directos de esputo negativos y cultivos negativos, imagen radiológica y cuadro clínico indicativos de tuberculosis, y b) con exámenes directos de esputo positivo o cultivo positivo pero escasos o dudosos, cuadro clínico e imagen radiológica muy dudosa o negativa.
- 2.
Pacientes con sospecha de tuberculosis extrapulmonar.
- 3.
Pacientes con problemas terapéuticos.
De acuerdo con el PNCT, todo paciente que refiere tos productiva de por lo menos 14 días de duración y al que se han realizado 2 exámenes microscópicos de esputo con resultado negativo, pero que presenta una radiografía de tórax con imagen indicativa de tuberculosis, debe ser seguido por el médico de asistencia; si el cultivo es negativo y los síntomas persisten, debería recibir tratamiento con antibióticos de amplio espectro (no quinolonas), y si la imagen radiográfica persiste al concluir este tratamiento, el médico de asistencia deberá presentar el caso a la CODIBAARNE.
La CODIBAARNE de la provincia Ciudad de La Habana12,13 está integrada por 5 especialistas (3 neumólogos, un epidemiólogo y un radiólogo) que discuten los casos todos los miércoles a las 10.00 h en el HBJ, sin cita previa para los médicos que los presentan. Debate el diagnóstico y las dudas terapéuticas de pacientes procedentes de policlínicas y hospitales cuyos casos presentan médicos de familia y médicos especialistas clínicos de hospitales con sus historias clínicas, exámenes microbiológicos (baciloscopias y cultivos), radiológicos (radiografía simple de tórax anteroposterior y otros como tomografía y broncografía), prueba de tuberculina (derivado proteico purificado, mediante técnica estándar de Mantoux) y criterio epidemiológico (posible contacto anterior con afectados de tuberculosis en la familia u otro entorno), todo esto sin la presencia del paciente (si es preciso volver a interrogarlo, excepcionalmente se le cita). Todos estos elementos quedan registrados en un libro de trabajo y en un formulario normalizado elaborado al efecto13,14. Los expertos de la CODIBAARNE mantienen un debate colectivo con el médico que presenta el caso y otros médicos asistentes. En ocasiones la información aportada no es suficiente y se recomienda completar o repetir el estudio, y se propone una nueva cita para la revaluación una vez obtenido el resultado de otras prueba de laboratorio (nuevas baciloscopias y cultivo de Mycobacterium tuberculosis, citologías de esputo y lavado bronquial) o instrumentales necesarias (broncoscopias). Las conclusiones definitivas de la CODIBAARNE se realizan teniendo en cuenta todos estos elementos de decisión y se registran en las historias clínicas y en un modelo de notificación de las recomendaciones que se entrega al médico que ha presentado el caso. El PNCT divulga y establece el proceso de funcionamiento de la CODIBAARNE de modo que sus coordinadores municipales orienten y controlen la presentación de los casos por los médicos de familia y otros especialistas de la atención secundaria de salud. En las reuniones de CODIBAARNE generalmente están presentes el coordinador provincial del PNCT y el microbiólogo responsable del Laboratorio Provincial de Referencia de tuberculosis. La CODIBAARNE atiende fundamentalmente a los pacientes procedentes de la provincia Ciudad de La Habana, pero, como el HBJ es el hospital de referencia nacional del PNCT, también debate casos provenientes de otras provincias.
Aunque el objetivo original de la comisión fue el estudio de los casos sospechosos de TBP con prueba microbiológica negativa, la práctica impuso el estudio de las formas extrapulmonares y de otros problemas del diagnóstico diferencial de las afecciones broncopulmonares. Las variables que se analizan en el presente trabajo son: procedencia por provincias, grupos de edades, sexo, centro de salud de procedencia, tratamiento específico contra la tuberculosis en el momento de la presentación del caso, diagnóstico propuesto por el médico presentador (TBP con BAAR negativo o positivo) y conclusiones diagnósticas señaladas por la comisión. Debido a que antes del segundo semestre de 1994 no se registraban ni notificaban los casos de TBP con BAAR negativo, las variables estudiadas a partir de la creación de la CODIBAARNE, en septiembre de 1995, no se obtenían durante los años anteriores, por lo que resulta imposible la comparación antes y después de la fundación de dicha comisión. No obstante, se ha obtenido el número de casos notificados durante el período 1995-1997 para ofrecer una idea de la proporción que representan en el total de los casos de TBP comunicados en el territorio y apreciar el posible efecto de la CODIBAARNE sobre el PNCT. Téngase en cuenta que el HBJ es el único hospital neumológico de la ciudad y que para aceptar un caso de TBP con BAAR negativo en la notificación estadística oficial éste deberá haberse discutido en la CODIBAARNE, salvo los casos extremadamente graves o de coinfección tuberculosis/VIH, que se discuten en la comisión del Instituto Pedro Kourí.
Las cifras de casos ofrecidas no proceden de muestras aleatorias, sino que corresponden al universo de los casos presentados, por lo que no se precisan pruebas estadísticas para inferencias en las comparaciones. No obstante, se aplicaron pruebas de diferencia de proporciones como si hubiera que realizar una inferencia hacia un superuniverso17. Téngase presente que en Cuba funciona un Sistema Nacional de Salud único, integral, universal y gratuito, que como único proveedor asegura una cobertura total con procedimientos normalizados y un sistema de estadísticas de salud fiable.
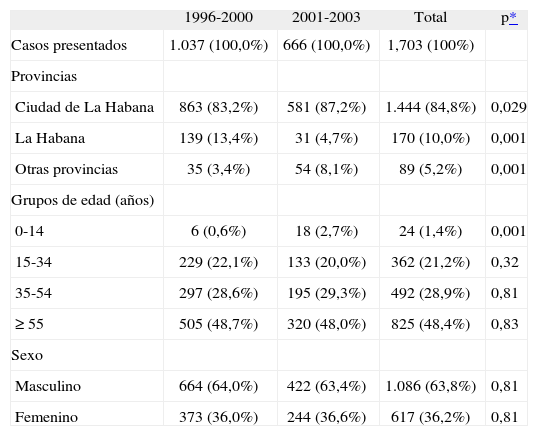
ResultadosDurante el período 1996-2003 se presentaron 1.703 casos a la CODIBAARNE. En el trienio 2001-2003 fueron 666 (222 por año) y en 1996-2000 fueron 1.037 (207 por año), es decir, una cifra ligeramente superior en 2001-2003 (tabla I).
Pacientes presentados a la Comisión de Diagnóstico de la Tuberculosis con Baciloscopia Negativa (CODIBAARNE) según provincia, grupo etario y sexo. Hospital Docente Benéfico Jurídico, 1996-2003
| 1996-2000 | 2001-2003 | Total | p* | |
| Casos presentados | 1.037 (100,0%) | 666 (100,0%) | 1,703 (100%) | |
| Provincias | ||||
| Ciudad de La Habana | 863 (83,2%) | 581 (87,2%) | 1.444 (84,8%) | 0,029 |
| La Habana | 139 (13,4%) | 31 (4,7%) | 170 (10,0%) | 0,001 |
| Otras provincias | 35 (3,4%) | 54 (8,1%) | 89 (5,2%) | 0,001 |
| Grupos de edad (años) | ||||
| 0-14 | 6 (0,6%) | 18 (2,7%) | 24 (1,4%) | 0,001 |
| 15-34 | 229 (22,1%) | 133 (20,0%) | 362 (21,2%) | 0,32 |
| 35-54 | 297 (28,6%) | 195 (29,3%) | 492 (28,9%) | 0,81 |
| ≥ 55 | 505 (48,7%) | 320 (48,0%) | 825 (48,4%) | 0,83 |
| Sexo | ||||
| Masculino | 664 (64,0%) | 422 (63,4%) | 1.086 (63,8%) | 0,81 |
| Femenino | 373 (36,0%) | 244 (36,6%) | 617 (36,2%) | 0,81 |
El 84,8% del total de los casos presentados procedía de Ciudad de La Habana (aumentó del 83,7% en 1996-2000 hasta el 87,2% en 2001-2003; p = 0,029) y alrededor del 15% provenía de otras provincias, porcentaje que aumentó significativamente (p = 0,001). En la provincia de La Habana, en el trienio 2001-2003 se produjo una disminución significativa (p = 0,001) del 65% de casos presentados, producto de la creación de la CODIBAARNE en ese territorio, y por otro lado hubo un incremento del 138% de otras provincias, al cumplir la comisión la tarea de referencia nacional (tabla I).
El 48,4% del total de los casos presentados correspondió al grupo de edad de 55 años o más. En los grupos de edad mayor o igual que 15 años no hubo diferencias estadísticamente significativas en los períodos estudiados, pero sí las hubo en la franja de 0-14 años (p < 0,001). El 63,8% del total de los casos eran varones (razón varón/mujer: 1,76) (tabla I). Esta distribución se mantuvo estable en ambos períodos analizados. En 2001-2003 se estudió a 18 personas (2,7%) de 0-14 años y se establecieron 12 diagnósticos (66,7%) de tuberculosis activa (5 pulmonares y 7 extrapulmonares), mientras que en 1996-2000 se había estudiado sólo a 6 (0,6%) y 4 de ellas (66,7%) presentaban tuberculosis activa (2 pulmonares y 2 extrapulmonares). Así pues, es evidente el aumento del estudio de casos infantiles, cuyo diagnóstico suele ser más difícil.
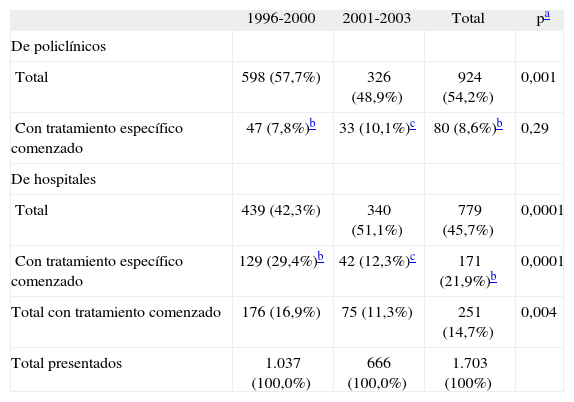
Del total de 1.703 casos presentados en 1996-2003, procedían de policlínicas 924 (54,2%). Sólo 80 (8,6%) de estos casos se presentaron con tratamiento específico contra la tuberculosis ya comenzado, lo que en cambio sucedió en 171 (21,9%) de los 779 procedentes de hospitales. El total de pacientes con sospecha de tuberculosis que se presentaron a la comisión con tratamiento antituberculoso específico ya instaurado fue de 251 (14,7%); en el período 1996-2000 fueron 176 (16,9%) y en 2001-2003 fueron 75 (11,3%; disminución global de 33%; p = 0,004). Al analizar por unidades (tabla II), se observa que en los policlínicos se incrementó en un 29% (p = 0,24) el número de casos con tratamiento ya impuesto, mientras que en los hospitales disminuyó en un 59% (p < 0,001).
Pacientes presentados a la Comisión de Diagnóstico de la Tuberculosis con Baciloscopia Negativa (CODIBAARNE) según unidades de salud, y casos con tratamiento antituberculoso específico ya comenzado, 1996-2003
| 1996-2000 | 2001-2003 | Total | pa | |
| De policlínicos | ||||
| Total | 598 (57,7%) | 326 (48,9%) | 924 (54,2%) | 0,001 |
| Con tratamiento específico comenzado | 47 (7,8%)b | 33 (10,1%)c | 80 (8,6%)b | 0,29 |
| De hospitales | ||||
| Total | 439 (42,3%) | 340 (51,1%) | 779 (45,7%) | 0,0001 |
| Con tratamiento específico comenzado | 129 (29,4%)b | 42 (12,3%)c | 171 (21,9%)b | 0,0001 |
| Total con tratamiento comenzado | 176 (16,9%) | 75 (11,3%) | 251 (14,7%) | 0,004 |
| Total presentados | 1.037 (100,0%) | 666 (100,0%) | 1.703 (100%) |
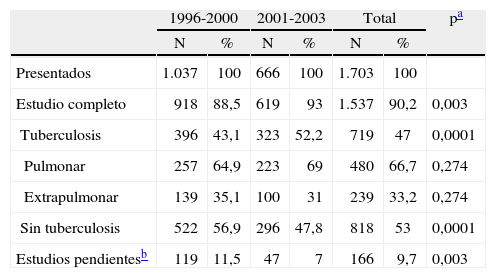
Del total de 1.703 pacientes presentados en 1996-2003, completaron sus estudios para el diagnóstico 1.537 (90,2%), de los que 719 (46,7%) resultaron casos de tuberculosis y, de éstos, 480 (66,7%) se diagnosticaron de TBP (tabla III). Del total de 619 pacientes estudiados por la comisión en 2001-2003, se diagnosticaron de tuberculosis activa 323 (52,2%), lo que muestra un aumento del 21% en la sospecha diagnóstica de los presentados, ya que de los 918 presentados en 1996-2000 se diagnosticó de tuberculosis activa a 396 (43,1%; p = 0,001), como puede verse en la tabla III.
Casos consultados a la Comisión de Diagnóstico de la Tuberculosis con Baciloscopia Negativa (CODIBAARNE) y diagnósticos básicos de los que completaron su estudio, 1996-2003
| 1996-2000 | 2001-2003 | Total | pa | ||||
| N | % | N | % | N | % | ||
| Presentados | 1.037 | 100 | 666 | 100 | 1.703 | 100 | |
| Estudio completo | 918 | 88,5 | 619 | 93 | 1.537 | 90,2 | 0,003 |
| Tuberculosis | 396 | 43,1 | 323 | 52,2 | 719 | 47 | 0,0001 |
| Pulmonar | 257 | 64,9 | 223 | 69 | 480 | 66,7 | 0,274 |
| Extrapulmonar | 139 | 35,1 | 100 | 31 | 239 | 33,2 | 0,274 |
| Sin tuberculosis | 522 | 56,9 | 296 | 47,8 | 818 | 53 | 0,0001 |
| Estudios pendientesb | 119 | 11,5 | 47 | 7 | 166 | 9,7 | 0,003 |
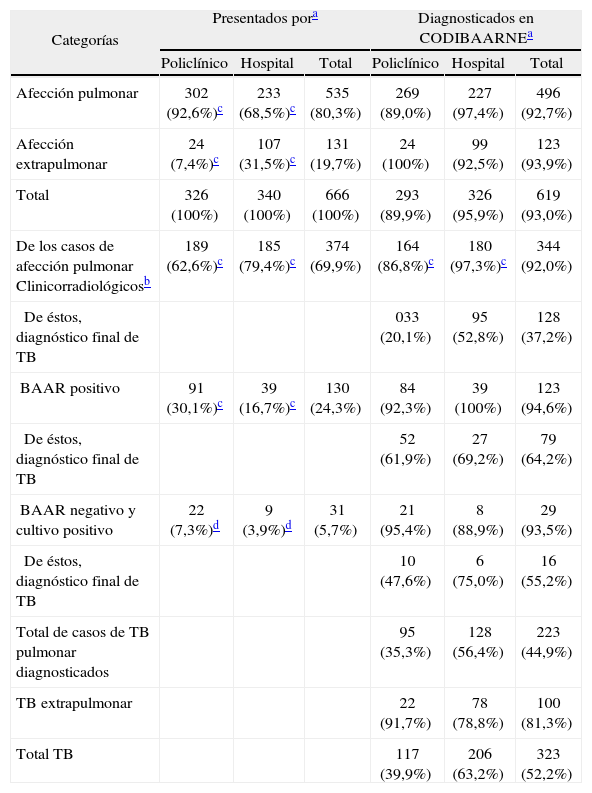
En el período 2001-2003 se presentaron a la CODIBAARNE 666 casos, de los que 535 correspondieron a afecciones pulmonares. Las diferencias de volumen de casos presentados por los policlínicos y hospitales fueron estadísticamente significativas (tabla IV).
Casos presentados a la Comisión de Diagnóstico de la Tuberculosis con Baciloscopia Negativa (CODIBAARNE) y diagnosticados de tuberculosis (TB) activa, según centro de salud, 2001-2003
| Categorías | Presentados pora | Diagnosticados en CODIBAARNEa | ||||
| Policlínico | Hospital | Total | Policlínico | Hospital | Total | |
| Afección pulmonar | 302 (92,6%)c | 233 (68,5%)c | 535 (80,3%) | 269 (89,0%) | 227 (97,4%) | 496 (92,7%) |
| Afección extrapulmonar | 24 (7,4%)c | 107 (31,5%)c | 131 (19,7%) | 24 (100%) | 99 (92,5%) | 123 (93,9%) |
| Total | 326 (100%) | 340 (100%) | 666 (100%) | 293 (89,9%) | 326 (95,9%) | 619 (93,0%) |
| De los casos de afección pulmonar Clinicorradiológicosb | 189 (62,6%)c | 185 (79,4%)c | 374 (69,9%) | 164 (86,8%)c | 180 (97,3%)c | 344 (92,0%) |
| De éstos, diagnóstico final de TB | 033 (20,1%) | 95 (52,8%) | 128 (37,2%) | |||
| BAAR positivo | 91 (30,1%)c | 39 (16,7%)c | 130 (24,3%) | 84 (92,3%) | 39 (100%) | 123 (94,6%) |
| De éstos, diagnóstico final de TB | 52 (61,9%) | 27 (69,2%) | 79 (64,2%) | |||
| BAAR negativo y cultivo positivo | 22 (7,3%)d | 9 (3,9%)d | 31 (5,7%) | 21 (95,4%) | 8 (88,9%) | 29 (93,5%) |
| De éstos, diagnóstico final de TB | 10 (47,6%) | 6 (75,0%) | 16 (55,2%) | |||
| Total de casos de TB pulmonar diagnosticados | 95 (35,3%) | 128 (56,4%) | 223 (44,9%) | |||
| TB extrapulmonar | 22 (91,7%) | 78 (78,8%) | 100 (81,3%) | |||
| Total TB | 117 (39,9%) | 206 (63,2%) | 323 (52,2%) | |||
De los 535 casos presentados con afecciones pulmonares, 496 (92,7%) se ratificaron como tal por la comision.
De los 535 pacientes presentados como afecciones pulmonares, 374 (69,9%) correspondían a casos presentados como posibles casos de TBP con BAAR y cultivo negativos (tuberculosis clinicorradiológica); de ellos, en 344 (92%) se ratificó tal diagnóstico posible y se completó su proceso de diagnóstico (nuevas baciloscopias, rayos X, etc.) y se comprobó la TB en 128 de éstos (37,2%) (tabla IV).
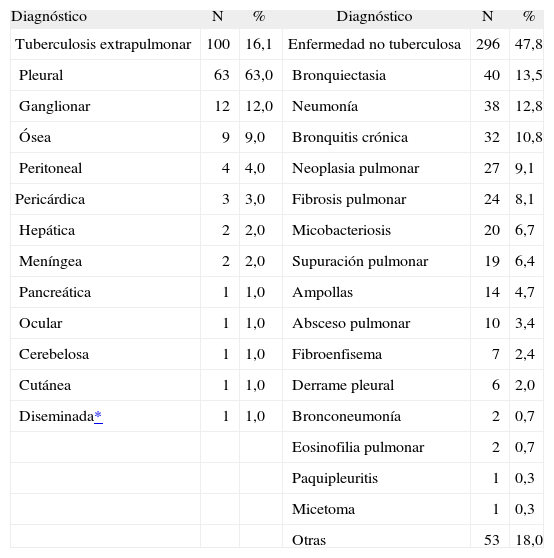
Del total de 29 casos de TBP con BAAR negativo y cultivo positivo que completaron sus investigaciones, se corroboraron 16 (55,2%). Es interesante señalar que se presentaron 130 casos indicativos de tuberculosis que tenían baciloscopia positiva, de los que 123 completaron sus estudios y sólo 79 (64,2%) de éstos se confirmaron como casos de tuberculosis. En total se diagnosticaron 323 casos de tuberculosis, de los que 100 correspondían a tuberculosis extrapulmonar (tabla IV). La localización más frecuente de los casos extrapulmonares diagnosticados en 2001-2003 fue con mucho la pleural (63%; 63/100), seguida de la ganglionar (12%), ósea (9%), peritoneal (4%) y otras en menor proporción (tabla V).
Diagnósticos de tuberculosis extrapulmonar y otras enfermedades no tuberculosas en el total de 619 casos estudiados por la Comisión de Diagnóstico de la Tuberculosis con Baciloscopia Negativa (CODIBAARNE), 2001-2003
| Diagnóstico | N | % | Diagnóstico | N | % |
| Tuberculosis extrapulmonar | 100 | 16,1 | Enfermedad no tuberculosa | 296 | 47,8 |
| Pleural | 63 | 63,0 | Bronquiectasia | 40 | 13,5 |
| Ganglionar | 12 | 12,0 | Neumonía | 38 | 12,8 |
| Ósea | 9 | 9,0 | Bronquitis crónica | 32 | 10,8 |
| Peritoneal | 4 | 4,0 | Neoplasia pulmonar | 27 | 9,1 |
| Pericárdica | 3 | 3,0 | Fibrosis pulmonar | 24 | 8,1 |
| Hepática | 2 | 2,0 | Micobacteriosis | 20 | 6,7 |
| Meníngea | 2 | 2,0 | Supuración pulmonar | 19 | 6,4 |
| Pancreática | 1 | 1,0 | Ampollas | 14 | 4,7 |
| Ocular | 1 | 1,0 | Absceso pulmonar | 10 | 3,4 |
| Cerebelosa | 1 | 1,0 | Fibroenfisema | 7 | 2,4 |
| Cutánea | 1 | 1,0 | Derrame pleural | 6 | 2,0 |
| Diseminada* | 1 | 1,0 | Bronconeumonía | 2 | 0,7 |
| Eosinofilia pulmonar | 2 | 0,7 | |||
| Paquipleuritis | 1 | 0,3 | |||
| Micetoma | 1 | 0,3 | |||
| Otras | 53 | 18,0 |
De los 276 (17,8%) pacientes diagnosticados de enfermedades no tuberculosas, en 2001-2003 las más frecuentes fueron las bronquiectasias, neumonía, bronquitis crónica, cáncer pulmonar y fibrosis pulmonar (tabla V). No disponemos de estos datos para 1996-2000.
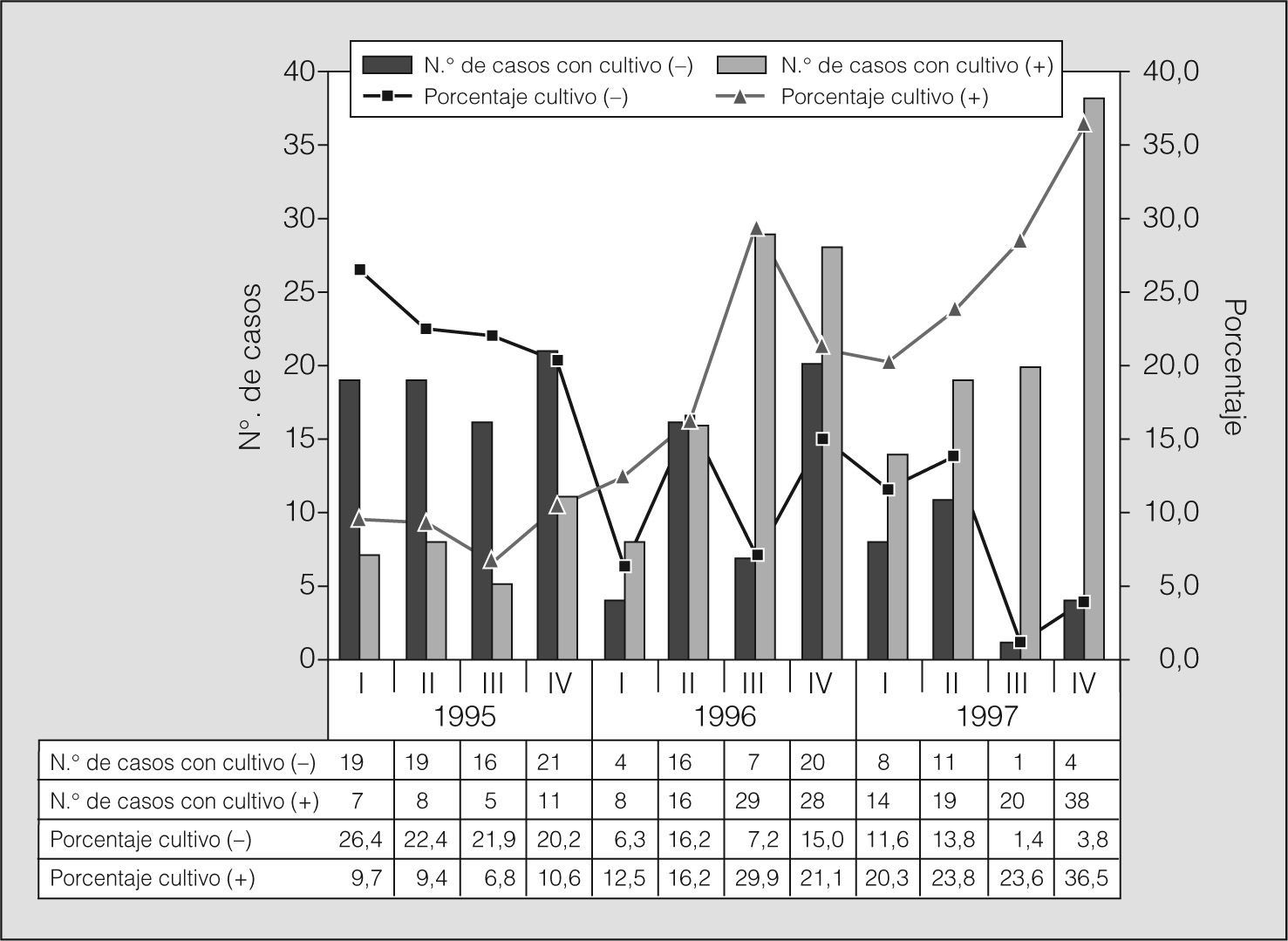
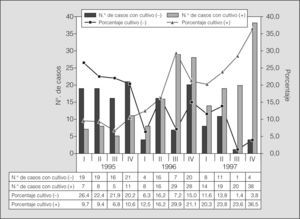
El número total de casos de TBP notificados en la Ciudad de La Habana fue de 331 en 1995, 482 en 1996 y 323 en 1997. En dicho período, el porcentaje de los casos de TBP con BAAR negativo aumentó desde un 32% en 1995 hasta un 36,5% en 1997; este incremento se produjo fundamentalmente por el aumento de los casos de TBP con BAAR negativo y cultivo positivo a partir del primer trimestre de 1996, y el porcentaje de TBP con BAAR y cultivo negativos disminuyó de forma sostenida desde un 22,6% en 1995 hasta un 7,7% en 1997. Mientras aumentaba la proporción de los que presentaban cultivos positivos, disminuía la de los que tenían cultivos negativos (tuberculosis clinicorradiológica), con la intervención de las orientaciones de CODIBAARNE (fig. 1).
DiscusiónLos datos relativos a la actividad de la CODIBAARNE en 2001-2003 son en parte similares a los de 1996-2000, y tal vez mejores en algunos aspectos. Sobre todo cabe decir que la información ganó en validez y fiabilidad debido a la normalización del registro de los datos13,14.
La literatura científica reciente plantea que no parece evidente la efectividad de ningún procedimiento clínico o estadístico (puntuaciones), algoritmo, tratamiento específico o inespecífico, o prueba, por sí solo, para el diagnóstico de los casos de TBP con BAAR negativo6. Más bien parecería necesario combinarlos, pero esto resulta más complejo y costoso. En un intento de abordar este problema, en Cuba se decidió combinar el empleo de un algoritmo18 (que incluye una prueba terapéutica con antibióticos inespecíficos) y la consulta con una comisión de expertos. Esta combinación ha sido factible, aceptable y sostenible a juzgar por los datos ofrecidos hasta el año 2003. No hemos encontrado información de procesos similares en el contexto de otros países.
El PNCT cubano se mueve dentro del marco de una reintervención dirigida a avanzar hacia la eliminación de la enfermedad tuberculosa16,19. Para ello, un aspecto crucial es la calidad del diagnóstico, particularmente cuando puede haber coinfección con el VIH7,8. En este sentido, la CODIBAARNE parece cumplir con el propósito de depuración de los diagnósticos para el que se creó. Esta comisión corroboró el 37% de los diagnósticos de sospecha de TBP con BAAR y cultivo negativos que realizó un gran conjunto de médicos de familia de los consultorios de atención primaria de salud y de hospitales, tras lo cual estos casos debieron notificarse a los Departamentos de Estadística y Epidemiología correspondientes16. Debería haber un proceso de comprobación sistemática de que dicha notificación se ha llevado a cabo, pues es importante verificar que los médicos que presentan los casos los notifican al PNCT.
De los casos de TBP con BAAR y cultivo negativos (clinicorradiológicos) estudiados, un 20,1% de los diagnósticos positivos corresponde a policlínicos y un 52,8% a hospitales. Hemos atribuido esta diferencia al mayor nivel de conocimientos y experiencia de los neumólogos que trabajan en la atención secundaria de salud, además de que el paciente ingresado en el hospital suele presentar un síndrome respiratorio más evidente. De no ser por la CODIBAARNE, es muy probable que hubiera habido un gran número de pacientes tratados innecesariamente con fármacos antituberculosos a causa de un diagnóstico de tuberculosis dudoso o erróneo, lo que comporta riesgos y sufrimientos adicionales, así como gastos innecesarios. En las condiciones actuales sólo se notifican y tratan como tuberculosis los casos de TBP con BAAR negativo aprobados por las Comisiones Provinciales15, con relativamente pocas excepciones (casos con formas clínicas agudas muy graves, tales como tuberculosis miliar o meningoencefalitis tuberculosa).
Podría suponerse que hay cierto subdiagnóstico, pero esto parece muy poco probable. En 77.341 autopsias realizadas en Cuba durante 10 años20, se encontraron 445 (0,6%) casos de TBP y 39 (0,05%) de tuberculosis extrapulmonar. En el 63% de los casos hubo coincidencia con el diagnóstico clínico en vida de los pacientes. El 24% de los nuevos casos de tuberculosis notificados cada año se diagnostica por la autopsia21. Téngase presente que aun en las condiciones de diversos servicios de hospitales generales y centros de tercer nivel de atención se producen errores de diagnóstico que llevan a confusión a los médicos, de modo que se plantean otros diagnósticos en vez de la tuberculosis, la cual se identifica mucho después22-25.
Llama la atención que, de los pacientes con sospecha de TBP y BAAR positivo vistos por la comisión, sólo el 64,2% se diagnosticó de tuberculosis activa y, de aquéllos con cultivos positivos, sólo en el 55,2% se concluyó que presentaban tuberculosis activa, en ocasiones por la presencia de micobacterias no tuberculosas. No obstante, estos resultados aconsejan mejorar el diagnóstico y el control de la calidad en algunos laboratorios de las policlínicas26.
Otro aspecto importante es la disminución de la frecuencia de casos sospechosos de TBP con BAAR negativo que reciben tratamiento antituberculoso específico antes de llegar a la comisión. En nuestro país no se recomienda la realización de pruebas terapéuticas con fármacos antituberculosos para el diagnóstico15. Al contrario, se recomienda la administración de otros antibióticos inespecíficos. Una cuestión en la que los expertos insisten es el peligro potencial del tratamiento antituberculoso como ensayo para el diagnóstico27-32, pues hay argumentos importantes para desaconsejar su empleo. Por el contrario, el PNCT cubano plantea un algoritmo que incluye la administración de antibióticos inespecíficos de amplio espectro en los pacientes con baciloscopia y cultivo negativos en quienes persisten los síntomas y se observan lesiones radiográficas indicativas de tuberculosis activa15,18. El número de personas con sospecha de tuberculosis a quienes previamente se ha administrado tratamiento antituberculoso, aunque ha disminuido, sigue siendo importante. El uso de tratamientos antituberculosos previos es menor en los casos que proceden de otros hospitales de la ciudad, posiblemente por la mayor experiencia de los especialistas de la atención secundaria de salud. El personal de los hospitales tal vez domina mejor la aplicación de las guías del PNCT en este sentido. Para analizar esta cuestión se requieren estudios más detallados.
La existencia de cerca de un 60% de los casos de sospecha de TBP con BAAR negativo presentados a la CODIBAARNE en los que no se corrobora tal diagnóstico determina la necesidad de un seguimiento posterior para esclarecer otros diagnósticos. Esto es posible en el HBJ mediante reconsultas, visitas domiciliarias u otras actividades comunes. Sin embargo, en la gran mayoría de los casos este proceso se lleva a cabo en otros hospitales universitarios clínico-quirúrgicos. Sería necesario instaurar un mecanismo de retroalimentación de la información que pudiera establecerse mediante un servicio de consulta externa pertinente. De todos modos, hay en curso un estudio del seguimiento de los casos presentados a la CODIBAARNE.
La tendencia de las notificaciones de los casos de TBP con BAAR negativo por trimestres entre 1995 y 1997, aunque no constituye una evidencia directa definitoria de la efectividad de la CODIBAARNE, representa un elemento interesante. Los casos de TBP con BAAR y cultivo negativos que se notificaron al PNCT en Ciudad de La Habana en 1995 fueron aproximadamente uno de cada 5 casos de TBP, cifra que disminuyó a menos de uno de cada 10 en 1997, muy posiblemente debido al trabajo de la CODIBAARNE. En este período se mejoró el porcentaje de los casos de TBP con BAAR negativo y cultivo positivo, posiblemente también por la insistencia de la comisión en que se repitieran las baciloscopias y cultivos, al tiempo que los criterios generales del diagnóstico eran más exigentes.
Es alentador que se haya incrementado y estabilizado el promedio de casos presentados a la CODIBAARNE, cuyo funcionamiento sostenido, función docente y vinculación con el PNCT determinan, además, que se haya ampliado el espectro original de los casos que se presentan. Además, los médicos de familia o especialistas de medicina interna realizan interconsultas realmente motivados por difíciles diagnósticos de sospecha inicial de cáncer u otras afecciones pulmonares, así como problemas terapéuticos de algunos pacientes, lo que complementaría la estrategia de Atención Integral a la Tuberculosis y Enfermedades Respiratorias (PAL-AITER)33,34.
En conclusión, los resultados de la actividad de la CODIBAARNE permiten ratificar su factibilidad, sostenibilidad y utilidad para el mejor diagnóstico de los pacientes con sospecha de TBP y BAAR negativo, y contribuyen a la docencia en este campo.
Reconocemos la ayuda brindada por el Dr. Alexander González Díaz para completar el análisis de esta versión.
Estudio realizado dentro del marco de un convenio de colaboración con el Instituto de Medicina Tropical de Amberes (Bélgica).