Rinitis y asma están ligadas por una epidemiología, clínica y mecanismo inflamatorio comunes que interrelacionan nariz y bronquio. El objetivo del estudio RINAIR ha sido estudiar la prevalencia y características de la rinitis en pacientes con asma en España.
Pacientes y métodosSe ha realizado un estudio epidemiológico de carácter prospectivo con la participación del 15% de los neumólogos españoles, distribuidos aleatoriamente por áreas geográficas. Se incluyó a 703 asmáticos mayores de 16 años entre febrero y septiembre de 2005. Se analizaron datos demográficos, prevalencia de rinitis, función pulmonar, pruebas alérgicas y tratamiento de la rinitis.
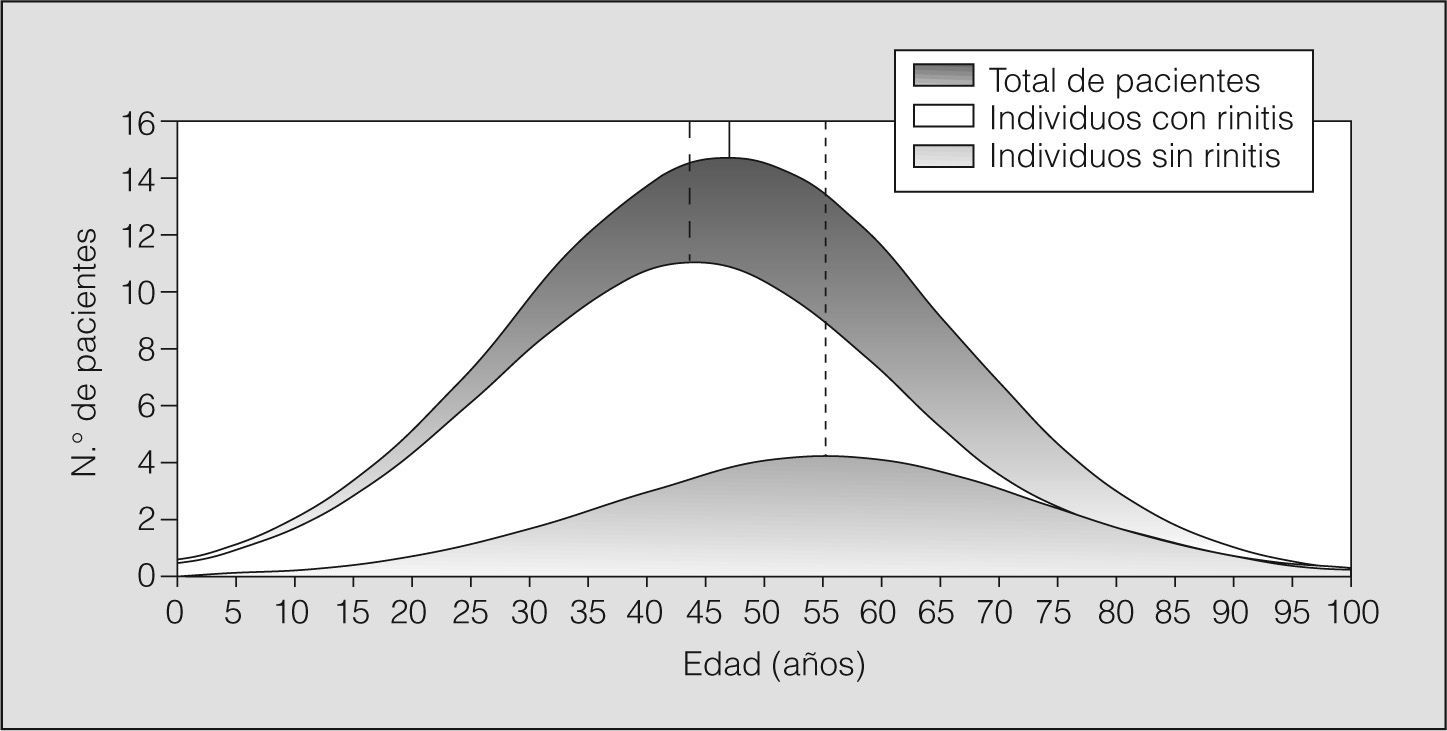
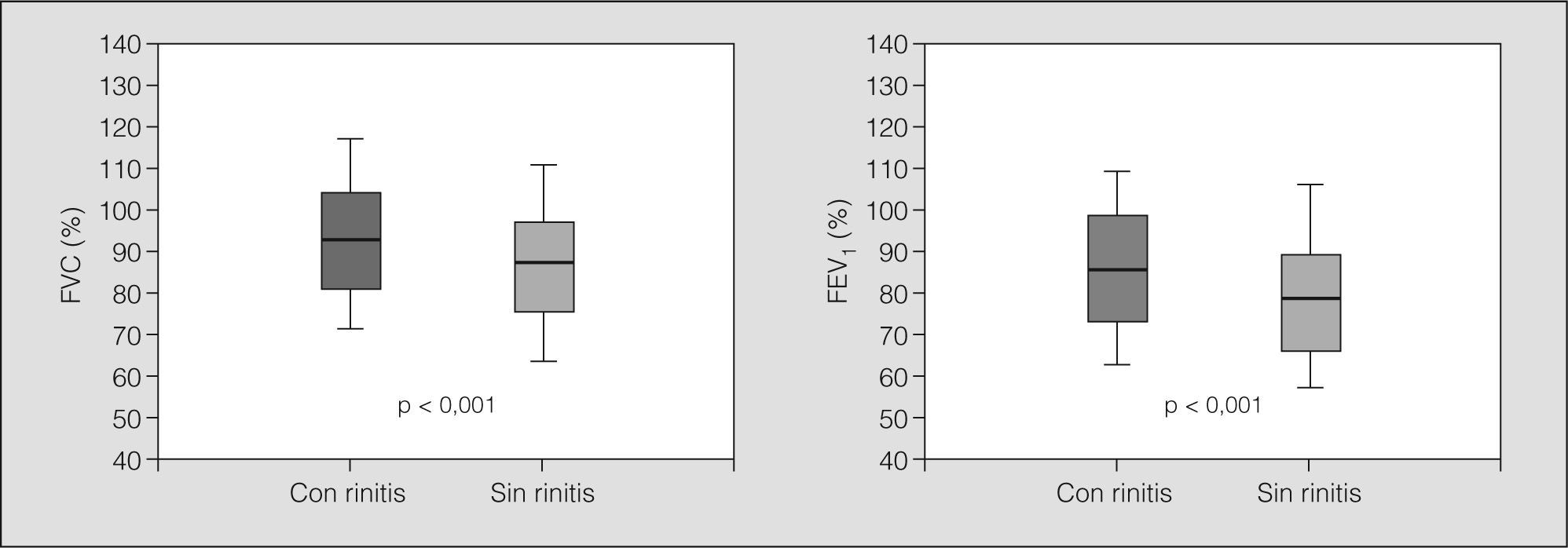
ResultadosUn 71% (n = 499) de los asmáticos presentaba rinitis. Éstos eran más jóvenes (43,8 frente a 55,4 años; p < 0,0001) y presentaban un asma menos grave —volumen espiratorio forzado en el primer segundo (FEV1): un 85,7 frente a un 79,7% (p < 0,001)— que los asmáticos sin rinitis. Se observó una correlación entre la gravedad del asma y la gravedad de la rinitis (p < 0,001). La atopia se asoció significativamente con la presencia de rinitis (odds ratio = 6,25; intervalo de confianza del 95%, 4,3-9,1): el 84% de los atópicos y el 51% de los no atópicos tenían rinitis. El tratamiento de la rinitis se asoció (p = 0,057) con un incremento del FEV1, con independencia del sexo, la edad, la gravedad del asma y el hábito de fumar.
ConclusionesUn 71% de los asmáticos atendidos en las consultas de neumología tiene rinitis. Estos pacientes son más jóvenes y presentan un asma más leve que los asmáticos sin rinitis. Por otro lado, la atopia se relaciona con el asma asociada a rinitis. El tratamiento de la rinitis tiende a mejorar la función pulmonar. Estos hallazgos indican la necesidad de estudiar y tratar toda la vía respiratoria de forma integral.
Rhinitis and asthma share an inflammatory mechanism, epidemiological patterns, and symptoms that affect both the nose and the bronchi. The RINAIR study examined the prevalence and characteristics of rhinitis in asthma patients in Spain.
Patients and methodsThis prospective epidemiological study was carried out with the participation of 15% of Spanish respiratory medicine specialists sampled randomly from different geographic areas. The study population was composed of 703 asthmatic patients aged over 16 years who were enrolled between February and September 2005. Patient characteristics, prevalence of rhinitis, lung function, allergy test results, and treatment of rhinitis were analyzed.
ResultsSeventy-one percent (n=499) of the asthmatic patients had rhinitis. These patients were younger (43.8 years vs 55.4 years; P<.0001) and had less severe asthma (forced expiratory volume in 1 second [FEV1], 85.7% vs 79.7% [P<.001]) than asthmatic patients who did not have rhinitis. A correlation was observed between the severity of asthma and the severity of rhinitis (P<.001). Atopy was significantly associated with rhinitis (odds ratio, 6.25; 95% confidence interval, 4.3-9.1): 84% of atopic patients and 51% of nonatopic patients had rhinitis. Treatment of rhinitis was associated with an increase in FEV1 (P=.057), irrespective of sex, age, severity of asthma, or smoking.
ConclusionsSeventy-one percent of asthmatic patients who attended respiratory medicine clinics had rhinitis. These patients were younger and had milder asthma than asthmatics who did not have rhinitis. Furthermore, atopy was correlated with asthma associated with rhinitis. Treatment of rhinitis led to improved lung function. These findings highlight the need to study and treat the upper and lower respiratory tract as a single airway.
La rinitis y el asma están ligadas por una epidemiología, clínica y mecanismo inflamatorio comunes e interrelacionados de la vía respiratoria alta y baja1,2. La rinitis afecta a un 22% de la población española3 y el asma a un 7%4. Aproximadamente, el 70-80% de los asmáticos presenta rinitis concomitante y, según estudios recientes, la rinitis es un factor que predispone al desarrollo ulterior de asma5-18. En la inflamación crónica de la mucosa respiratoria de la rinitis y el asma participan las mismas células inflamatorias, los mismos mediadores6,14 y los mismos desencadenantes15. Numerosas pruebas científicas han llevado a plantear un nuevo concepto en el que la rinitis y el asma, cuya prevalencia aumenta en todo el mundo3,6, forman parte de una misma enfermedad ("una única vía"). Este concepto se ha extendido también a otras enfermedades con afectación nasal y pulmonar7,8. Muchas observaciones señalan un mayor riesgo de exacerbación del asma en los pacientes con rinitis no tratada9,10, lo que puede incidir en el gasto sanitario11, ya que las exacerbaciones suponen hasta el 70% del coste económico del asma12.
El objetivo principal del estudio RINAIR ha sido averiguar la prevalencia de rinitis en los asmáticos atendidos en las consultas de neumología españolas, sus características y la relación con la gravedad del asma. En segundo lugar, se han analizado la función pulmonar y las exacerbaciones del asma en relación con la presencia o no de rinitis, así como los desencadenantes comunes y el impacto del tratamiento prescrito por los neumólogos españoles.
Pacientes y métodosPoblación de estudioSe ha realizado un estudio epidemiológico de carácter prospectivo en 742 asmáticos mayores de 16 años, en el que ha participado el 15% de los neumólogos españoles distribuidos aleatoriamente en diferentes zonas geográficas: Norte-Costa (Galicia, Asturias, Cantabria y País Vasco), Norte-Interior (Navarra, Aragón, La Rioja y Castilla y León), Centro (Castilla-La Mancha, Extremadura y Comunidad de Madrid), Costa Este (Cataluña, País Valenciano, Murcia y Baleares) y Sur (Andalucía, Canarias, Ceuta y Melilla). La selección de la muestra se realizó mediante muestreo aleatorio sistemático entre todos los pacientes asmáticos que acudieron a la consulta de neumología entre febrero y septiembre de 2005. Participaron 172 neumólogos, aleatorizados y estratificados por comunidad autónoma y en proporción a la población. Cada uno de ellos debía seleccionar a los 6 primeros pacientes con asma atendidos en su consulta. Por lo tanto, el número de pacientes previstos era 1.032, de los que finalmente se seleccionó a 742, con una media de 4,3 pacientes por neumólogo.
En la misma consulta se recogieron, mediante un cuestionario específico diseñado por el Grupo de Rinitis del Área de Asma de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR), los datos siguientes: edad, sexo, diagnóstico de asma, diagnóstico de rinitis, años de evolución de la rinitis y el asma, gravedad de la rinitis según la clasificación del Allergic Rhinitis and its Impact on Asthma (ARIA)1 y gravedad del asma según la Global Initiative for Asthma (GINA)6, función pulmonar con prueba broncodilatadora tras administración de salbutamol, desencadenantes conocidos —alérgenos exteriores (pólenes), interiores (ácaros, hongos y epitelio de animales) y medicamentos—, diagnóstico previo de poliposis nasal, hábito tabáquico, medicación actual para el tratamiento de la rinitis y el asma, y exacerbaciones del asma durante el último mes y los últimos 3 meses.
Diagnóstico de asmaEl diagnóstico de asma se realizó según la historia clínica de disnea, acompañada o no de tos y/o sibilancias, junto con obstrucción reversible del flujo aéreo. La definición de broncorreversibilidad de la obstrucción se basó en un volumen espiratorio forzado en el primer segundo (FEV1) inferior al 80% de su valor teórico y un incremento igual o mayor del 15% tras la inhalación de 200 mg de salbutamol. La gravedad del asma se clasificó según la definición de la GINA6: intermitente, persistente leve, persistente moderada y persistente grave. Se entendió por exacerbación del asma el empeoramiento de los síntomas asmáticos con aumento de la utilización de medicación de rescate (agonistas adrenérgicos beta), visita no programada a la consulta del neumólogo o al servicio de urgencias y/o necesidad de corticoides orales.
Diagnóstico de rinitisSe basó en la existencia de síntomas (estornudos, prurito nasal, obstrucción nasal y/o rinorrea). La rinitis se clasificó en persistente o intermitente según la duración de los síntomas, y en leve o moderada/grave según la ausencia o presencia de alteración en la calidad de vida, de acuerdo con la clasificación ARIA1. Se consideró exacerbación de la rinitis todo empeoramiento de los síntomas con aumento de la utilización de antihistamínicos y/o corticoides nasales.
Alérgenos desencadenantesLos desencadenantes del asma y la rinitis se dividieron en exteriores al domicilio (pólenes), interiores (ácaros y epitelio de gato o perro y hongos) y medicamentos. El diagnóstico de desencadenantes exteriores al domicilio o interiores se basó en el resultado de pruebas alérgicas epicutáneas de punción13 en la cara ventral del antebrazo con 12 extractos alergénicos (Dermatophagoides pteronyssinus, Dermatophagoides farinae, Alternaria, Aspergillus, Cladosporium, epitelio de gato y perro, pólenes de gramíneas, malezas, parietaria, olivo, ciprés y platanero). Como control positivo se usó dihidrocloruro de histamina (10 mg/ml) y como control negativo, suero salino al 0,9%. La prueba se consideraba positiva si tras 15 min el habón resultante era como mínimo de 3 mm de diámetro o de tamaño igual o mayor que el control positivo13.
Los medicamentos desencadenantes se recogieron por anamnesis de la historia clínica (ácido acetilsalicílico, antiinflamatorios no esteroideos y antibióticos).
Análisis estadísticoEl tamaño de la muestra necesaria para poder estimar la prevalencia de la comorbilidad de asma y rinitis, dando por supuesta una comorbilidad de alrededor del 70% (según la literatura internacional al respecto), con un nivel de significación de 0,05, una precisión del 5% y un nivel de confianza del 95%, fue de 557 pacientes. Finalmente el estudio RINAIR incluyó a 742. Para el almacenamiento de los datos se utilizó la base de datos Access (Microsoft) y para su análisis estadístico, los programas SPSS versión 12.0 (Chicago, IL, EE.UU.) y STATA (College Station, Texas, EE.UU.). La comparación de las variables cualitativas se perfiló mediante un análisis de contingencia (prueba de la x2). Mediante un análisis de regresión logística se establecieron las relaciones entre las diferentes variables y la comorbilidad de asma y rinitis, estimándose la odds ratio, el intervalo de confianza del 95% y el grado de significación. Se realizó una regresión múltiple para ver la influencia del tratamiento de la rinitis en la función pulmonar (FEV1) de los pacientes con comorbilidad de asma y rinitis. Se consideró significación estadística un valor de p < 0,05. Para determinar la correlación entre variables ordinales se usó el coeficiente de correlación de Spearman.
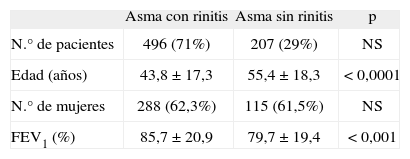
ResultadosDemografíaDel total de 742 pacientes inicialmente incluidos, se excluyó a 39 (2 por falta de datos de filiación en el cuaderno de recogida de datos, 9 por desviación en los criterios de inclusión y 28 por datos incompletos o poco claros). Las características de los 703 pacientes válidos para el estudio, todos ellos diagnosticados de asma desde al menos un año antes, se recogen en la tabla I.
Características de los pacientes asmáticos
| Asma con rinitis | Asma sin rinitis | p | |
| N.° de pacientes | 496 (71%) | 207 (29%) | NS |
| Edad (años) | 43,8 ± 17,3 | 55,4 ± 18,3 | < 0,0001 |
| N.° de mujeres | 288 (62,3%) | 115 (61,5%) | NS |
| FEV1 (%) | 85,7 ±20,9 | 79,7 ± 19,4 | < 0,001 |
Valores expresados como número de pacientes (porcentaje) o media ± desviación estándar. FEV1: volumen espiratorio forzado en el primer segundo; NS: no significativo.
La distribución de la gravedad del asma según la clasificación de la GINA fue la siguiente: intermitente en el 24,5% de los casos, persistente leve en el 35,4%, persistente moderada en el 32,7% y persistente grave en el 7,4%. El asma no estaba controlada en un 29% de los casos y la rinitis en un 44,7%, con exacerbaciones respectivas durante el último mes.
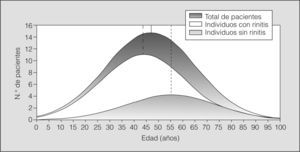
Diagnóstico de rinitisDe los 703 pacientes con asma estudiados, el 71% tenía también rinitis. Los pacientes con asma y rinitis concomitante eran en general más jóvenes que los que sólo tenían asma (fig. 1) y presentaban un asma menos grave (fig. 2 y tabla I). La prevalencia de rinitis era inversa a la gravedad del asma (tabla II). No se observaron diferencias en cuanto al sexo y el hábito tabáquico. Un elevado número de pacientes no estaban controlados y durante el último mes habían presentado exacerbaciones del asma (29%) y/o la rinitis (44,7%). No se halló significación estadística entre comorbilidad y número de exacerbaciones en el último mes.
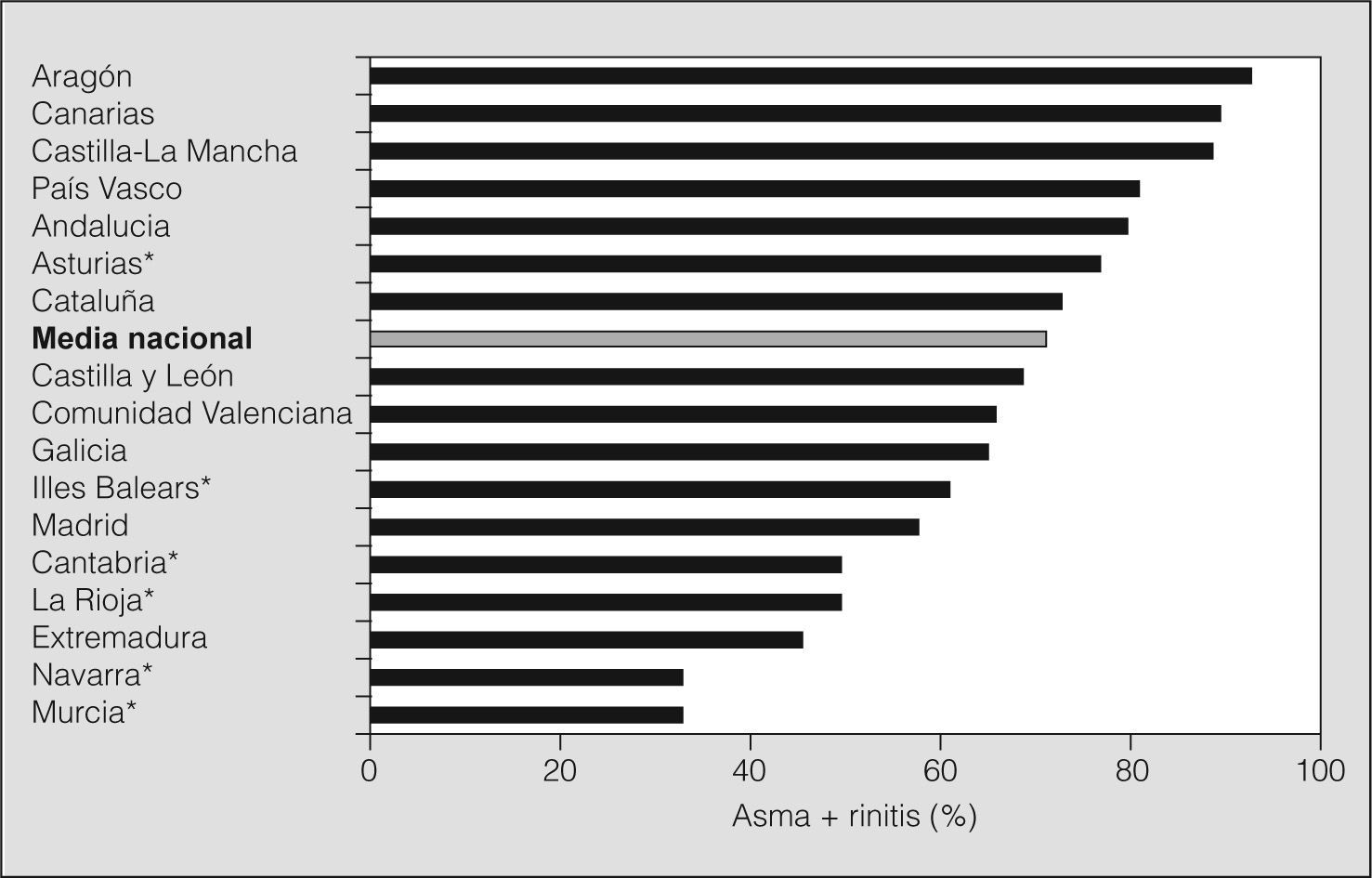
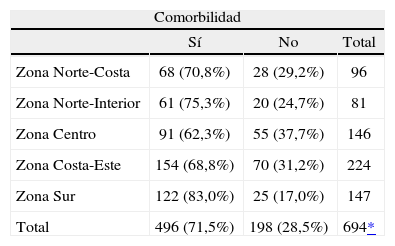
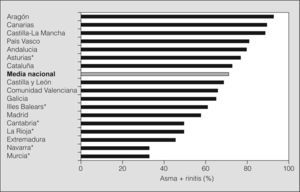
La gravedad de la rinitis según la clasificación de ARIA fue: intermitente leve en el 9,2% de los casos, intermitente moderada/grave en el 47,4%, persistente leve en el 16,3% y persistente moderada/grave en el 27,1%. Se observó una correlación positiva (rho de Spearman = 0,33; p < 0,0001) entre la gravedad del asma y la gravedad de la rinitis. La prevalencia de rinitis en los asmáticos, por comunidades autónomas y zonas geográficas, se muestra en la figura 3 y tabla III.
Comorbilidad de asma con rinitis por zonas geográficas
| Comorbilidad | |||
| Sí | No | Total | |
| Zona Norte-Costa | 68 (70,8%) | 28 (29,2%) | 96 |
| Zona Norte-Interior | 61 (75,3%) | 20 (24,7%) | 81 |
| Zona Centro | 91 (62,3%) | 55 (37,7%) | 146 |
| Zona Costa-Este | 154 (68,8%) | 70 (31,2%) | 224 |
| Zona Sur | 122 (83,0%) | 25 (17,0%) | 147 |
| Total | 496 (71,5%) | 198 (28,5%) | 694* |
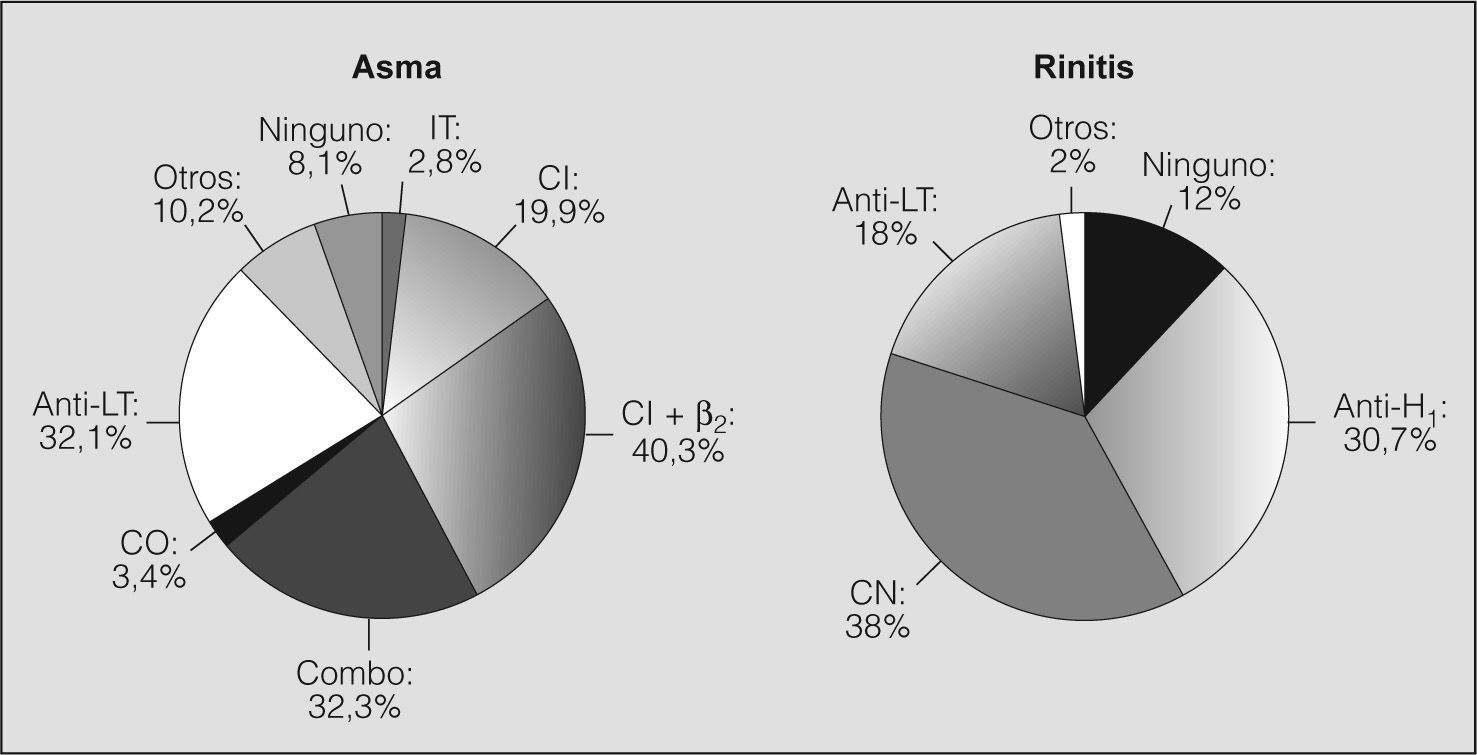
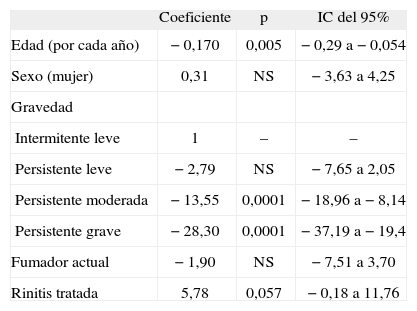
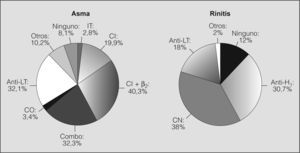
Los tratamientos empleados en el asma y la rinitis se recogen en la figura 4. Los asmáticos con rinitis concomitante que recibieron tratamiento para ésta (antihistamícos, antileucotrienos o corticoides nasales) presentaron una función pulmonar mejor, aunque no significativamente (FEV1: 89,2 ± 22,1%), que los que no recibían ningún tratamiento para la rinitis (FEV1: 85,2 ± 20,7%). En el análisis multivariante, en el que el FEV1 se consideró variable dependiente y el hecho de tratar la rinitis, variable independiente, con la edad, el sexo, el hábito de fumar y la gravedad del asma como potenciales factores de confusión, esta mejoría del FEV1 se hizo prácticamente significativa con independencia de la gravedad del asma, el sexo, la edad y el hábito de fumar (tabla IV).
Tratamiento del asma y de la rinitis en los pacientes del estudio RINAIR. Debe tenerse en cuenta que pueden darse varios en un mismo paciente. En cuanto al tratamiento del asma, un 72% de los pacientes recibía la combinación de corticoides inhalados (CI) más adrenérgicos β2 de larga duración. Otros tratamientos fueron: antileucotrienos (anti-LT: 32,1%), CI en monoterapia (19,9%), corticoides orales (CO: 3,4%) e inmunoterapia (IT: 2,8%). Un 8% no recibía ningún tratamiento. Por lo que se refiere al tratamiento de la rinitis, se empleaban corticoides intranasales (CN: 38%), antihistamínicos (anti-H 30,7%) y anti-LT (18%). Un 12% de los asmáticos con rinitis no recibía ningún tratamiento. Combo: tratamiento combinado de CI más adrenérgicos β2 de larga duración en un único inhalador.
Análisis multivariado sobre la influencia del tratamiento de la rinitis en la función pulmonar (volumen espiratorio forzado en el primer segundo), en pacientes con rinitis y asma (ajustada para todas las variables de la tabla)
| Coeficiente | p | IC del 95% | |
| Edad (por cada año) | −0,170 | 0,005 | −0,29 a −0,054 |
| Sexo (mujer) | 0,31 | NS | −3,63 a 4,25 |
| Gravedad | |||
| Intermitente leve | 1 | – | – |
| Persistente leve | −2,79 | NS | −7,65 a 2,05 |
| Persistente moderada | −13,55 | 0,0001 | −18,96 a −8,14 |
| Persistente grave | −28,30 | 0,0001 | −37,19 a −19,4 |
| Fumador actual | −1,90 | NS | −7,51 a 3,70 |
| Rinitis tratada | 5,78 | 0,057 | −0,18 a 11,76 |
IC: intervalo de confianza; NS: no significativo.
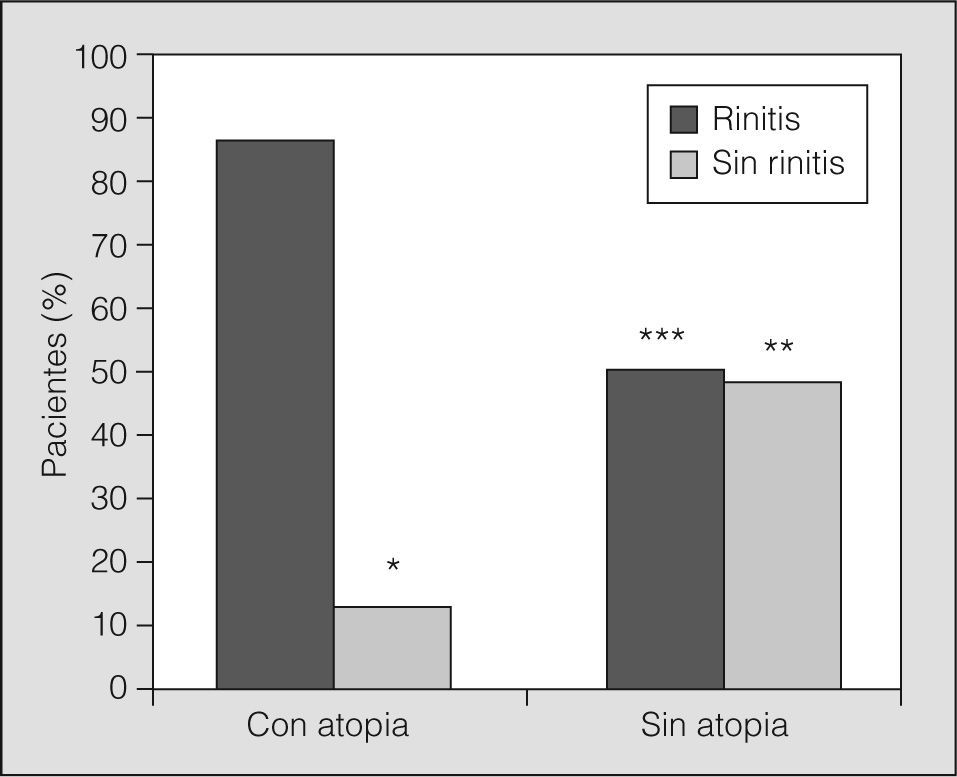
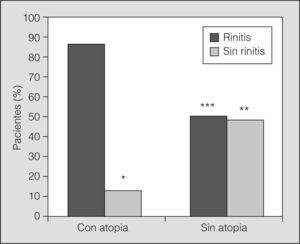
Los desencadenantes conocidos más frecuentes fueron los neumoalérgenos exteriores (pólenes; 48%) y neumoalérgenos domiciliarios (30%; ácaros, epitelio de animales y hongos), el ejercicio (25%) y, en mucha menor proporción, los medicamentos (4,5%) y los alimentos (2%). El 59,7% de los asmáticos estudiados (n = 420) tenía una prueba de punción positiva a algún neumoalérgeno. La atopia, entendida como la presencia de pruebas de alergia positivas, estuvo significativamente relacionada con la presencia de rinitis asociada (fig. 5) (odds ratio = 6,25; intervalo de confianza del 95%, 4,35-9,1). La distribución de alérgenos exteriores al domicilio (pólenes) e interiores (ácaros y epitelio de animales domésticos) fue similar en todo el país, con mayor predominio de los alérgenos exteriores (pólenes) en todas las zonas geográficas, excepto en la zona Norte- Costa (Galicia, Asturias, Cantabria y País Vasco), donde predominaba la sensibilización a alérgenos interiores (ácaros y epitelio de animales domésticos).
Relación entre rinitis y atopia en pacientes con asma. Existe una clara relación entre la comorbilidad con rinitis y la presencia de atopia en los asmáticos estudiados. Entre los asmáticos atópicos, el 84,7% tenía rinitis concomitante, y se observó también una diferencia significativa entre los asmáticos atópicos y los no atópicos.
*p<0,05 comparado con pacientes con rinitis y con atopia.
**p<0,01 comparado con pacientes sin rinitis y con atopia.
***p<0,01 comparado con pacientes con rinitis y con atopia.
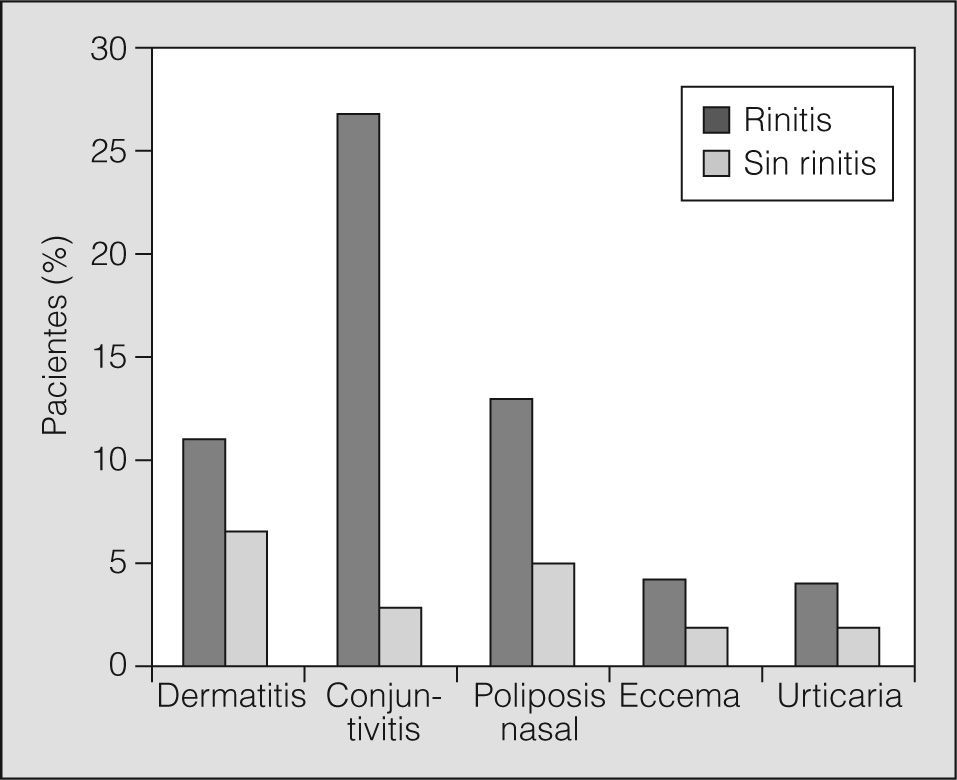
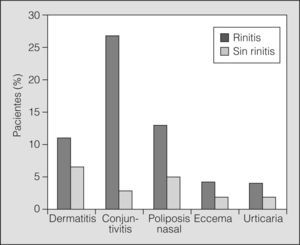
Los pacientes asmáticos estudiados presentaban, además de rinitis, conjuntivitis (26,9%), rinosinusitis crónica o poliposis nasal (13,7%), dermatitis atópica (11,2%), eccema (3,8%) y urticaria (3,7%). En este estudio no fue estadísticamente significativa la asociación de comorbilidad y un asma más grave. No obstante, los pacientes con asma y rinitis tuvieron también mayor prevalencia de enfermedades asociadas que los pacientes con asma sin rinitis (fig. 6).
Enfermedades asociadas en los asmáticos con rinitis. Los pacientes con asma y rinitis tuvieron significativamente (p < 0,05) una prevalencia mayor de enfermedades asociadas que los asmáticos sin rinitis: conjuntivitis (un 26,9 frente a un 2.6%), poliposis nasal (un 13,7% frente a un 5%) y dermatitis atópica (un 11,2 frente a un 7%). No se observaron diferencias significativas en el caso de eccema y urticaria.
Este estudio refleja la práctica de la neumología en España en relación con el diagnóstico y manejo de la rinitis en asmáticos. Los resultados son importantes porque hay pocos datos publicados sobre el manejo de la rinitis por neumólogos y porque han participado neumólogos de todas las comunidades autónomas, distribuidos de forma aleatoria de acuerdo con la población. La prevalencia de asmáticos con rinitis concomitante es muy elevada en nuestro país: un 71% de los asmáticos visitados en las consultas de neumología tienen además rinitis. Estos pacientes son más jóvenes y tienen un asma más leve que los asmáticos sin rinitis, y ésta es mucho más frecuente entre los atópicos, que constituyen casi las dos terceras partes de todos los asmáticos atendidos en las consultas de neumología. La gravedad del asma y la de la rinitis están correlacionadas, y el tratamiento de ésta tiende a mejorar la función de los pacientes asmáticos, aunque no significativamente. Estos resultados refuerzan el mensaje principal de la guía ARIA1, que recomienda investigar de forma sistemática la presencia de rinitis en los pacientes con asma.
El asma y la rinitis son enfermedades muy prevalentes, que comúnmente coexisten o se preceden14, y hoy día se considera que la rinitis es un factor de riesgo para la aparición de asma15. Comparten los mismos mecanismos fisiopatológicos que caracterizan la inflamación crónica de la mucosa respiratoria, en la que participan las mismas células inflamatorias y los mismos mediadores16. La provocación nasal y la provocación segmentaria bronquial en pacientes no asmáticos con rinitis estacional inducen la inflamación eosinofílica tanto en la mucosa bronquial como en la nasal, con síntomas respiratorios17. Por lo tanto, tiene sentido que el tratamiento sobre un tramo de la vía respiratoria influya sobre el otro y estudiar el efecto del tratamiento de la rinitis sobre la evolución del asma.
Este estudio es uno de los primeros en España que valora la prevalencia de rinitis en los pacientes con asma de forma prospectiva y aleatoria, y al mismo tiempo relaciona la influencia del tratamiento de la rinitis sobre la función pulmonar. Como en otros estudios europeos18,19, la prevalencia de asmáticos con rinitis concomitante es muy elevada en nuestro país. Otros estudios españoles recientes han aportado datos sobre la comorbilidad de rinitis y asma20-22 que coinciden plenamente con los resultados de prevalencia de rinitis en el asma del estudio RINAIR. Por otra parte, la menor prevalencia de rinitis en el grupo de mayor edad concuerda también con la observación de la remisión de la rinitis a medida que aumenta la edad en algunos estudios23. La asociación entre atopia y rinitis es evidente en nuestro estudio, como se ha publicado anteriormente, si bien no encontramos la misma asociación entre los asmáticos no atópicos que en otros estudios19, probablemente debido al mayor rango de edad de los pacientes incluidos en el nuestro.
A pesar de que las nuevas guías ARIA1 remarcan la necesidad del tratamiento integral de la vía respiratoria y de averiguar de forma sistemática en todos los asmáticos si además presentan rinitis, existe la percepción de que en nuestras consultas de neumología se presta poca atención a la comorbilidad con rinitis, su tratamiento y su influencia sobre el asma. Varios estudios observan más exacerbaciones asmáticas entre los pacientes con rinitis concomitante. Algunos trabajos que incluyen muestras pequeñas no encuentran esta relación entre exacerbaciones y comorbilidad con rinitis24, mientras que otros con amplias muestras de población, aunque también retrospectivos25, señalan una correlación significativa entre la comorbilidad de asma y rinitis y un mayor número de exacerbaciones, de urgencias, de hospitalizaciones y de uso de recursos sanitarios. Nuestro estudio no encuentra una correlación estadísticamente significativa entre rinitis concomitante y exacerbaciones del asma, probablemente porque el número total de pacientes es relativamente bajo para este análisis estadístico, pero sí observamos una tendencia hacia una mejor función pulmonar en los asmáticos con rinitis tratada.
Varios estudios recientes demuestran esta relación entre asma con rinitis tratada, respecto a los pacientes no tratados, al evidenciar un menor riesgo de exacerbación del asma9,10. En cambio, una revisión reciente de Cochrane Airways26 no encontró mejoría significativa en los síntomas asmáticos, en la función pulmonar ni en la hiperreactividad bronquial a metacolina entre los pacientes tratados con corticoides nasales frente a los no tratados, lo que los autores atribuyen a la poca sensibilidad de las pruebas de función respiratoria en la medición de la inflamación de la vía aérea. Serían necesarios nuevos estudios sobre la influencia del tratamiento de la rinitis sobre el control del asma, con técnicas más sensibles a la inflamación de la vía aérea como la eosinofilia del esputo inducido o el óxido nítrico exhalado, para resolver esta aparente contradicción con las recomendaciones de la guía ARIA.
Siguiendo las recomendaciones de ARIA1, por las que el tratamiento óptimo de la rinitis puede mejorar el asma, se hace necesario un tratamiento combinado de la vía respiratoria alta y baja, de la rinitis y el asma. Además, a la luz de varios estudios que demuestran que, en pacientes asmáticos con rinitis alérgica asociada, la adición de montelukast a la budesonida inhalada (análisis del ensayo COMPACT) tiene una eficacia significativamente mayor a la hora de reducir la obstrucción bronquial que doblar la dosis de budesonida27, o que la introducción de montelukast en el tratamiento de pacientes con asma crónica y rinitis concomitante (PRACTICAL) mejora el control del asma y reduce el consumo de recursos sanitarios28,29, se hace imprescindible elaborar estrategias de tratamiento unificadas para la rinitis y el asma que incluyan esas nuevas evidencias y que permitirían disminuir el coste del tratamiento de estos pacientes, puesto que el tratamiento inadecuado de la rinitis en los asmáticos puede dar lugar a un peor control del asma, con más exacerbaciones y peor función pulmonar.
Una posible debilidad del presente estudio es la estacionalidad en la recogida de los datos de los pacientes visitados entre febrero y septiembre de 2005, que puede haber influido en el registro de exacerbaciones al no ser un registro anual completo. Por otra parte, se ha considerado la existencia de atopia atendiendo únicamente a un resultado positivo en las pruebas de punción a algún neumoalérgeno. Otra limitación importante es que en el análisis multivariante sobre la influencia del tratamiento de la rinitis en la función pulmonar (FEV1) no se ha discriminado el tipo de tratamiento farmacológico y se ha considerado "rinitis tratada" aquella que ha recibido cualquier tratamiento con alguno de los fármacos (antihistamínicos, corticoides nasales, montelukast) o una combinación de ellos.
La alta prevalencia de rinitis en los pacientes asmáticos de España hace imprescindible que los neumólogos reconozcan y traten esta enfermedad estrechamente ligada al asma. Los resultados de este estudio muestran la correlación entre la gravedad del asma y la de la rinitis, e indican que el tratamiento de ésta tiende a mejorar la función pulmonar. Estos hallazgos refuerzan el mensaje principal de las recomendaciones de ARIA1 en cuanto a la valoración y tratamiento integral de la vía respiratoria.
Este estudio se ha realizado en el marco del Grupo de Rinitis del Área de Asma de SEPAR, con una beca de MSD España.