El trasplante pulmonar (TP) es una opción terapéutica con resultados controvertidos en la enfermedad pulmonar obstructiva crónica (EPOC). Nuestro objetivo es analizar los resultados del trasplante en términos de función pulmonar, así como identificar los factores pronósticos.
MétodoSe realizó un análisis retrospectivo de 107 pacientes con EPOC trasplantados en el Hospital Universitario La Fe entre 1991 y 2008. Se analizaron variables preoperatorias, estudio funcional pre y post-TP, variables del procedimiento quirúrgico y del seguimiento a largo plazo, expresadas en media o porcentaje según el caso, comparándose los resultados espirométricos antes y después del TP. Para el análisis multivariante se utilizó regresión lineal o logística según la variable.
ResultadosFueron trasplantados 94 hombres (87,9%) y 13 mujeres (12,1%), con una edad media±desviación estándar de 52,58±8,05años; el 71% de TP fueron bipulmonares. Los valores espirométricos mejoraron tras el TP: FVC: +1,22l (+34,9%), FEV1: +1,66l (+56,7%) y FEF25-75: +1,85l (+50,8%); p=0,001, manteniéndose esta mejoría funcional tras 5años solo en el grupo con puntuación BODE>7 (p=0,001). La talla del receptor, el tipo de TP, la utilización de circulación extracorpórea durante el procedimiento quirúrgico, la presencia de síndrome de bronquiolitis obliterante junto con la edad y la causa de muerte del donante influyeron significativamente en la función pulmonar a largo plazo.
ConclusionesEl TP mejora la función pulmonar de los pacientes con EPOC. Esta mejoría se mantiene a los 5años solo en los pacientes con BODE mayor de 7. El trasplante bipulmonar proporciona mejores resultados funcionales que el unipulmonar.
Lung transplantation (LT) is a therapeutic option with controversial results in chronic obstructive pulmonary disease (COPD). We aimed to analyze the outcomes of transplantation in terms of lung function and to identify prognostic factors.
MethodA retrospective analysis of 107 patients with COPD receiving lung transplants in the La Fe Hospital between 1991 and 2008 was performed. Preoperative variables, pulmonary function tests before and after LT, surgical procedure variables and long-term monitoring, expressed as mean or percentage, as applicable, were analyzed. Spirometric results before and after LT were analyzed. Linear or logistic regression were used for multivariate analysis depending on the variable.
ResultsNinety-four men (87.9%) and 13 women (12.1%) were transplanted, with a mean age±standard deviation of 52.58±8.05 years; 71% of LTs were double-lung transplantations. Spirometric values improved after LT: FVC: +1.22L (+34.9%), FEV1: +1.66L (+56.7%) and FEF25-75: +1.85L (+50.8%); P=.001. This functional improvement was maintained after 5 years only in the group with BODE score >7 (P=.001). Recipient height, type of LT, use of extracorporeal circulation during the surgical procedure, presence of bronchiolitis obliterans syndrome and the age and cause of death of the donor significantly influenced lung function over time.
ConclusionsLT improves lung function in COPD patients. This improvement was maintained at 5years only in patients with BODE>7. Double lung transplantation provides better functional results than single-lung transplantation.
La enfermedad pulmonar obstructiva crónica (EPOC) es un problema sanitario de primera magnitud, estimándose en la actualidad como la cuarta causa de muerte en el mundo, con una incidencia creciente, que la colocará en los próximos años en el tercer lugar de las causas de fallecimiento a escala mundial1,2.
A pesar de los constantes avances y actualizaciones en el tratamiento de la enfermedad1,3-5, la EPOC es una de las pocas enfermedades crónicas que han experimentado un aumento de la mortalidad en los últimos años6.
El trasplante pulmonar (TP) se ha considerado en las últimas décadas una alternativa terapéutica en los pacientes en fases terminales de la enfermedad y en situación de insuficiencia respiratoria crónica (IRC)5,7, con cifras de supervivencia en torno al 50% a los 5años del TP en pacientes altamente seleccionados7,8.
Sin embargo, este procedimiento en la EPOC no está exento de controversia. Diversos autores han reseñado la eficacia del TP en las fases finales de la enfermedad, tanto en términos de supervivencia como de calidad de vida8-11, mientras que otros han cuestionado la utilidad de este procedimiento en la EPOC4,12, ya que es, junto con la fibrosis pulmonar, la que peores resultados en cuanto a supervivencia a largo plazo obtiene7,13.
En el último informe de la International Society for Heart and Lung Transplantation (ISHLT) de 20137 se analiza el estado funcional de los pacientes sometidos a un TP mediante la escala de Karnofsky, e incluso su reincorporación al trabajo habitual. Sin embargo, son muy pocos los trabajos que han analizado la evolución de la función pulmonar, medida mediante espirometría, a lo largo de los años post-TP8.
El objetivo del presente trabajo es analizar la evolución de los valores espirométricos de los pacientes afectos de EPOC sometidos a un TP, así como identificar las variables que afectan a estos resultados.
MétodoSe realizó un análisis retrospectivo de 107 pacientes con EPOC trasplantados en el Hospital Universitario La Fe desde el inicio del programa en 1991 hasta el 31 de diciembre de 2008. El periodo de seguimiento se estableció desde la realización del procedimiento hasta el fallecimiento del paciente o, en los supervivientes, hasta la fecha de cierre del estudio, el 1 de enero de 2010.
Se definió el diagnóstico clínico de EPOC en base a las guías internacionales actuales3, o según las vigentes en el momento del diagnóstico. Todos los pacientes aceptados para realizar un TP fueron incluidos en el programa en base a los criterios internacionales establecidos14.
Se analizaron las siguientes variables preoperatorias: edad, sexo, talla, peso, índice de masa corporal (IMC), consumo acumulado de tabaco expresado en paquetes/año (p/a), diagnóstico (EPOC frente a déficit de alfa-1-antitripsina [DA1AT]), índice BODE15, estudio funcional respiratorio completo: capacidad vital forzada (FVC), volumen espiratorio forzado en el primer segundo (FEV1), flujos mesoespiratorios (FEF25-75), volumen residual en relación con la capacidad pulmonar total, indicativo de hiperinsuflación pulmonar (VR/TLC) y capacidad de difusión del monóxido de carbono (DLCO), todos ellos expresados en litros y porcentaje, y test de 6min marcha (T6MM) en metros. Se recogió la edad y la causa de muerte del donante y variables operatorias como el tipo de TP, unipulmonar (TUP) frente a bipulmonar (TBP), y utilización de circulación extracorpórea (CEC).
Se recogieron, en la fase del perioperatorio inmediato y en el seguimiento protocolizado al mes, al tercer y sexto mes, al año, a los 2 y a los 5años del TP, o hasta el momento del fallecimiento, las siguientes variables: cociente presión arterial de oxígeno/fracción de oxígeno en aire inspirado (PaO2/FiO2) a las 6 y 48h tras TP, IMC, presencia de síndrome de bronquiolitis obliterante (BOS)16 como expresión de rechazo crónico del injerto, así como los valores espirométricos anteriormente descritos, en cada uno de los controles programados.
Para el análisis y la comparación de medias en las variables cuantitativas continuas se utilizó el método estadístico t de Student17 para muestras independientes o apareadas cuando las medias estaban relacionadas. Para comparar varios grupos en las variables cuantitativas se utilizó el análisis de la varianza (ANOVA).
Para el análisis y la comparación de las variables cualitativas se utilizó el método de Chi cuadrado17, o el test exacto de Fisher cuando no se cumplieron los condicionantes de validez de Chi cuadrado.
Para el análisis multivariante se utilizó el test de regresión lineal para las variables cuantitativas continuas y el test de regresión logística para las variables cualitativas.
Se estableció como significativa una p≤0,05.
ResultadosFueron trasplantados un total de 94 hombres (87,9%) y 13 mujeres (12,1%), con una edad media±desviación estándar de 52,58±8,05años. Hubo un total de 92 pacientes (86%) afectados de EPOC, mientras que en 15 pacientes (14%) se diagnosticó un DA1AT. Las características más representativas de receptores y donantes se describen en la tabla 1.
Características demográficas de receptores y donantes
| Receptor | Donante | ||
|---|---|---|---|
| Edad, años | 52,58±8,05 | Edad, años | 35,06±13,89 |
| Sexo ♂/♀, % | 87,9/12,1 | Sexo ♂/♀, % | 82,2/17,8 |
| Tipo de TP | Causa de muerte (%) | ||
| Unipulmonar, n (%) | 31 (29) | TCE | 48,6 |
| Bipulmonar, n (%) | 76 (71) | ACV | 45,8 |
| BODE, n (%) | Otras | 5,6 | |
| > 7 | 81 (75,7) | PaO2/FiO2 | 471±80,5 |
| < 7 | 26 (24,3) | ||
| Tiempo de isquemia (min) | 294±57,1 | ||
| Uso de CEC, n (%) | 15 (14) | ||
ACV: accidente cerebrovascular; CEC: circulación extracorpórea; PaO2/FiO2: cociente presión arterial de oxígeno/fracción inspirada de oxígeno; TCE: traumatismo craneoencefálico; TP: trasplante pulmonar.
La talla media de los receptores se estableció en 1,66±0,72m, mientras que el peso fue de 63,57±11,46kg, y el IMC, de 22,84±3,22kg/m2.
Los resultados de la exploración funcional respiratoria y de la gasometría pre-TP se muestran en la tabla 2.
Exploración funcional respiratoria pretrasplante pulmonar
| Media, l (%) | DE, l (%) | Mín, l (%) | Máx, l (%) | |
|---|---|---|---|---|
| FVC | 2,14 (54,7) | 0,7 (16,5) | 0,64 (20) | 4,71 (102) |
| FEV1 | 0,68 (21,5) | 0,22 (6,28) | 0,3 (11) | 1,67 (41) |
| FEF25-75 | 0,22 (6,92) | 0,07 (2,33) | 0,11 (3) | 0,45 (15) |
| TLC | 6,83 (112,1) | 1,56 (23,2) | 3,73 (65) | 12,69 (182) |
| VR/TLC (%) | 176,99 | 38,16 | 57 | 251 |
| DLCO | 38,14 | 18,16 | 9 | 95 |
| KCO | 48,04 | 21,31 | 12 | 101 |
| PaO2 (mmHg) | 63,99 | 13,55 | 33 | 115 |
| PaCO2 (mmHg) | 48,52 | 9,97 | 31,6 | 84 |
| pH | 7,4 | 0,03 | 7,3 | 7,5 |
| HCO3 (mEq/l) | 30,15 | 8,95 | 21,4 | 96 |
DLCO: capacidad de difusión de monóxido de carbono; FEF25-75: flujo espiratorio forzado entre el 25 y el 75% de la capacidad vital; FEV1: volumen espiratorio forzado en el primer segundo; FVC: capacidad vital forzada; KCO: DLCO corregida con volumen alveolar; mEq/l: miliequivalentes/litro; mmHg: milímetros de mercurio; PaCO2: presión arterial de dióxido de carbono; PaO2: presión arterial de oxígeno; TLC: capacidad pulmonar total; VR: volumen residual.
Se realizaron 76TBP (71%), siendo necesaria la utilización de CEC en el 14%, todos ellos procedimientos bilaterales. La edad media de los donantes se estableció en 35,06±13,89años. La causa de muerte de los donantes fue traumatismo craneoencefálico en el 48,6%, accidente cerebrovascular en el 45,8% y otras causas en el 5,6%.
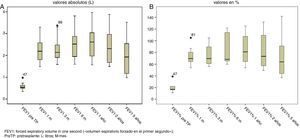
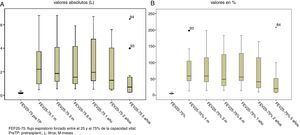
Los valores de las exploraciones funcionales respiratorias experimentaron un aumento significativo tras el TP, tanto en términos absolutos como relativos, que se mantuvo estable durante los 5años siguientes al procedimiento, a excepción de los FEF25-75, que, a partir del quinto año, experimentaron una caída importante como expresión de BOS y, por tanto, del rechazo crónico del injerto (figs. 1 y 2).
La supervivencia global de la serie se estableció en el 65,4, el 56,8 y el 40,9% al año, a los 2 y a los 5años, respectivamente.
Con los resultados de la exploración funcional respiratoria se definió el estado de los injertos pulmonares a largo plazo, definiendo la situación de BOS para los supervivientes en cada control evolutivo (tabla 3) según la clasificación del consenso internacional publicado por la ISHLT16.
Status de síndrome de bronquiolitis obliterante (BOS) en controles evolutivos a largo plazo
Se comparó la función pulmonar de los pacientes previa al TP, en términos absolutos y relativos, con los obtenidos en los seguimientos programados y se observó una diferencia estadísticamente significativa en las variables: FVC: +1,22l (+34,9%), FEV1: +1,66l (+56,7%) y FEF25-75: +1,8l (+50,8%), p=0,001, que se mantuvo 5años después de su realización.
Cuando se compararon los resultados funcionales, estratificando a los pacientes por cuartiles según el índice BODE, se observó que las mejorías solo alcanzaron la significación estadística en el grupo con índice BODE mayor de 7 (tabla 4).
Comparación de parámetros espirométricos pre y post-TP estratificados por puntuación BODE
| BODE 5-6 | PreTP | 2años | 5años | ||||
|---|---|---|---|---|---|---|---|
| Parámetro | Media | Media | Dif. | p | Media | Dif. | p |
| FVC, l (%) | 2,4 (57,2) | 3,16 (80,2) | 0,76 (23) | 0,001 | 3,2 (84,7) | 0,8 (27,5) | 0,224 |
| FEV1, l (%) | 0,78 (25,4) | 1,7 (58,1) | 0,92 (32,7) | 0,007 | 1,99 (70,1) | 1,21 (44,7) | 0,12 |
| FEF25-75, l (%) | 0,23 (7,36) | 0,88 (27,7) | 0,65 (20,4) | 0,049 | 1,42 (54,6) | 1,19 (47,3) | 0,231 |
| BODE 7-10 | PreTP | 2años | 5años | ||||
|---|---|---|---|---|---|---|---|
| Parámetro | Media | Media | Dif. | p | Media | Dif. | p |
| FVC, l (%) | 2,05 (53,3) | 3,33 (87,4) | 1,28 (34,1) | < 0,001 | 3,33 (89,3) | 1,28 (36) | < 0,001 |
| FEV1, l (%) | 0,62 (20) | 2,38 (78,8) | 1,76 (58,8) | < 0,001 | 2,34 (78,4) | 1,72 (58,4) | < 0,001 |
| FEF25-75, l (%) | 0,22 (6,9) | 2,25 (61,8) | 2,03 (54,9) | < 0,001 | 2,17 (58,2) | 1,95 (51,3) | < 0,001 |
Dif: diferencia; FEF25-75: flujo espiratorio forzado entre el 25 y el 75% de la capacidad vital; FEV1: volumen espiratorio forzado en el primer segundo; FVC: capacidad vital forzada; PreTP: pretrasplante.
Cuando se realizó el análisis multivariante, las variables que entraron en regresión con un impacto estadísticamente significativo durante el seguimiento evolutivo fueron la edad y la causa de muerte del donante, la talla del receptor, el tipo de TP, la utilización de CEC durante el procedimiento quirúrgico, así como la presencia de BOS a largo plazo, reflejadas en la tabla 5.
Factores pronósticos en el resultado funcional (FEV1) (litros) a largo plazo. Análisis multivariante
| Factor | 6 meses | 1 año | ||||
|---|---|---|---|---|---|---|
| OR | IC 95% | p | OR | C 95% | p | |
| Talla preTP (cm) | 6,103 | 4,104-8,102 | 0,0001 | 2,879 | 1,459-4,3 | 0,0001 |
| Edad donante (>50años) | –0,508 | –1,016 a –0,145 | 0,007 | –0,33 | –0,599 a–0,062 | 0,016 |
| Tipo de TP (BP) | 1,18 | 0,851-1,51 | 0,0001 | 0,587 | 0,344-0,831 | 0,0001 |
| Muerte donante (TCE) | – | – | – | –0,329 | –0,558 a –0,1 | 0,005 |
| CEC (sí) | – | – | – | 0,415 | 0,109-0,721 | 0,008 |
| Factor | 2años | 5años | ||||
|---|---|---|---|---|---|---|
| OR | IC 95% | p | OR | IC 95% | p | |
| Talla preTP (cm) | 3,842 | 1,492-6,192 | 0,002 | 3,144 | 0,144-6,145 | 0,041 |
| Tipo de TP (BP) | 0,856 | 0,418-1,295 | 0,0001 | – | – | – |
| BOS (sí) | –0,6 | –0,105 a –0,015 | 0,01 | –1,469 | –2,023 a –0,915 | 0,0001 |
BOS: síndrome de bronquiolitis obliterante; BP: bipulmonar; CEC: circulación extracorpórea; IC: intervalo de confianza; OR: odds ratio; preTP: pretrasplante pulmonar; TCE: traumatismo craneoencefálico.
En nuestra experiencia, los pacientes afectos de EPOC sometidos a TP mejoraron los valores espirométricos durante los 5años siguientes al mismo. Entre estos valores, el FEV1, principal indicador de la gravedad de la EPOC, fue el parámetro que más mejoró tras la realización del TP, ya evidenciable en las espirometrías realizadas al primer mes, y se mantuvo por encima de los valores de referencia pre-TP hasta transcurridos los 5años.
Estos resultados son concordantes con múltiples trabajos que también analizan estos parámetros. Así, ya en la época de los años noventa se evidenció esta mejoría de los resultados funcionales tras el TP, que se mantuvieron por encima de los 2l en términos absolutos de FEV118 y por encima del 25-75% de mejoría cuando se analizaron en términos relativos19.
Posteriormente, han sido muchos los trabajos que han consolidado estos resultados y que constantemente han demostrado el incremento en los valores espirométricos, habitualmente reflejado en el valor del FEV1, tras el TP8,20–27, sin que ningún trabajo haya arrojado resultados contradictorios.
Cuando se compararon los resultados funcionales antes y tras el TP, estratificando a los pacientes según cuartiles del índice BODE15, se evidenció una diferencia significativa entre los resultados espirométricos en el grupo con puntuación BODE entre 7 y 10, que se mantuvo tras 5años del TP. Sin embargo, estos resultados no se repitieron en el grupo con puntuación BODE entre 5 y 6, donde evidenciamos que la mejoría espirométrica solo se mantuvo durante los 2 primeros años, ya que a los 5años ningún valor analizado alcanzó la significación estadística.
En nuestra serie, se trasplantaron 26 pacientes con puntuación BODE por debajo de 7, principalmente en la primera época de la serie, cuando aún no estaba publicado el consenso internacional14, incluidos en el programa de TP en base a criterios de deterioro de la función pulmonar y clínico, que si bien se cuestionan en la actualidad, se siguen recogiendo como alternativa o complemento al índice BODE, y que basaron principalmente las indicaciones en las primeras épocas del TP.
No hemos constatado referencias o aportaciones previas que analicen estas diferencias en cuanto a resultados funcionales en función del cuartil BODE tras el TP, pero sí hay algunos estudios que han analizado, en términos de supervivencia, esta estratificación de los pacientes en función de su grupo BODE12,28 cuestionando la indicación del procedimiento en los pacientes con puntuación inferior a 7.
A la vista de nuestros resultados, son los pacientes con EPOC en peor situación clínica (BODE superior a 7) los que más y durante más tiempo se beneficiarían del TP en términos de función pulmonar a largo plazo, siendo cuestionable esta mejoría en los pacientes con una situación más estable.
Se analizaron los posibles factores que influyeron en esta mejoría espirométrica y se evidenció que el tipo de TP condicionaba la función pulmonar a largo plazo, a pesar de no condicionar la supervivencia en nuestra experiencia29. De similar forma que expresan nuestros resultados, diversos estudios han demostrado que los resultados en términos de función pulmonar en los pacientes sometidos a TBP son significativamente mejores que los sometidos a TUP, con ganancias absolutas del FEV1 en torno a 1l a largo plazo18,19,21,22.
Observamos que la utilización de CEC se asociaba a una mejora en la función pulmonar al año. No podemos explicar este extremo fácilmente, ya que este resultado no se ha evidenciado en estudios previos, salvo que lo consideremos como un factor de confusión asociado con el tipo de TP, ya que solo en los TBP se utilizó la CEC. De hecho, parece contradictorio con publicaciones previas, donde se ha sugerido que la utilización de CEC tiene un efecto deletéreo en el pulmón, ya que aumenta la lesión pulmonar aguda e incluso la aparición de disfunción primaria del injerto pulmonar7,30,31, lo que debería suponer un factor de riesgo para la funcionalidad a largo plazo.
Otras variables analizadas en nuestro estudio, como la edad del donante o el estado de oxigenación en las primeras horas post-TP, han condicionado la función a largo plazo. Sin embargo, el hecho de que las diferencias solo alcanzaran la significación en determinados momentos evolutivos debe hacernos interpretar los resultados con cautela y no nos permite sacar conclusiones consistentes.
Destaca el impacto que la talla del receptor ha tenido en estos resultados, ya que, de manera constante, ha supuesto un factor de mejoría para la función pulmonar; es decir, a mayor talla del receptor, mejor era la función pulmonar a largo plazo.
La tasa de BOS en nuestra serie varió en función del momento evolutivo analizado. A los 6meses el 6,5% de los supervivientes se hallaban en situación de BOS, mientras que a los 5años el 45,5% de los que se encontraban vivos tenían esta complicación; son datos similares a los publicados en el último informe de la ISHLT, donde la tasa de BOS a los 5años se estableció en el 49%7.
Nuestro estudio presenta algunas limitaciones importantes. En primer lugar, la naturaleza retrospectiva del mismo puede introducir sesgos de memoria y de detección, influenciada también por la amplitud del periodo temporal que abarca, en el que se han producido cambios en las metodologías diagnósticas. Por otro lado, el reducido tamaño muestral de nuestra serie, entendible dada la poca prevalencia del procedimiento analizado en este estudio, nos obliga a interpretar los datos y resultados obtenidos de manera cautelosa, siendo deseable estudios prospectivos multicéntricos y aleatorizados que arrojen conclusiones con una mejor evidencia.
En conclusión, el TP, sobre todo el TBP, mejora la función pulmonar en pacientes afectos de EPOC de manera estable a lo largo del tiempo, con puntuación BODE superior a 7. No se ha podido constatar esta mejoría en pacientes con puntuaciones inferiores.
Conflicto de interesesLos autores declaran no haber recibido financiación alguna para la elaboración de este artículo.
AutoríaJosé Cerón Navarro, investigador principal, ha contribuido en la confección de la base de recogida de datos, análisis y confección del manuscrito.
Karol de Aguiar Quevedo, Carlos Jordá Aragón, Emilio Ansótegui Barrera, Juan Carlos Peñalver Cuesta y Nuria Mancheño Franch han participado activamente en la recogida de datos y en la confección de la base de datos, así como en el análisis de los mismos.
José Padilla Alarcón y Francisco José Vera Sempere han contribuido a la confección del manuscrito, así como a su supervisión.
Conflicto de interesesLos autores declaran no tener conflicto de intereses que puedan causar algún tipo de sesgo en este trabajo.