La colocación de drenajes torácicos es una técnica ampliamente utilizada para la evacuación de aire y fluidos del espacio pleural. Se considera una técnica segura con bajo riesgo de complicaciones, aunque su colocación o manejo inadecuado puede provocar algunas complicaciones muy graves que comprometan la vida del paciente.
Presentamos el caso de una paciente de 77 años, sin antecedentes médicos de interés que acudió al servicio de Urgencias de nuestro hospital por fiebre (38,5°C), disnea y tos. La radiografía de tórax y tomografía computarizada demostraron la existencia de múltiples opacidades bilaterales en vidrio deslustrado, asociada a una muestra positiva por PCR de SARS-CoV-2, diagnosticándose de neumonía bilateral por Covid-19. Inicialmente fue tratada con lopinavir, ritonavir, hidroxicloroquina y ciclosporina, de acuerdo con el protocolo de nuestro centro.
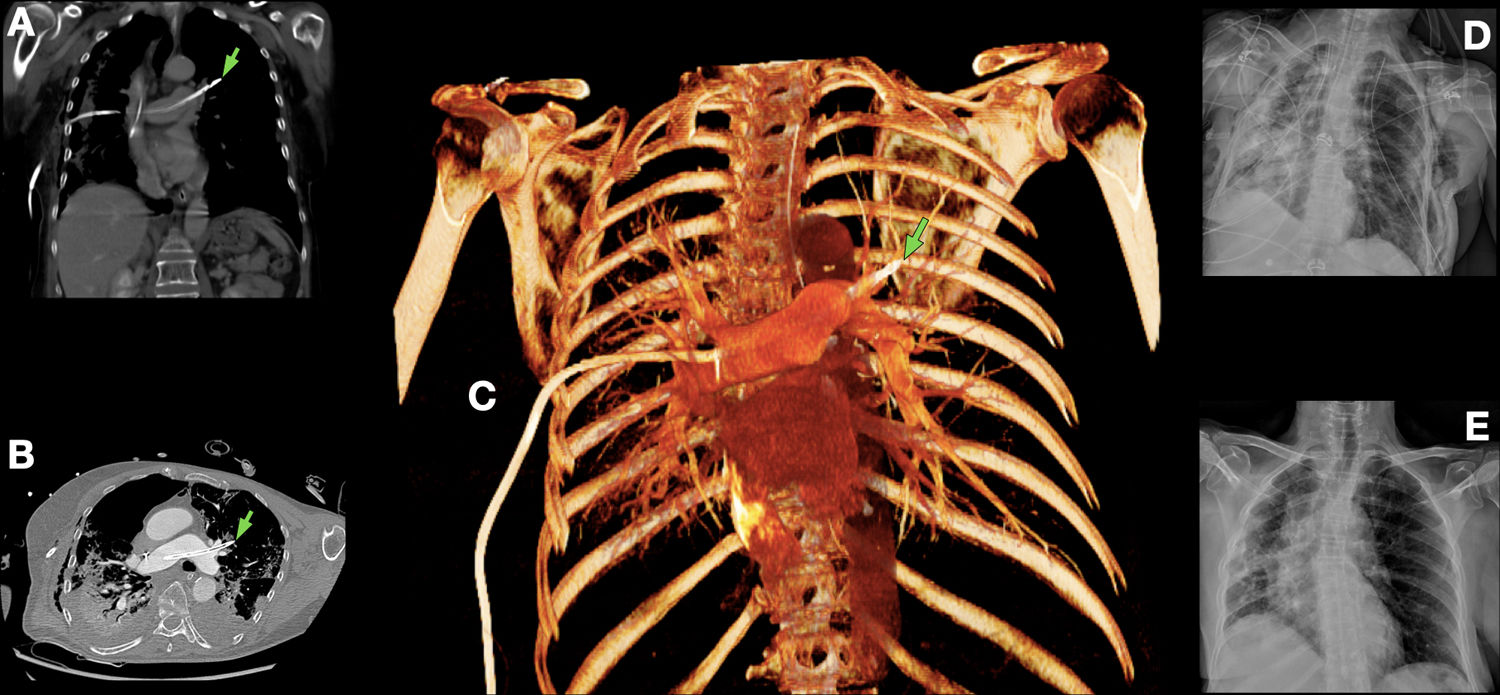
Al cuarto día de ingreso, la paciente sufrió un importante empeoramiento respiratorio, precisando ventilación mecánica con necesidad de FiO2 del 100%, agentes vasoactivos y colocación en decúbito prono para mantener saturaciones. Tras 24horas con ventilación mecánica la paciente presenta una desaturación a consecuencia de un neumotórax derecho por lo que se colocó un drenaje torácico de calibre 14-Fr (método Seldinger). Inmediatamente tras la colocación se apreció un sangrado abundante a través del drenaje, asociado a hipotensión e inestabilización por lo que se pinzó el drenaje y se iniciaron maniobras de estabilización hemodinámica. Ante la sospecha de lesión vascular se realizó una tomografía computarizada de tórax donde se evidenció el drenaje torácico malposicionado, con perforación de arteria pulmonar derecha, recorriendo la arteria pulmonar principal y salida del extremo distal a través de la arteria pulmonar izquierda (fig. 1A-C).
Tomografía computarizada de tórax en plano coronal (A), axial (B) y reconstrucción 3D (C) en la que se puede observar un drenaje torácico malposicionado con perforación de la arteria pulmonar derecha, circulando a través de la arteria principal y con extremo distal (flecha) en la arteria pulmonar izquierda. D: radiografía de tórax postoperatoria. E: radiografía de tórax al alta hospitalaria.
Ante la grave situación basal de la paciente se decidió un abordaje torácico bilateral, evitando la entrada en circulación extracorpórea. Tras fijar correctamente el drenaje para evitar salidas accidentales durante el procedimiento se optó por una estrategia inicial basada en la realización de una cirugía toracoscópica videoasistida izquierda con el objetivo de controlar la arteria pulmonar izquierda y proceder a la reparación vascular en caso de rotura, mediante disección hiliar y control arterial, observando el extremo distal del drenaje canalizando una rama arterial segmentaria del lóbulo superior izquierdo sin laceración de esta.
Posteriormente a través de una toracotomía anterior derecha se procedió al control mediante torniquetes de la arteria pulmonar derecha y exploración pulmonar, observando entrada del drenaje periféricamente a través del parénquima pulmonar con perforación a nivel de tronco arterial interlobar. Tras la localización del orificio de entrada se realizó la retirada completa del drenaje y reparación del punto de entrada vascular, así como la zona de laceración pulmonar. La pérdida de sangre durante el procedimiento fue mínima.
Los drenajes torácicos fueron retirados al tercer y sexto día postoperatorio, con mejoría progresiva, consiguiendo la extubación al décimo día postoperatorio y finalmente el alta hospitalaria 40 días después del ingreso (fig. 1D-E).
La lesión de la arteria pulmonar durante la inserción de un drenaje torácico es una complicación extremadamente grave con una elevada tasa de mortalidad que requiere de una rápida actuación. Diferentes autores han descrito que la existencia de adherencias pleuropulmonares puede facilitar la perforación al no permitir el colapso pulmonar1–3. Algunas publicaciones recientes, basadas en observaciones realizadas a través de autopsias o series quirúrgicas en pacientes con neumonía por Covid-194,5, han demostrado la presencia de áreas de consolidación difusas, densas, de consistencia sólida o cicatricial con abundante exudado inflamatorio alveolar e intersticial, así como la formación de membranas hialinas, que de forma global dificultan el reclutamiento pulmonar y aportan una importante rigidez al parénquima pulmonar.
De acuerdo con estos hallazgos, en caso de perforación del parénquima pulmonar durante la inserción del drenaje torácico, como en nuestro caso, puede no ocurrir un colapso pulmonar inmediato y, por lo tanto, la introducción sencilla del drenaje a través del parénquima pulmonar periférico pudiendo llegar a alcanzar las estructuras hiliares.
Ante un sangrado masivo a través del drenaje torácico tras su colocación debe sospecharse una lesión de grandes vasos, especialmente si se asocia inestabilidad hemodinámica, y el manejo inicial debe consistir en el pinzamiento inmediato del drenaje, así como medidas de estabilización hemodinámica. El tratamiento definitivo es quirúrgico y no debe demorarse, dado que un retraso en la resolución quirúrgica puede conllevar complicaciones como trombosis arterial pulmonar y la propagación de coágulos, un aumento de la poscarga del ventrículo derecho e infarto pulmonar6. El objetivo quirúrgico debe ser la retirada controlada del drenaje y la reparación de la arteria pulmonar dañada, que en ocasiones puede llegar a requerir la realización de una neumonectomía para controlar el sangrado7,8.
Se ha descrito el manejo conservador en pacientes hemodinámicamente estables mediante la retirada progresiva del drenaje a lo largo de varios días1, o embolización selectiva en caso de que la lesión afecte a una rama distal de la arteria pulmonar3.
Hay pocos casos en la literatura médica de perforación de arteria pulmonar, no existiendo ningún caso con salida del drenaje a través de la arteria contralateral, por lo que el manejo recomendado al igual que en el resto de los pacientes debe ser individualizado.
Los autores decidimos la realización de un abordaje bilateral secuencial para control proximal de la arteria pulmonar y reparación de los daños ocasionados por la perforación del drenaje, evitando la utilización de bypass cardiopulmonar, y por ende, de anticoagulación sistémica, evitando complicaciones asociadas al uso de circulación extracorpórea secundarias a la respuesta inflamatoria generalizada, lesiones por isquemia-reperfusión y por la liberación radicales de oxígeno, especialmente en el caso que presentamos de una paciente con una neumonía bilateral por Covid-19 con mala evolución clínica con ventilación mecánica por insuficiencia respiratoria.
En conclusión, la perforación iatrogénica de la arteria pulmonar es una complicación muy grave asociada a la colocación de un drenaje torácico que requiere de un manejo precoz para control del sangrado y reparación de la arteria pulmonar. De acuerdo con algunas series publicadas, la neumonía por Covid-19 puede conllevar una fibrosis pulmonar que facilite lesiones iatrogénicas con maniobras simples como puede ser la colocación de un drenaje torácico.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.