La colitis ulcerosa (CU) es una enfermedad inflamatoria intestinal que puede cursar con afectación extra-intestinal. En la presente carta, presentamos un caso atípico de manifestaciones pulmonares de CU.
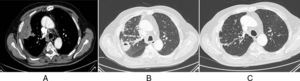
Varón de 70 años con antecedentes de CU estable los últimos 5 años bajo tratamiento con azatioprina. Consultó por cuadro de hemoptisis. Se realizó tomografía computarizada (TC) torácica que detectó nódulo cavitado de 18mm en lóbulo inferior derecho. Al mes, se realizó PET-TC que objetivó crecimiento (19,5mm) e hipermetabolismo (SUV 5,77) del nódulo. Broncoscopia sin alteraciones y estudio funcional respiratorio con leve alteración no obstructiva (FEV1/FVC 77, FEV1 [L] 2,22 [68%], FVC [l] 2,89 [65%]). Estudio microbiológico de las muestras endoscópicas, con auramina y detección de ácidos nucleicos para M. tuberculosis complex, negativos. Cuatro semanas después, el paciente presenta nuevo episodio de hemoptisis e insuficiencia respiratoria (pO2 de 52mmHg). Una nueva TC torácica objetiva masa de 7cm en lóbulo superior derecho (LSD) (fig. 1A). El estudio con contraste descartó tromboembolismo pulmonar. Se repitió la broncoscopia, de nuevo normal, con resultados negativos para citología y microbiología (detección directa y cultivos para bacterias, hongos y micobacterias). Ante la sospecha de absceso pulmonar, se inició tratamiento con clindamicina con una correcta evolución clínica. Sin embargo, la TC torácica de control a los tres meses objetivó resolución de dicha lesión con aparición de nueva imagen cavitada en el LSD (fig. 1B). Para descartar relación con la enfermedad intestinal, se realizó una colonoscopia que evidenció CU leve. Además, el estudio inmunológico (incluyendo anticuerpos anti-nucleares y anti-citoplasma) fue negativo.
A) Masa pulmonar en la periferia del LSD con centro hipodenso, de aspecto necrótico-abcesificado, con una pequeña burbuja aérea en su interior (imagen TC en ventana mediastino). B) Desaparición de la imagen previamente descrita, con aparición de un nuevo nódulo pulmonar cavitado en la proximidad. Se observan también la presencia de engrosamientos de paredes bronquiales e impactaciones bronquiolares en LSD (imagen TC en ventana pulmón). C) Desaparición de los hallazgos previos (imagen TC de control en ventana pulmón).
Dada la ausencia de diagnóstico se decidió la realización de biopsias pulmonares mediante toracotomía. La anatomía patológica evidenció acúmulos estériles de neutrófilos con áreas de necrosis y focos de neumonía organizada, sin evidencia de infiltración vascular. Estos hallazgos se interpretaron como compatibles con afectación pulmonar por su CU. Se inició tratamiento con prednisona 30mg cada 12h durante 2 semanas con resolución completa de las imágenes radiológicas (fig. 1C).
La CU es una enfermedad inflamatoria que afecta a la mucosa del colon. Sus principales manifestaciones son la diarrea, el dolor abdominal y las rectorragias1. Sin embargo, en un 10-30% de los casos puede acompañarse de manifestaciones extra-intestinales, sobre todo en articulaciones, piel y ojos. Las manifestaciones pulmonares asociadas a la CU son raras, múltiples e inespecíficas2,3. Los síntomas más frecuentes son la tos y las sibilancias3. En nuestro caso, los síntomas fueron hemoptisis e insuficiencia respiratoria, síntomas no habituales en las series publicadas2–4. Los hallazgos radiológicos son también muy variados. Entre los más frecuentes se incluyen las bronquiectasias y las opacidades en vidrio deslustrado3. Nuestra TC mostró nódulos pulmonares cavitados de curso migratorio, afectación descrita como muy inusual5. Las alteraciones histopatológicas más habituales son la inflamación de la vía aérea y las bronquiectasias2. En la biopsia pulmonar de nuestro paciente, se encontraron focos de neumonía organizada y nódulos necrobióticos. Estas zonas necróticas, evidenciadas por TC como abscesos, aparecieron de forma intermitente en la evolución del paciente. Hasta la fecha, se han descrito casos de brotes de neumonía organizada asociados a la CU4, pero los nódulos necrobióticos son más infrecuentes2. El tratamiento de la afectación pulmonar de la CU se basa en la corticoterapia4. En nuestro paciente, la respuesta al tratamiento con corticoides fue excelente, con completa resolución clínica y radiológica a las 2 semanas de su inicio.
En conclusión, presentamos un caso de afectación pulmonar de CU que destaca por presentarse en forma de brotes que cursan con hemoptisis, insuficiencia respiratoria e imágenes radiológicas nodulares pulmonares cavitadas migratorias, sin clínica intestinal asociada. El diagnóstico definitivo se obtuvo tras biopsia pulmonar y la respuesta al tratamiento esteroideo fue absoluta.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses relacionado directa o indirectamente con los contenidos del documento.