Las enfermedades pulmonares intersticiales difusas (EPID) tienen una etiología muy variada, aunque solo en el 35% de los casos es posible identificar el agente causal1. No en pocas ocasiones la enfermedad está desencadenada por un fármaco sistémico que el paciente consume con diversas indicaciones clínicas2,3 (agentes quimioterápicos, antiarrítmicos, antibióticos, anticonvulsivantes, antiinflamatorios, antihipertensivos o drogas ilícitas) y debería ser la primera etiología a considerar ante un paciente con EPID. Presentamos el primer caso descrito hasta el momento de una neumonitis intersticial secundaria al tratamiento con un fármaco antihipertensivo de reciente comercialización, el eprosartán. Pertenece a la familia de los antagonistas de los receptores de la angiotensina II (ARA II), que son fármacos ampliamente utilizados en el tratamiento de la hipertensión arterial. En general son muy bien tolerados y los efectos adversos descritos con mayor frecuencia son hipotensión, deterioro de la función renal, hiperpotasemia, tos y angioedema. En referencia a la toxicidad pulmonar secundaria a los ARA-II, suele ser muy infrecuente, aunque se han descrito casos aislados de neumonía intersticial subaguda, neumonía eosinofílica, broncoespasmo, tos aislada, derrame o engrosamiento pleural con ANA positivos (lupus eritematoso sistémico inducido por fármacos), laringoespasmo y edema de glotis2. Sin embargo, hasta ahora no había ningún caso descrito de toxicidad pulmonar atribuible a este nuevo ARA-II.
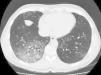
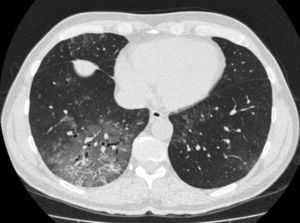
Se trata de un hombre de 53 años remitido a la consulta de neumología por clínica de 5 meses de evolución de tos con expectoración difícil y a veces hemoptoica y disnea progresiva a moderados esfuerzos. Era exfumador desde hacía 9 meses de 15 paquetes/año, sin referir otros hábitos tóxicos. No presentaba patología respiratoria previa ni exposición laboral a irritantes inhalados (profesión, aparejador). Su único antecedente patológico era que 8 meses antes había sido diagnosticado de hipertensión arterial ligera, sin lesión de órgano diana, y había iniciado tratamiento con eprosartán a dosis de 600mg cada 12h. A la exploración física estaba eupneico, con 16rpm, saturación transcutánea de oxígeno 98%, presión arterial 133/82mmHg, auscultación cardiaca normal y pulmonar con crepitantes en mitad inferior de hemitórax derecho. La radiografía de tórax presentaba pequeñas densidades bilaterales y la TC torácica mostraba un patrón en vidrio deslustrado en segmentos posterobasales del lóbulo inferior derecho y áreas parcheadas en lóbulo inferior izquierdo (fig. 1). El hemograma fue normal, y en la bioquímica solo destaca LDH 515 U/l. Estudios de autoinmunidad con factor reumatoide, ANA y ANCA negativos. Se realiza broncoscopia —que no muestra alteraciones—, cultivo bacteriano y micobacterias en el broncoaspirado negativo y citología bronquial normal. La biopsia transbronquial confirma el diagnóstico de neumonitis intersticial de predominio linfocitario, en ausencia de vasculitis, granulomas, eosinófilos y con escasa fibrosis del intersticio. La espirometría fue normal, pero la difusión pulmonar con helio (DLCO) fue del 41%. Pensando en la posibilidad de que la enfermedad pulmonar intersticial estuviera causada por el fármaco antihipertensivo que consumía el paciente, se retiró este medicamento. A los 20días el paciente experimentó una mejoría clínica significativa, cesando la tos y los esputos hemoptoicos y mejorando la disnea. A los 2meses de la retirada del fármaco el paciente se encontraba asintomático, y la TC torácica de control mostró una disminución del patrón intersticial con cambios que se limitan únicamente a la língula; su DLCO era del 70%. En la TC de control a los 6 meses se observó una resolución completa de la alteración intersticial, y la DLCO era normal. Dos años después de la supresión del fármaco el paciente sigue sin alteraciones clínicas, funcionales ni radiológicas.
Debido a la relación temporal entre la toma del fármaco y el inicio de la sintomatología, la reversibilidad del cuadro clínico y radiológico con la suspensión del fármaco sin haberse iniciado tratamiento con corticoides sistémicos, la ausencia de otro agente causal y los hallazgos de la biopsia4, se concluye que la neumonitis intersticial fue inducida por el eprosartán. Aunque los esputos hemoptoicos no son el síntoma típico de una neumonitis por fármacos, cedieron junto a la tos cuando se resolvió esta5. El interés de la comunicación de este caso radica en que no existen otros casos publicados de neumonitis intersticial asociada específicamente al eprosartán. Debemos tener siempre presente la posibilidad de causar EPID con cualquier fármaco, especialmente si es de reciente comercialización.
FinanciaciónEste trabajo no ha recibido financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.