Nocardia es una bacteria aerobia estricta, grampositiva y parcialmente ácido-alcohol-resistente, que forma largos filamentos ramificados1. Las especies de importancia médica son: N. asteroides, N. brasiliensis, N. pseudobrasiliensis y N. otitidiscaviarum. La infección por esta última es rara comparada con otras especies de Nocardia y una causa infrecuente de infección en humanos, incluso en pacientes inmunocomprometidos2-4. Todas las especies presentan una distribución universal y se encuentran de forma habitual en suelo, arena, polvo y agua estancada2,3.
Presentamos un caso de pioneumotórax secundario a Nocardia otitidiscaviarum, el de una mujer de 89 años con asma persistente leve, bronquiectasias en lóbulo superior e inferior izquierdo y obesidad. Había tenido 2neumonías adquiridas en la comunidad hacía aproximadamente 5 y 10 años. Nunca había fumado y era independiente para las actividades básicas de la vida diaria. Medicación habitual con benzodiacepinas, inhibidor de bomba de protones y broncodilatadores β 2 adrenérgicos de larga duración junto con corticoides (budesonida/formoterol 160/4,5 mcg, una inhalación cada 12 h) y β 2 adrenérgicos de corta duración a demanda desde hacía varios años. Acudió a Urgencias en diciembre del 2015 por presentar durante una semana tos sin expectoración, disnea progresiva de moderados esfuerzos, sensación febril, estreñimiento, náuseas y vómitos. Negaba dolor torácico, disuria u otros síntomas. En el examen físico se encontraba consciente, orientada y colaboradora, taquipneica con 20 respiraciones por minuto, SpO2 de 86% respirando aire ambiental, tensión arterial de 133/55mmHg, frecuencia cardíaca de 87 lpm y temperatura axilar de 39,6°C. A la auscultación pulmonar, el murmullo vesicular estaba conservado, con abundantes roncus dispersos. El resto de la exploración física resultó sin alteraciones. Se le realizó una radiografía de tórax en la que se observó engrosamiento peribronquial basal derecho, cardiomegalia y elongación aórtica. ECG sin alteraciones. Gasometría arterial con pH de 7,46; pCO2 de 30mmHg y pO2 de 48mmHg. Los datos de laboratorio alterados fueron sodio de 133 mmol/L, LDH de 460 U/L, PCR 22mg/L, leucocitosis de 10,83×109/L y neutrofilia de 9,35×109/L. La analítica de orina mostró piuria moderada.
Ante los diagnósticos de insuficiencia respiratoria aguda parcial, infección respiratoria e infección urinaria, se decidió ingreso hospitalario y se pautó como tratamiento antibiótico levofloxacino, además de aerosoles y corticoterapia. Se confirmó Escherichia coli en orina a los 3 días de ingreso.
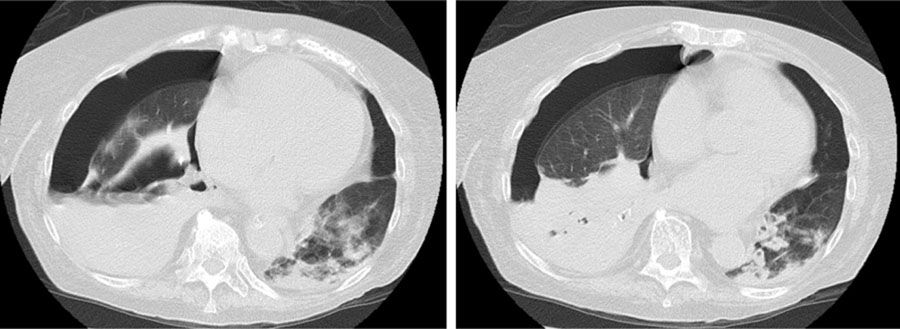
La paciente no evolucionó de manera favorable. Se visualizó 8 días después, mediante control radiográfico, una imagen de consolidación en lóbulo medio derecho e inferior izquierdo, por lo que, ante la sospecha de neumonía nosocomial, se cambió el tratamiento antibiótico a ceftazidima y ciprofloxacino. El día 9 apareció el antígeno de Neumococo positivo en orina. Los días 12 y 16 del ingreso se aisló N. otitidiscaviarum en cultivo de esputo y se modificó el tratamiento, de acuerdo con el estudio de sensibilidad, a cotrimoxazol, amikacina e imipenem. Posteriormente, ante el agravamiento de los síntomas, se solicitó una TC torácica (fig. 1) que mostró hidroneumotórax derecho y áreas de consolidación, algunas cavitadas, con predominio en base pulmonar derecha. Se colocó un tubo de drenaje pleural con salida de líquido purulento, en el que se constató un pH < 7,2 en un exudado de predominio polimorfonuclear. Se trataba, más concretamente, por lo tanto, de un pioneumotórax. Sin embargo, la paciente permaneció durante todo el ingreso necesitada de altos requerimientos de oxígeno para mantener SatO2 en torno a 90% y tras presentar un íleo paralítico que no se corrigió a pesar de colocación de sonda nasogástrica y rectal, falleció 35 días después del ingreso.
Cortes transversales de tomografia axial computarizada de tórax realizada en el día 23 de ingreso. Se observa hidroneumotórax derecho, atelectasia del lóbulo inferior derecho y áreas de condensación, algunas cavitadas, de predominio en base pulmonar derecha. En lóbulo inferior izquierdo se aprecian nódulos pulmonares cavitados y opacidades en vidrio deslustrado adyacentes a la zona de la condensación.
La nocardiosis es una infección supurativa que puede presentarse de forma aguda o crónica y tiende a diseminarse. Generalmente se manifiesta como una infección oportunista en individuos con inmunosupresión mediada por células T. Los factores de riesgo más frecuentes son las neoplasias ocultas, la diabetes, el VIH y la EPOC3-5, aunque también puede ocurrir en pacientes inmunocompetentes (hasta en un tercio de los casos)3,5,6. Tanto la inhalación como la inoculación cutánea son las rutas más frecuentes de infección1,4,5. La nocardiosis pulmonar es la presentación clínica más común. Es esta una enfermedad esporádica, grave, que predomina en el género masculino y en la cuarta década de la vida2,7. La afectación del sistema nervioso central y del tejido subcutáneo puede aparecer hasta en un 30% y en un 15% de los casos5,7, respectivamente.
Nuestra paciente tenía como factores de riesgo para la enfermedad por Nocardia la presencia de bronquiectasias y el uso crónico de corticoides inhalados. Los hallazgos radiológicos son variables e inespecíficos en forma de consolidaciones, nódulos difusos o masas que pueden cavitarse y, con menor frecuencia, derrame pleural, neumotórax y patrones intersticiales difusos4,6-11, aunque hasta una tercera parte de los pacientes puede no tener evidencia radiológica de afectación pulmonar. Es una enfermedad curable, pero tiene una alta tasa de mortalidad, que puede llegar a ser mayor del 50% en los casos fulminantes6,12. En pacientes con infección severa, sin afectación del sistema nervioso central, se recomienda iniciar trimetoprim-sulfametoxazol (15mg/kg al día intravenoso), más amikacina (7,5mg/kg intravenoso cada 12 h)9. El tratamiento inicial se debe administrar por vía intravenosa por lo menos durante 3-6 meses o hasta mejoría clínica documentada. En infección pulmonar severa se recomienda tratamiento durante 6 a 12 meses o más6,9,13.
N. otitidiscaviarum suele ser resistente a trimetoprim-sulfametoxazol, pero habitualmente es sensible a amikacina y minociclina5,9. Son pocos los casos reportados de pioneumotórax secundarios a Nocardia8,12,14,15. Los que están descritos terminaron resolviéndose, probablemente por el diagnóstico más temprano del cuadro y al darse en pacientes más jóvenes (de 32, 47, 74 y 78 años). En nuestro caso la paciente falleció a pesar de haberse pautado una amplia cobertura antibiótica, que al final fue ajustada al antibiograma, quizá debido a la edad avanzada y a la detección tardía de las complicaciones.