La terapia inhalada constituye el pilar fundamental del tratamiento farmacológico de los pacientes con enfermedad pulmonar obstructiva crónica (EPOC)1. La Guía Española de la EPOC (GesEPOC)2, recomienda un tratamiento farmacológico individualizado según las características, nivel de síntomas y riesgo de exacerbaciones del paciente. La estrategia global para el manejo de la EPOC (GOLD)3 apuesta también por un enfoque personalizado y propone, desde su actualización de 2019, la utilización de algoritmos diferenciados para la elección del tratamiento inicial y de mantenimiento4. Estas novedosas propuestas plantean llevar a cabo una evaluación y un ajuste dinámico del tratamiento a lo largo del seguimiento, a través de estrategias de intensificación o reducción (escalado/desescalado), especialmente en aquellos pacientes en los que, pese a exhibir una correcta técnica inhalatoria y cumplimiento del tratamiento pautado, no se haya logrado un adecuado control de la enfermedad.
Si bien, dichas estrategias terapéuticas tienen como objetivo principal mejorar la adecuación del tratamiento farmacológico a lo largo del curso de la enfermedad, pueden conllevar ciertos cambios a tener en cuenta, no solo en los fármacos administrados, sino también en los dispositivos de inhalación que los vehiculizan. Según el documento de consenso sobre terapia inhalada elaborado por la European Respiratory Society y la International Society for Aerosols in Medicine, cuando un paciente está familiarizado con un dispositivo y realiza correctamente la técnica inhalatoria, este no debe cambiarse, si no es de forma pactada e instruyéndole sobre su uso5. Esta recomendación se basa en que los cambios en los sistemas de inhalación pueden traer consigo errores en su utilización, especialmente si precisan técnicas inhalatorias distintas, así como una falta de cumplimentación del tratamiento6–8.
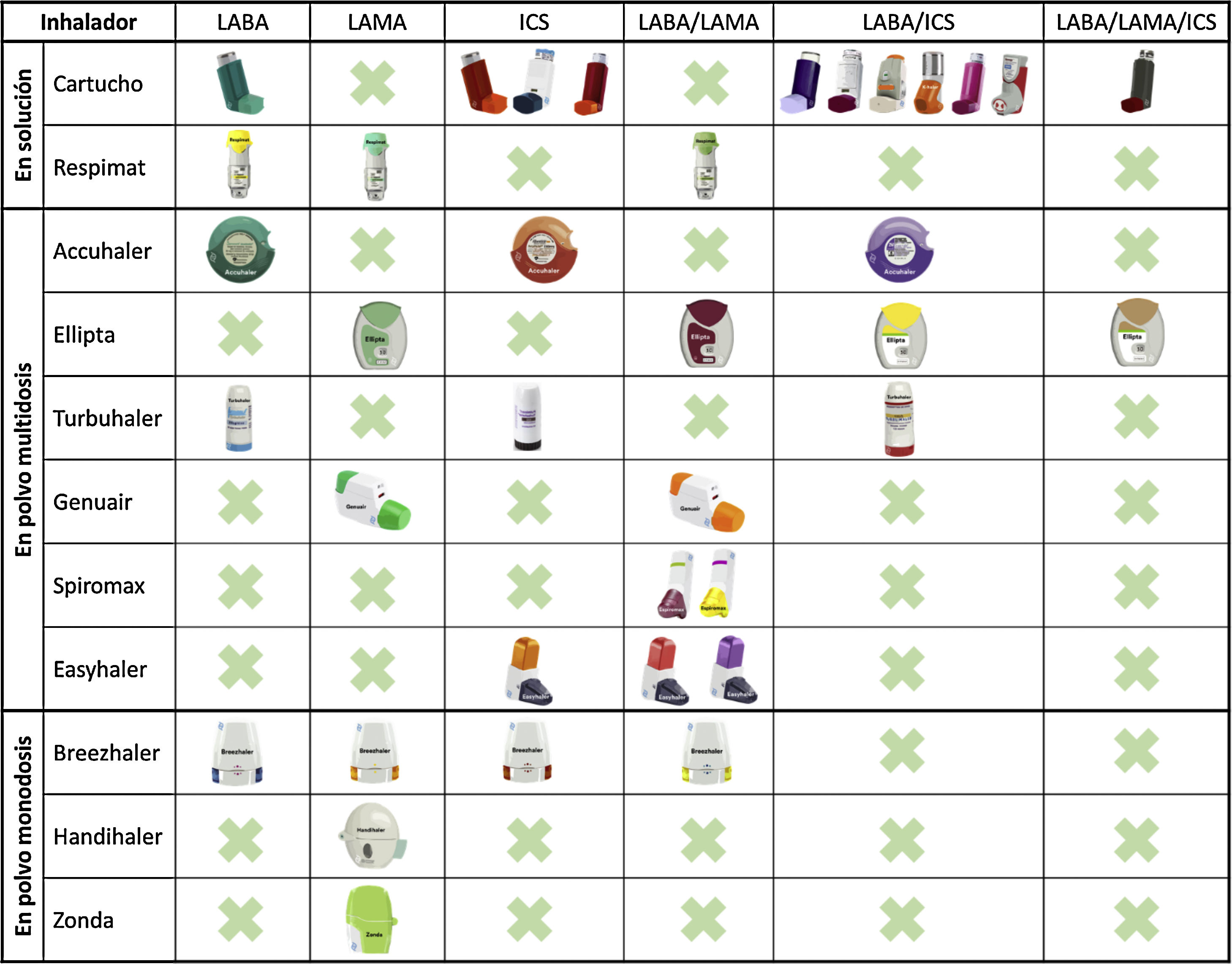
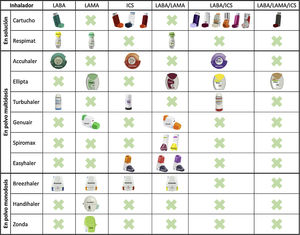
En los últimos años, se ha producido un notable desarrollo farmacológico que ha dado lugar a la aparición de nuevas moléculas y dispositivos de inhalación para el tratamiento de la EPOC. Sin embargo, si analizamos los principales sistemas de inhalación disponibles, podemos comprobar que, a día de hoy, no existe ningún dispositivo comercializado con todos los grupos farmacológicos (broncodilatadores de acción prolongada y corticoides inhalados en monoterapia y en asociación doble y triple) que se emplean en el tratamiento de esta enfermedad (fig. 1). Esto supone que, para llevar a cabo estrategias de escalado y desescalado de la medicación durante el seguimiento, sea en ocasiones inevitable realizar cambios o combinar distintos dispositivos de inhalación en un mismo paciente.
En este escenario parece lógico hacer una elección del dispositivo de inhalación pensando, no solo en el tratamiento actual, sino también en los posibles cambios en el futuro. Con este objetivo, elegir dispositivos de inhalación que presenten un mecanismo de acción similar debería ser considerado como una variable más en la selección del tratamiento farmacológico. En el caso de elegir inhaladores en solución, la combinación de cartuchos presurizados con Respimat® aborda todas las combinaciones posibles. En los dispositivos de polvo seco multidosis, la combinación Accuhaler® y Ellipta® cubriría igualmente todas las opciones terapéuticas con dispositivos similares en su mecanismo de acción. En los dispositivos de polvo seco monodosis, no existe una combinación que cubra todas las opciones mientras no se complete el desarrollo de Breezhaler® con la combinación LABA/ICS9 o bien dispongamos de una triple terapia.
Cada dispositivo de inhalación tiene ventajas e inconvenientes, de modo que la elección de uno u otro deberá ser individualizada y vendrá determinada principalmente por las características del paciente, la medicación que precise, la facilidad con la que utilice el dispositivo y sus propias preferencias10,11. Además, en virtud de lo expuesto anteriormente, consideramos que el escalado/desescalado del tratamiento farmacológico en la EPOC debe ser un factor más a tener en cuenta a la hora de escoger un dispositivo de inhalación. Es prioritario poder disponer en un futuro de opciones terapéuticas que nos permitan realizar cambios en la medicación a lo largo del seguimiento, con el menor número de modificaciones posibles en el dispositivo. De esta manera, se contribuirá a conseguir una mayor efectividad clínica a lo largo de toda la evolución de la enfermedad.