El asma es una enfermedad crónica compleja, heterogénea, con una gran variabilidad y que tiene un enorme impacto, no sólo en los pacientes que la padecen sino también en sus familias y en la sociedad en general. La educación del paciente asmático y su familia son el elemento esencial para la intervención terapéutica. A través de la educación, entendida como un proceso continuo, dinámico y adaptado, se van a poder conseguir cambios en las actitudes y conductas del paciente y su familia, que habrán de llevar, sin duda, a mejorar la calidad de vida de los mismos. Entre otras intervenciones no farmacológicas, la rehabilitación respiratoria representa una alternativa de tratamiento, y está dirigida fundamentalmente a los pacientes que padecen asma moderada y severa. Puesto que las últimas guías de práctica clínica publicadas en la literatura científica recomiendan ambas estrategias de tratamiento, pero los resultados de las publicaciones al respecto son diversos, el objetivo del presente trabajo fue describir la eficacia de los programas de educación terapéutica y el papel de la de rehabilitación respiratoria en el tratamiento del paciente asmático.
Asthma is a chronic complex and heterogeneous disease, with great variability and has a huge impact, not only on patients who suffer the disease but also their families and society in general. The education of the asthmatic patient and their families is essential for therapeutic intervention. Through continuous, dynamic and adaptive education, changes in attitudes and behaviours of the patient and family can be achieved, and will undoubtedly lead to an improvement in their quality of life. Among other non-pharmacological interventions, respiratory rehabilitation is an alternative treatment, and is primarily aimed at patients with moderate to severe asthma. Although the latest clinical practice guidelines published in the scientific literature recommend two strategies for treatment, the results of relevant publications are diverse. The objective of this study was to describe the effectiveness of therapeutic and educational programs in respiratory rehabilitation of the asthmatic patient.
El asma se define como una «inflamación crónica de las vías aéreas en la que desempeñan un papel destacado determinadas células y mediadores. El proceso se asocia con la presencia de hiperrespuesta bronquial (HRB) que produce episodios recurrentes de sibilancias, disnea, opresión torácica y tos, particularmente durante la noche o la madrugada. Estos episodios se asocian generalmente con un mayor o menor grado de obstrucción al flujo aéreo a menudo reversible de forma espontánea o con tratamiento», según la Estrategia Global para el Asma1.
Se trata de una enfermedad crónica cuyo curso se extiende a todas las etapas de la vida. Una proporción importante de las personas que padecen asma sufren sus primeros síntomas en los primeros años de vida. En nuestro país, su prevalencia es intermedia y afecta al 3–4% de la población adulta y al 8% de la infantil. Su frecuencia ha aumentado en los últimos 20–30 años, y es menos acentuada en los países en vías de desarrollo que en los desarrollados. Las hipótesis que marcan este incremento parten de un posible trastorno de la maduración del sistema inmunológico de los niños de los países industrializados (hipótesis higienista), considerada consecuencia de la insuficiente exposición a agentes infecciosos derivada de los cuidados avanzados de la sanidad de estos países2–5.
Educar al paciente representa hoy una práctica indisociable de la terapéutica en el paciente asmático. Se trata de una tarea difícil y que precisa de una verdadera formación del médico y del resto de profesionales sanitarios, antes de poder realizar la transferencia de competencias al paciente, pero sobre todo porque la formación de este tipo de pacientes crónicos representa un auténtico desafío en todas sus etapas por ser un colectivo heterogéneo por su edad, por su origen sociocultural y por sus necesidades, entre otros, en el que la motivación a aprender va a depender, en gran parte, de su grado de aceptación de la enfermedad y de su manejo6. El proceso educativo va a permitir el autocontrol, la toma de decisiones autónomas sobre su enfermedad, ajustando algunos aspectos del tratamiento a lo largo de la misma, de acuerdo a un plan de acción previamente pactado, escrito y desarrollado bajo la supervisión del médico.
Paralelamente, las intervenciones desde la rehabilitación respiratoria están dirigidas al estado de intercrisis, es decir sobre las consecuencias ocasionadas por la hiperrespuesta y la obstrucción bronquial, donde se producen alteraciones en la pared de la vías aéreas: contracción del músculo liso bronquial, inflamación y edema de la pared; y una exagerada secreción mucosa, con aumento de la viscoelasticidad y la adhesividad con deshidratación de las secreciones, lo que dificulta su transporte. El objetivo del presente trabajo fue describir la eficacia de los programas de educación terapéutica y el papel de la de rehabilitación respiratoria en el tratamiento del paciente asmático.
Eficacia de los programas de educación terapéutica en el paciente asmáticoEl asma es una enfermedad crónica compleja, heterogénea, con una gran variabilidad y que tiene un enorme impacto, no solo en los pacientes que la padecen sino también en sus familias y en la sociedad en general.
Dado que actualmente no disponemos de un tratamiento curativo para el asma, a pesar de los avances en el tratamiento farmacológico, el objetivo fundamental es su control. Aunque se dispone de medios para conseguir un buen control y mejorar la calidad de vida de los enfermos asmáticos, la realidad es distinta7–9. Probablemente la explicación a este fenómeno sea, por un lado, la variabilidad y complejidad de la misma enfermedad y, por otro, los aspectos relacionados con la falta de adherencia al tratamiento.
Todas las recomendaciones, guías y protocolos, establecen el papel de la educación como elemento clave en el manejo y control de esta enfermedad10–17. Las más recientes (Global Iniciative for Asthma y British Guideline on the Management of Asthma) insisten en la prioridad de establecer una alianza-asociación del paciente y su familia con el médico18,19.
Según la Organización Mundial de la Salud (OMS), «la educación terapéutica es un proceso continuo, integrado en los cuidados y centrado sobre el paciente. Comprende actividades organizadas de sensibilización, información, aprendizaje y acompañamiento psicosocial relacionado con la enfermedad y el tratamiento prescrito. Contempla ayudar al paciente y a sus próximos a comprender la enfermedad y el tratamiento, cooperar con los profesionales educadores, vivir lo más sanamente posible y mantener o mejorar la calidad de vida. La educación debería conseguir que el paciente fuera capaz de adquirir y mantener los recursos necesarios para gestionar óptimamente su vida con la enfermedad» (tabla 1). La educación terapéutica va dirigida a pacientes con enfermedades crónicas a diferencia de la educación para la salud cuyo ámbito es la población sana y permite ayudar a los pacientes a adquirir o mantener las competencias necesarias para gestionar mejor su vida con una enfermedad crónica20.
Objetivos de la educación terapéutica
| Objetivos generales |
| Disminuir la morbimortalidad |
| Mejorar la calidad de vida: |
| Llevar una vida normal incluyendo la actividad física-deportiva |
| Conseguir el mínimo o ausencia de absentismo escolar |
| Disminuir el número de crisis, visitas a urgencias e ingresos hospitalarios |
| Mantener la mejor función pulmonar posible |
| Control óptimo de la inflamación (p. ej., FENO) |
| Mínima terapia farmacológica con los mínimos efectos secundarios |
| Favorecer el autocontrol y control de la familia |
| Reconocer los signos y síntomas de mal control |
| Reconocer precozmente una reagudización y tratarla con decisiones autónomas |
| Mantener una adherencia-concordancia con la terapia de mantenimiento y con estilos de vida adecuados |
| Objetivos específicos |
| Conocer y comprender el asma: |
| Enseñar al niño y su familia lo que es el asma y ayudar a aceptarlo |
| Enseñar de forma muy simple su fisiopatología, síntomas y probable evolución |
| Ayudar a indentificar sus factores desencadenantes y cómo evitarlos en la medida de lo posible |
| Ayudar a identificar los signos precoces de una crisis y los signos de gravedad |
| Enseñar la diferencia entre los fármacos: aliviadores para las crisis y controladores como mantenimiento |
| Conseguir dominar determinadas técnicas y habilidades: |
| Dominar las técnicas de inhalación y el manejo del FEM |
| Dominar o controlar algunas situaciones diarias como la actividad deportiva o el estrés (control de la respiración, o evitación de algunos desencadenantes) |
| Asumir actitudes, comportamientos y estilos de vida positivos: |
| Expresar y participar de las vivencias en relación a su enfermedad |
| Entrenar en el automanejo guiado con un plan de acción escrito |
| Posibilitar la toma de decisiones autónomas (autocontrol): saber cuándo pedir ayuda |
| Gestionar su enfermedad en armonía con sus actividades y proyectos |
| Desarrollar comportamientos de prevención de las exacerbaciones en situaciones de riesgo |
| Aumentar la satisfacción personal y la confianza en el profesional sanitario así como en el tratamiento |
| Disminuir costes |
Modificado de An Pediatr (Barc). 2007;66:496–517.
La evidencia de este espectacular incremento en la atención a la educación del asmático, queda plasmada en el crecimiento exponencial de artículos publicados. Desde el año 1974 en que se registra un artículo por año (Medline), en 1990 con 44 artículos, al 2009 en el que aparecen más de 2.000 artículos publicados6.
La revisión de la literatura médica publicada en los últimos años permite afirmar que los programas educativos que cumplan determinados criterios (información general sobre asma, uso correcto de los inhaladores, control de los factores de riesgo, identificación precoz de la crisis, uso correcto del flujo espiratorio máximo [FEM], plan de automanejo, etc.) son útiles para disminuir la morbimortalidad y la demanda asistencial, tanto en adultos como en niños (nivel de evidencia i) (tabla 2)21–23.
Las evidencias (nivel i) sobre educación en asma
| La educación es un componente terapéutico fundamental para el automanejo del asma |
| La intervención educativa en pacientes asmáticos que incluye programas cuyo objetivo es el automanejo, basándose en metas pactadas, mejora los resultados en salud, el uso de recursos sanitarios y los costes |
| La disponibilidad de un plan de acción por escrito, junto con la adquisición de conocimiento, habilidades y la existencia de revisiones periódicas constituyen la forma más efectiva de las intervenciones educativas |
| Una herramienta educativa fundamental es la provisión a los pacientes de planes de acción individualizados por escrito, bien basado en síntomas o en la medición del FEM |
| Los planes de acción más efectivos son los que contemplan los 4 elementos: uso del mejor valor personal del FEM, permitir la modificación de las dosis de GCI de base, permitir el uso precoz de corticoides orales, definir cuando solicitar ayuda médica |
FEM: flujo espiratorio máximo; GCI: glucocorticoides inhalados.
Modificado de An Pediatr (Barc). 2007;66:496–517.
Por tanto, la educación del paciente asmático y su familia son un elemento esencial para la intervención terapéutica. A través de la educación, entendida como un proceso continuo, dinámico y adaptado, se van a poder conseguir cambios en las actitudes y conductas del paciente y su familia, que habrán de llevar a mejorar la calidad de vida de los mismos.
Intentemos responder a las siguientes preguntas: ¿Por qué educar?, ¿a quién educar? y ¿quién debe educar? Diversos estudios demuestran que la utilización de programas educativos conlleva una reducción importante en el número de visitas médicas no programadas, consultas en unidades de urgencias, porcentaje de hospitalizaciones, pérdidas de días de escolarización y, además, una mejor prescripción y uso de fármacos antiinflamatorios y broncodilatadores. Estos resultados son incluso mejores cuanto mayor es la gravedad del asma24.
Una revisión sistemática realizada por el grupo Cochrane21 sobre la eficacia de los programas de educación terapéutica, orientados a los autocuidados para pacientes asmáticos adultos, analizó los resultados de 36 ECA concluyendo que estos programas son más eficaces en comparación con otras intervenciones. Los resultados de la presente revisión mostraron resultados significativos en la disminución de hospitalizaciones (RR 0,64, 95% IC de 0,50 a 0,82), los días de baja en el trabajo o en la escuela (RR 0,79, 95% IC de 0,67 a 0,9) y asma nocturno (RR 0,67, 95% IC de 0,56 a 0,79). Estos programas están orientados a capacitar al paciente para ajustar la medicación usando un plan de acción escrito que incluye la monitorización de su flujo espiratorio y de los síntomas.
Otra revisión sistemática realizada por Wolf et al22 determinó la eficacia de la educación para el automanejo del asma en niños. Identificaron 45 ensayos clínicos aleatorizados (ECA) y controlados de programas educativos de automanejo del asma en niños y adolescentes de 2 a 18 años. De ellos resultaron idóneos 32 que comprendían a 3.706 pacientes. Los autores encontraron una asociación entre estos programas y las mejorías en las mediciones del flujo espiratorio (95% IC −0,49 a −0.08), las escalas de autoeficacia (95% IC −0,49 a −0,07), las reducciones de los días de absentismo escolar (95% IC −0,23 a −0,04), los días de actividad restringida (95% IC −0,49 a −0,08), el número de visitas a las unidades de emergencias (95% IC −0,33 a −0,09) y las noches con molestias ocasionadas por el asma. Estos efectos tuvieron un mayor impacto en casos de asma moderada—severa y en los estudios que utilizaron el FEM comparado con los que usaron sólo síntomas (nivel de **evidencia i).
Según Korta et al24 la educación terapéutica es efectiva y produce una reducción de uso de recursos y de los costes de salud, así como una mejoría de la calidad de vida del paciente. Para ser efectivos, los programas deben incluir educación para el automanejo, el uso de un plan de acción por escrito individualizado y asociarse a revisiones periódicas del paciente.
Cuando se plantea quién debe ser educado, no solo se debe pensar en el paciente. Es importante la educación de los responsables de planificación sanitaria, los profesionales sanitarios, personal no sanitario (profesores, entrenadores, familiares o cuidadores) e incluso ampliando a la población en general.
Existen muchas personas responsables de la educación del paciente asmático: médicos o enfermeras especializadas o interesadas en asma, fisioterapeutas, farmacéuticos, personal no sanitario como profesores, e incluso padres o enfermos con más experiencia. Esto último es especialmente importante en los adolescentes asmáticos.
Resulta necesario incidir en que la tendencia al incremento de la morbilidad y mortalidad del asma, a pesar de los avances científicos y las nuevas modalidades terapéuticas, han hecho evidente la relativa ineficacia del manejo médico, enfatizando la posibilidad de utilizar las intervenciones no farmacológicas, como los programas de rehabilitación respiratoria, así como la influencia sobre el estilo de vida, los factores conductuales y los factores ambientales sobre su manejo y el cumplimiento de las prescripciones médicas, como medidas coadyuvantes en el tratamiento del paciente asmático6.
Programas de rehabilitación respiratoria en el paciente asmáticoLa American Thoracic Society (ATS) y la European Respiratory Society (ERS) definen la rehabilitación respiratoria como «una intervención basada en la evidencia, multidisciplinar e integral para los pacientes con enfermedades crónicas respiratorias que son sintomáticos y con frecuencia tienen mermadas las actividades de la vida diaria. Integrada en el tratamiento individualizado del paciente, la rehabilitación pulmonar se dirige a reducir los síntomas y optimizar el estatus funcional, incrementar la participación y reducir los costes sanitarios mediante la estabilización o revirtiendo las manifestaciones clínicas de la enfermedad»25. En la práctica, la rehabilitación respiratoria hace referencia al conjunto de técnicas físicas encaminadas a eliminar las secreciones de las vías respiratorias y mejorar la ventilación pulmonar, y está indicada en multitud de enfermedades crónicas respiratorias como el asma o la EPOC.
Actualmente en España, la rehabilitación respiratoria en el asma despierta un interés creciente, sin embargo, presenta una baja implantación ya que según la Sociedad Española de Rehabilitación Cardiorrespiratoria (SORECAR) solo el 6% de estos pacientes realizan ejercicios de rehabilitación respiratoria.
La evidencia científica sobre la efectividad de dichos programas en algunas enfermedades respiratorias como el asma es insuficiente, debido a las limitaciones inherentes a estos estudios como la imposibilidad de mantener el cegamiento de pacientes y terapeutas, así como la ausencia de protocolos de actuación, por lo que existe una falta de consenso sobre la técnica estándar con la que poder comparar las nuevas técnicas emergentes y una escasa objetividad en las variables medidas26.
Un programa general de rehabilitación respiratoria integral se compone de tratamiento farmacológico, educación sanitaria y rehabilitación respiratoria. La rehabilitación respiratoria en los pacientes asmáticos va dirigida fundamentalmente a los pacientes que padecen asma moderada y severa. Los objetivos de estos programas se exponen en la tabla 327,28.
Objetivos de los programas de rehabilitación respiratoria en el asma
| Diseñar un plan de acción individualizada en función de la gravedad, edad y capacidad física del sujeto |
| Reducir la obstrucción de las vías aéreas y prevenir y tratar las complicaciones derivadas de la misma |
| Administrar pautas de manejo a los pacientes y familiares de control e identificación de los síntomas |
| Reeducar el patrón respiratorio optimizando su funcionamiento en el periodo intercrisis |
| Aumentar las fases espiratorias con ayudas instrumentales |
| Realizar una técnica correcta inspiratoria |
| Practicar técnicas de relajación para el control de la ansiedad en los periodos de crisis |
| Tratar los tejidos blandos para procurar una mecánica ventilatoria adecuada |
| Introducir el ejercicio físico, mejorar la condición nutricional y calidad de vida del paciente |
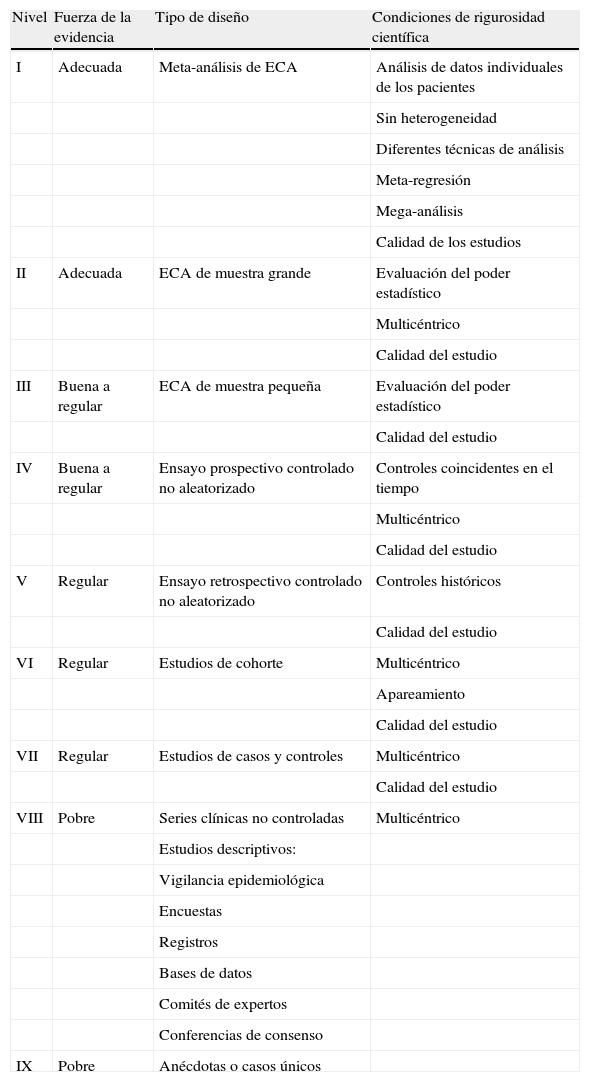
En los pacientes asmáticos, la fisioterapia respiratoria está dirigida a la fase de intercrisis con objeto de disminuir las consecuencias de la hiperrespuesta y obstrucción bronquial29. Los fisioterapeutas son los profesionales sanitarios especializados que realizan las técnicas de rehabilitación respiratoria bajo la supervisión del médico rehabilitador y/o el neumólogo, y administran pautas a los pacientes sobre técnicas de autodrenaje y ventilación, así como recomendaciones para la práctica de ejercicios terapéuticos. Las revisiones sistemáticas realizadas por el grupo Cochrane muestran que las técnicas respiratorias más empleadas en el tratamiento del asma son: los ejercicios de reeducación del patrón respiratorio, el entrenamiento físico para los músculos respiratorios y periféricos, las técnicas espiratorias y ayudas instrumentales de limpieza mucociliar, el ejercicio aeróbico y las técnicas complementarias. Los niveles de calidad de la evidencia científica que se utilizarán en el presente trabajo se muestran en la tabla 4.
Niveles de calidad de la evidencia científica de la Agència d’Avaluació de Tecnologia Mèdica (AATM)
| Nivel | Fuerza de la evidencia | Tipo de diseño | Condiciones de rigurosidad científica |
| I | Adecuada | Meta-análisis de ECA | Análisis de datos individuales de los pacientes |
| Sin heterogeneidad | |||
| Diferentes técnicas de análisis | |||
| Meta-regresión | |||
| Mega-análisis | |||
| Calidad de los estudios | |||
| II | Adecuada | ECA de muestra grande | Evaluación del poder estadístico |
| Multicéntrico | |||
| Calidad del estudio | |||
| III | Buena a regular | ECA de muestra pequeña | Evaluación del poder estadístico |
| Calidad del estudio | |||
| IV | Buena a regular | Ensayo prospectivo controlado no aleatorizado | Controles coincidentes en el tiempo |
| Multicéntrico | |||
| Calidad del estudio | |||
| V | Regular | Ensayo retrospectivo controlado no aleatorizado | Controles históricos |
| Calidad del estudio | |||
| VI | Regular | Estudios de cohorte | Multicéntrico |
| Apareamiento | |||
| Calidad del estudio | |||
| VII | Regular | Estudios de casos y controles | Multicéntrico |
| Calidad del estudio | |||
| VIII | Pobre | Series clínicas no controladas | Multicéntrico |
| Estudios descriptivos: | |||
| Vigilancia epidemiológica | |||
| Encuestas | |||
| Registros | |||
| Bases de datos | |||
| Comités de expertos | |||
| Conferencias de consenso | |||
| IX | Pobre | Anécdotas o casos únicos |
Modificado de: Jovell AJ, Navarro-Rubio MD. Evaluación de la evidencia científica. Med Clin (Barc) 1995;105:740–3.
Las alteraciones del comportamiento respiratorio de los pacientes asmáticos se traducen en broncoconstricción, aumento del volumen pulmonar residual y alteración de la respiración abdominodiafragmática que provocan un mayor reclutamiento de los músculos intercostales frente al diafragma30. Durante la fase espiratoria se mantiene el reclutamiento de la musculatura inspiratoria impidiendo que la presión abdominal aumente al final de la espiración, lo que sitúa en ventaja mecánica al diafragma para su acción, provocándose una hiperinsuflación pulmonar.
El objetivo de reeducar el patrón respiratorio es desarrollar un modelo más eficiente de la respiración reduciendo así la disnea. Esto generalmente se logra, disminuyendo la velocidad de respiración y activando la respiración abdominodiafragmática. También se ha sugerido que al disminuir la hiperventilación y la hiperinsuflación, aumenta el dióxido de carbono, disminuyendo los efectos de la hipocapnia y los síntomas relacionados con el asma31.
Es importante desarrollar ejercicios respiratorios dirigidos al control del patrón respiratorio, aumentando la conciencia de la respiración nasal y disminuyendo la ventilación para restablecer un patrón de movimiento más lento. La práctica de ejercicios respiratorios en los pacientes con asma ha demostrado beneficios relacionados con la calidad de vida percibida31.
Con el fin de evaluar la eficacia de estos ejercicios, en el estudio de Thomas et al32 se reclutaron 33 pacientes asmáticos a los que se les realizó tratamiento de fisioterapia respiratoria y educación terapéutica, frente a un programa de educación terapéutica aislado, con un periodo de seguimiento de hasta 6 meses después de la finalización del estudio. Los autores concluyeron que los programas de fisioterapia centrados en la reeducación del patrón respiratorio, obtuvo mayores beneficios en el Nijmegen Questionnaire y el Asthma Quality of Life Questionnaire (AQLQ) en los dominios síntomas, actividades, emociones y ambiente, frente al programa de educación aislado (nivel de evidencia iii).
Existen estudios con diseños metodológicos similares en los que se analiza la práctica de técnicas para mejorar la conciencia respiratoria, como en el caso del yoga, pues incluye ejercicios respiratorios como componente principal33–35. En el estudio de Vedanthan et al33 reclutaron 17 pacientes asmáticos entre 17 y 52 años de edad que fueron aleatoriamente asignados a un grupo de tratamiento que recibió yoga durante 16 semanas y un grupo control. Todos los participantes registraron diariamente los síntomas percibidos, la medicación empleada, asimismo se realizó una espirometría a cada participante semanalmente. Los resultados mostraron como el grupo que recibió tratamiento de yoga (ejercicios respiratorios destinados a reeducar el patrón respiratorio como componente principal) disminuyeron el consumo de agonistas beta2 (IC del 95%: 2,94 a 8,70) aunque no se obtuvieron diferencias en la función pulmonar en comparación con el grupo control (nivel de evidencia iii).
Nagarathna y Nagendra34 también hallaron diferencias, en relación al consumo de agonistas beta2 y al número de ataques de asma, a favor del grupo de 53 pacientes que practicaron dos semanas de yoga, con ejercicios respiratorios destinados a reeducar el patrón respiratorio, en comparación con los 53 pacientes que formaban el grupo control, siendo emparejados por edad, sexo, tipo y gravedad del asma (nivel de evidencia iii).
Parece existir un consenso en que las estrategias respiratorias para ser efectivas deben ser practicadas de una manera habitual por el paciente. Durante su aprendizaje debe ponerse énfasis en la mecánica ventilatoria adecuada y no en la profundidad de la respiración, ya que este último aspecto podría exacerbar los broncoespamos36.
Las instrucciones que se le dan al paciente consisten en identificar y diferenciar el movimiento del diafragma y de la parrilla costal durante el tiempo inspiratorio y espiratorio (retroceso elástico de la musculatura abdominal), para posteriormente aprender a sincronizarlos. Al mismo tiempo, se enseña a vaciar el aire prolongando el tiempo espiratorio, con un control de la salida del aire con labios fruncidos, y a disminuir las compensaciones de la musculatura accesoria, con movimientos de los hombros hacia arriba o realizar una respiración supracostal durante la inspiración37. Las técnicas desinsuflativas incluyen el freno labial, la espiración en tiempos y la inspiración abreviada. La reeducación suele practicarse inicialmente sentado delante de un espejo con ayudas propioceptivas por parte el fisioterapeuta, posteriormente es el propio paciente el que coloca sus manos en dichas localizaciones para sentir el movimiento y dirigir el aire (o facilitar su salida, si acompaña a la musculatura abdominal en la fase espiratoria), hasta realizar la respiración abdominodiafragmática en cualquier postura o situación.
Con objeto de demostrar qué ejercicios reportan mayores beneficios, existen publicaciones en las que se compara la técnica diafragmática, con otras modalidades terapéuticas, como el estudio de Girodo et al38 en el que se reclutaron 67 pacientes que fueron aleatoriamente asignados a ambos grupos de tratamiento durante 16 semanas, y en comparación con un grupo que estaba en lista de espera y que no recibió tratamiento alguno (grupo control). Los pacientes que realizaron la técnica diafragmática obtuvieron una reducción en la intensidad de los síntomas asmáticos y un menor uso de medicación. Sin embargo dichas mejoras no fueron mantenidas en el tiempo, pues tras un periodo de dos meses en el que se revaluó a la muestra, la mayoría de los pacientes volvieron a sus hábitos de vida sedentarios y dejaron de practicar las pautas de ejercicios aprendidas (nivel de evidencia iii), por lo que parece importante combinar dichos programas de rehabilitación respiratoria con medidas educaciones con objetivo de aumentar la adherencia a los tratamientos.
Parece que existe un cierto consenso en no recomendar los ejercicios de reeducación del patrón respiratorio en todos los tipos de asma. En una revisión sistemática, en la que se analizaron 6 ECA, sobre la eficacia de dichos ejercicios, se concluyó que no parecen ser eficaces en el asma severa, pero sí poseen efectos beneficiosos en el asma moderada39 (nivel de evidencia i).
Entrenamiento de los músculos respiratoriosLa segunda categoría de ejercicios son los que están orientados al entrenamiento de los músculos respiratorios, sin embargo existen controversias al respecto. Como en cualquier otro músculo esquelético, la musculatura respiratoria inspiratoria y espiratoria puede entrenarse mediante los principios de sobrecarga y especificidad para producir adaptaciones que permitan mejorar la fuerza y la resistencia. La controversia se basa en si existe algún valor clínico o funcional de este entrenamiento, en los pacientes asmáticos.
La disnea y la baja tolerancia al esfuerzo se incrementan como consecuencia de la debilidad muscular que presentan los pacientes con patologías respiratorias crónicas. Habitualmente se ha recomendado el entrenamiento de la musculatura inspiratoria principal (diafragma) partiendo de la creencia de que la musculatura inspiratoria estaba debilitada en los pacientes asmáticos. Los estudios más recientes indican sin embargo, que la musculatura inspiratoria presenta adaptaciones al sobreesfuerzo, como hipertrofia de los músculos accesorios, debida a los periodos de crisis de broncoespasmo y déficit de contracción excéntrica durante la espiración.
En los pacientes con asma, la debilidad de la musculatura respiratoria puede ser consecuencia del uso prolongado de esteroides, el proceso inflamatorio y la disminución de la capacidad de ejercicio. En contraposición, existen estudios que han demostrado una capacidad mayor de la musculatura inspiratoria en pacientes asmáticos cuando se comparaba con población sana40.
En una revisión sistemática del grupo Cochrane41 en la que se incluyeron 5 ECA se estudió el efecto del entrenamiento de la musculatura inspiratoria en pacientes asmáticos moderados y severos mediante dispositivos de entrenamiento muscular inspiratorio resistentes externos. Se incluyeron datos de 76 pacientes y los resultados mostraron un efecto significativo en la máxima presión inspiratoria alcanzada, comparado con el grupo control que no recibió tratamiento adicional (23,07cmH2O; IC del 95%: 15,65 a 30,50) (nivel de evidencia i). En ninguno de los estudios incluidos se hallaron mejoras del FEM. En otro estudio realizado sobre 22 mujeres con asma moderada que recibieron un programa de 4 semanas de entrenamiento de la musculatura inspiratoria, con los mismos dispositivos anteriormente citados, se produjo una disminución en la percepción de la disnea, según la escala de Borg (p<0,05), un aumento de la presión inspiratoria máxima (p<0,005) y una disminución del consumo de agonistas beta2 de 3,4±0,6 a 2,1±0,5 puffs por día (p<0,001). Asimismo, se encontró un incremento porcentual en la capacidad vital forzada (FVC) comparada con su grupo control (15,6%)42.
Aunque parecen señalarse posibles mejoras mediante el entrenamiento de la musculatura inspiratoria, poco se sabe sobre su relevancia clínica. Las estrategias de entrenamiento de la musculatura deberían ser recomendadas cuando se objetive la debilidad muscular. Asimismo, es necesario investigar sobre su repercusión en la disnea, la calidad de vida y la tolerancia al esfuerzo físico, así como realizar un seguimiento a largo plazo para observar su repercusión en la administración de medicamentos o en el tiempo de los periodos intercrisis.
Técnicas espiratorias y ayudas instrumentalesLas técnicas espiratorias no son aconsejadas durante el periodo de crisis debido a la obstrucción bronquial que se produce. Sin embargo, su práctica mejora la higiene bronquial, el drenaje de secreciones y contribuye a la reeducación del patrón respiratorio para disminuir la hiperinsuflación.
Las ayudas instrumentales favorecen la limpieza de las vías aéreas mediante la vibración, la presión positiva o ambas, sin embargo existe controversia entre los resultados obtenidos en los estudios que compararon la presión positiva y la vibración (Acapella-Choice y Flutter, respectivamente). Tsai43 encontró que los dispositivos de presión positiva mejoraban la broncodilatación conseguida, mediante nebulización de agonistas beta2, si se aplicaba después de esta en un grupo de 54 pacientes con asma, reflejándose en aumentos del FEM y de la FVC (nivel de evidencia iv).
Girard y Terki44 utilizaron un dispositivo combinado de presión espiratoria positiva y vibración (Flutter VRP1®) para la eliminación de secreciones en 20 pacientes con asma, 5 veces al día, durante 5min en un periodo de 30–45 días de tratamiento. El FEV1, FVC y el FEM fueron evaluados antes y después del ciclo de tratamiento. Los resultados del estudio mostraron una mejora en los tres parámetros estudiados, así como una mejoría subjetiva en 18 de los 20 pacientes incluidos en el estudio (nivel de evidencia iv). Sin embargo, dichos hallazgos no fueron comparados con un grupo control, no se realizaron mediciones a medio y largo plazo, así como tampoco se valoró la adherencia al tratamiento.
Swift et al45, obtuvieron beneficios en la expectoración tras la aplicación del Flutter durante un periodo de 2 semanas, pero no en la función pulmonar ni en la dosis del medicamento (nivel de evidencia vi). En un estudio más reciente realizado en 45 niños asmáticos agudos entre 6–16 años se concluyó que la terapia con Flutter combinado con tratamiento convencional, mejoraba significativamente la capacidad vital y la FEV1, frente al tratamiento convencional aislado46 (nivel de evidencia vii).
Tanto las técnicas espiratorias, como las ayudas instrumentales destinadas a la eliminación de secreciones, deben ir acompañadas con maniobras de reeducación de la tos. Con objeto de evitar la tos irritativa, el paciente debe aprender maniobras de tos productiva con el fin de expulsar las secreciones de manera eficaz y disminuir la fatiga.
Ejercicio aeróbicoEl ejercicio físico es una parte importante de los programas de rehabilitación respiratoria y debe perseguir el mantenimiento de una adecuada condición física general. Sin embargo, hace años existía la presunción de que el ejercicio era un riesgo potencial para el paciente asmático. La evidencia científica ha demostrado que la práctica regular de ejercicio como la natación, lejos de suponer un riesgo, provoca mejoras en el consumo de oxígeno, la fatiga y la frecuencia cardiaca, aunque dichas mejoras no parecen ir acompañadas de cambios en el patrón espirométrico47. Asimismo, en el caso del broncoespasmo producido por el ejercicio, las mejoras en los parámetros de calidad de vida pueden ser importantes, si el paciente toma las precauciones necesarias mediante los programas de educación terapéutica.
Especialmente en niños asmáticos, la natación es un deporte que se está recomendando de manera habitual debido a que el alto nivel de humedad del ambiente previene de la pérdida de calor y agua en las vías respiratorias. En algunos casos pueden diseñarse actividades adaptadas, donde los objetivos terapéuticos busquen el desarrollo de un programa de ejercicios progresivos para aumentar la tolerancia al ejercicio, el control postural y un buen control respiratorio mediante la monitorización de la FEM.
Otro de los aspectos beneficiosos, producidos por el ejercicio físico, es el refuerzo psicológico debido a la disminución del miedo a las crisis y al aumento de la confianza. En una revisión Cochrane48 publicada sobre los beneficios del ejercicio en el asma, en la que se incluyeron 13 ECA en los que los pacientes practicaron ejercicio físico durante al menos 20min, durante 4 semanas, los autores concluyeron que el entrenamiento físico mejoró el estado cardiopulmonar, medido por un aumento de la captación máxima de oxígeno de 5,4ml/kg/min (IC del 95%: 4,2 a 6,6) y la ventilación espiratoria máxima 6,0l/min (IC del 95%: 1,5 a 10,4) (nivel de evidencia i). Sin embargo, no hubo datos disponibles con respecto a medidas de la calidad de vida. Es importante destacar que no se hallaron efectos perjudiciales en los síntomas del asma tras la práctica del ejercicio.
Terapias complementariasEn las sucesivas revisiones sistemáticas que se han publicado en relación al empleo de las terapias complementarias, como medidas coadyuvantes al tratamiento de rehabilitación respiratoria en el paciente con asma, se concluye que existe una falta de evidencia científica que apoye su uso.
La acupuntura se encuentra como la terapia complementaria que cuentan con más estudios al respecto. Una revisión Cochrane49 identificó 7 ECA de calidad, con un total de 174 pacientes que recibieron tratamiento de acupuntura como medida coadyuvante en el tratamiento del asma. Dicha revisión concluyó que no se evidenciaron beneficios clínicos en la función pulmonar tras las intervenciones. Una revisión sistemática posterior50 que incluyó 11 ECA tampoco encontró evidencias científicas de disminución en la severidad del asma (nivel de evidencia i). Dichos resultados se corroboraron en dos ECA publicados con posterioridad51,52.
Los programas de rehabilitación respiratoria para el asma suelen incluir técnicas de relajación, pues los factores emocionales como la ansiedad podrían aumentar el broncoespamo. Una revisión sistemática53 identificó 5 ECA en los que se aplicaron técnicas de relajación como tratamiento coadyuvante, de los cuales solamente dos mostraron beneficios en la función pulmonar debido a la relajación muscular.
Según otra revisión Cochrane54, la terapia manual que incluye el masaje y la manipulación osteopática no posee evidencias como tratamiento eficaz en el asma. Las conclusiones de esta revisión sistemática fueron obtenidas a partir de 4 ECA, por lo que los autores destacan la faltan de estudios científicos y la necesidad de un mayor rigor metodológico para extraer conclusiones definitivas sobre esta propuesta terapéutica.
Otra modalidad de tratamiento que suelen ser aplicado en los programas de fisioterapia respiratoria son las correcciones de las alteraciones posturales originadas por el asma, mediante técnicas de reeducación postural, como la técnica Alexander o la técnica de Reeducación Postural Global (RPG). Actualmente existe una falta de estudios que muestren evidencias científicas sobre la aplicación de estas técnicas, sin embargo a nivel experimental, los profesionales y pacientes reportan sus beneficios subjetivos55 (nivel de evidencia ix).
ConclusionesLa educación del paciente asmático y su familia son el elemento esencial para la intervención terapéutica. A través de la educación, entendida como un proceso continuo, dinámico y adaptado, se van a poder conseguir cambios en las actitudes y conductas del paciente y su familia, que habrán de llevar, sin duda, a mejorar la calidad de vida de los mismos.
La rehabilitación respiratoria parece ser eficaz en el tratamiento de enfermedades crónicas respiratorias obstructivas y se basa en la aplicación de técnicas para la mejora de la ventilación, fuerza muscular, drenaje de secreciones y calidad de vida de los pacientes.
Un programa de rehabilitación respiratoria integral en el paciente asmático debe estar ser individualizado y estar basado en el tratamiento farmacológico, la educación sanitaria y el tratamiento de fisioterapia respiratoria. En pacientes asmáticos que han recibido tratamiento rehabilitador, la evidencia parece mostrar beneficios positivos en la función pulmonar y limpieza de secreciones en la vía aérea, así como en la calidad de vida de los pacientes asmáticos moderados en adultos y niños. Sin embargo, son necesarios estudios de mayor calidad metodológica, mayor tamaño muestral y con un seguimiento a largo plazo que permitan identificar las técnicas de rehabilitación respiratoria más eficaces en el tratamiento del asma.