Introducción
La ventilación mecánica no invasiva (VNI) ha sido de utilidad en el tratamiento de algunas formas de insuficiencia respiratoria aguda y crónica, en particular en pacientes con enfermedad pulmonar obstructiva crónica (EPOC)1,2. Sin embargo, sus posibles beneficios para pacientes con EPOC grave en fase estable continúan siendo objeto de controversia3-10. Se ha planteado la existencia de un estado de fatiga muscular respiratoria crónica que se explica por una excesiva carga mecánica secundaria a las altas resistencias al flujo aéreo y por hiperinsuflación toracopulmonar, que determina una relación longitud-tensión desventajosa y hace que el trabajo muscular respiratorio sea menos eficiente1,4,11,12. Así, la VNI podría ser beneficiosa por varios aspectos. Aplicar una cantidad externa y apropiada de presión positiva continua en la vía aérea (CPAP) para contrarrestar la presión positiva al final de la espiración intrínseca (PEEPi) podría mejorar la mecánica respiratoria y el trabajo muscular13,14. Por otro lado, valores crecientes de presión de soporte (PS) disminuyen el trabajo respiratorio y aumentan el volumen corriente y la ventilación minuto1,4,8,15. La combinación de ambas técnicas (CPAP + PS) podría ser la ecuación más fisiológica para utilizar durante la VNI de pacientes con EPOC grave en fase estable. La indicación formal de la VNI prolongada en estos pacientes continúa siendo objeto de debate. Hay 2 puntos sobre los cuales no se ha brindado suficiente información: por un lado, cuál es la mejor modalidad o combinación de modalidades a aplicar, y por otra parte, cuáles son los valores de presión más apropiados para estos pacientes.
Los objetivos generales del presente trabajo han sido estudiar los efectos fisiológicos de la implementación de VNI con mascarilla nasal, en las modalidades de CPAP y CPAP + PS, en una población de pacientes con EPOC grave en etapa estable.
Pacientes y métodos
Pacientes
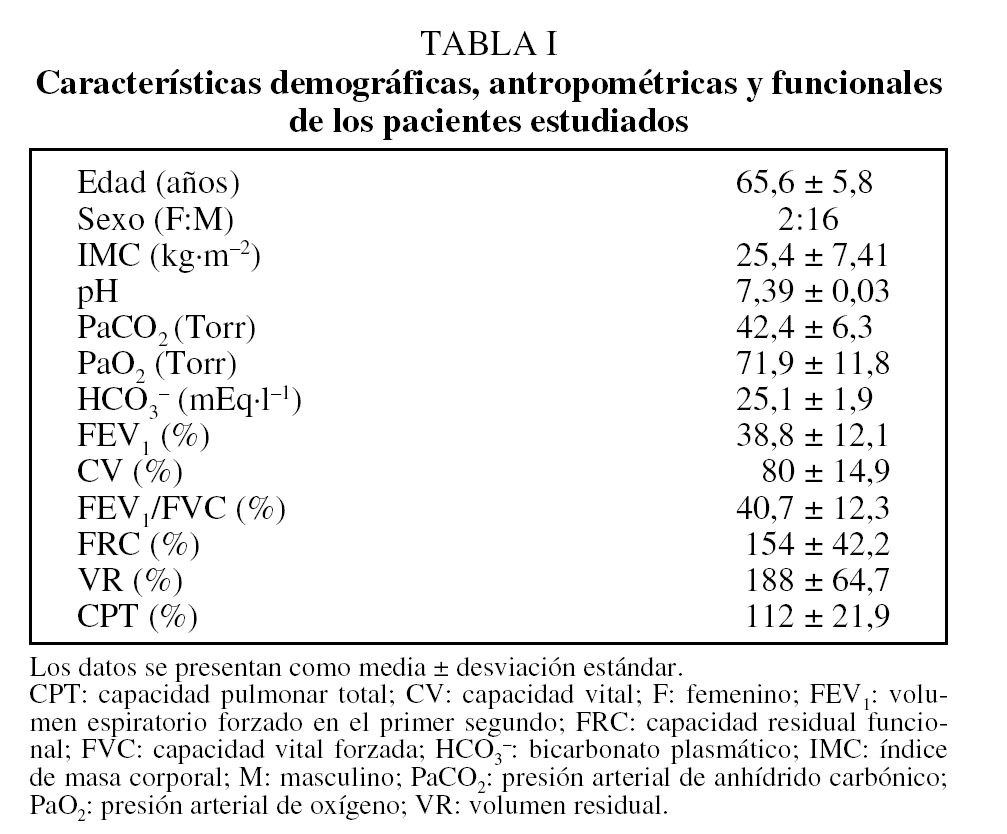
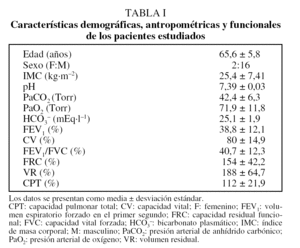
El estudio fue realizado por el Departamento de Fisiopatología y el Laboratorio de Exploración Funcional Respiratoria del Centro de Tratamiento Intensivo del Hospital de Clínicas. En todos los casos se obtuvo el consentimiento informado y el protocolo de estudio recibió la aprobación del Comité de Ética Institucional. Se evaluó a 18 pacientes con EPOC grave valor medio (± desviación estándar) de volumen espiratorio forzado en el primer segundo del 38,8 ± 12,1% en fase estable de la enfermedad. El diagnóstico de EPOC se efectuó de acuerdo con las pautas de la American Thoracic Society16,17. Las características demográficas, antropométricas y funcionales de los pacientes se muestran en la tabla I.
Parámetros medidos
Se estudió a todos los pacientes en sedestación o semisedestación. Se utilizó un equipo de VNI (BiPAP, Respironics®). Se mantuvo en todos los casos el tratamiento habitual del paciente. El flujo aéreo (l/s) se midió con un neumotacógrafo tipo Fleisch (Hewlett Packard, modelo 21071B, EE.UU.) conectado a un transductor de flujo (Hewlett Packard, Flow Transducer, modelo 47304A, EE.UU.). El volumen se obtuvo de la integración electrónica de la señal de flujo (Hewlett Packard, Respiratory Integrator, modelo 8815A, EE.UU.). La presión de la vía aérea (cmH2O) se obtuvo con un transductor de presión diferencial. La toma de presión de la vía aérea y el neumotacógrafo se emplazaron en el circuito entre la mascarilla nasal y la válvula espiratoria. De esta forma pudo medirse el flujo aéreo y el volumen corriente inspiratorio y espiratorio. De acuerdo con esta disposición, fue posible establecer que no se registraron fugas de significación en el circuito. Los cambios de la presión pleural se estimaron mediante la medida de la presión esofágica (cmH2O). Para ello se colocó un catéter balón en el tercio medio del esófago, conectado a un transductor de presión diferencial (Microswitch, EE.UU.), según la técnica descrita por Baydur et al18, que se detalla más adelante. Todas las señales se digitilizaron con un conversor analógico digital conectado a un ordenador a una frecuencia de muestreo de 100 Hz. El análisis del patrón y la mecánica respiratorios se efectuó con programa informático de análisis de señales diseñado en nuestro laboratorio (Monse 90, Uruguay). La ventilación minuto (VE; l/min), el volumen corriente (Vc; l), el tiempo inspiratorio (Ti; s), el tiempo espiratorio (s), la duración total del ciclo respiratorio (Ttot; s), la frecuencia respiratoria (ciclos/min), el flujo medio inspiratorio (Vc/Ti; ml/s), el período inspiratorio útil (Ti/Ttot), la PEEP intrínseca dinámica (PEEPi dinámica; cmH2O) y el trabajo respiratorio (TR, J/l) se obtuvieron promediando un mínimo de 10 ciclos respiratorios sucesivos a partir del registro de la presión de la vía aéra, del flujo aéreo, del volumen y de la presión esofágica. La PEEPi dinámica se midió como el descenso de la presión esofágica, en cmH2O, desde el comienzo del esfuerzo muscular inspiratorio hasta el inicio del flujo inspiratorio19. El trabajo respiratorio mecánico se calculó aplicando el diagrama de Campbell20, dando por supuesto que la distensibilidad de la pared torácica equivale al 5% de la capacidad vital teórica para cada paciente. Este método permitió analizar el trabajo respiratorio mecánico con sus 2 componentes principales: el trabajo respiratorio elástico (TR, J/l) y el trabajo respiratorio resistivo (TRR, J/l).
Protocolo del estudio
El estudio clínico fue prospectivo. Las determinaciones se realizaron estando los pacientes en sedestación o semisedestación con una fracción inspiratoria de oxígeno de 0,21. Tras anestesia tópica (lidocaína viscosa al 10%) se introdujo un catéter balón esofágico por vía nasal hasta colocarlo en el estómago. El balón se insufló con 0,5 ml de aire y se confirmó la presencia de deflexiones positivas en el registro de presiones coincidiendo con el esfuerzo inspiratorio. Luego, con el balón desinflado, se procedió a retirarlo aproximadamente 10 cm, para situarlo en el tercio medio del esófago, donde volvió a insuflarse con el mismo volumen de aire. En estas condiciones se buscó la posición óptima a través del test de oclusión18.
El flujo aéreo, el volumen, la presión de la vía aérea y la presión esofágica se registraron al completar un período de 30 min en cada una de las siguientes condiciones: a) registro basal; b) CPAP: 3 cmH2O; c) CPAP: 6 cmH2O; d) CPAP de 3 cmH2O + PS de 8 cmH2O, y e) CPAP de 3 cmH2O + PS de 12 cmH2O.
El registro del patrón ventilatorio en condición basal se realizó conectando el neumotacógrafo y la toma de presión de la vía aérea a una pieza bucal, con las fosas nasales ocluidas con un clip para evitar la fuga aérea. Cuando el paciente recibió VNI, estos elementos de registro se intercalaron entre la mascarilla nasal y la válvula espiratoria del equipo. En cada una de estas condiciones se realizó un seguimiento continuo de los valores de la saturación arterial de oxígeno con oxímetro del pulso. Se obtuvieron además muestras de sangre arterial por punción de arteria radial o pedia para análisis de gases sanguíneos en 3 situaciones: registro basal, CPAP de 6 cmH2O y CPAP de 3 cmH2O + PS de 12 cmH2O.
Análisis estadístico
Los resultados se expresan como media ± desviación estándar. Las diferencias entre los tratamientos se evaluaron con el análisis de la variancia (ANOVA) para muestras repetidas. Las diferencias entre grupos de datos pareados se evaluaron por medio del test de la t de Student con el ajuste de Bonferroni utilizando los datos obtenidos por el análisis de variancia. Se consideró significativo un valor de p < 0,05.
Resultados
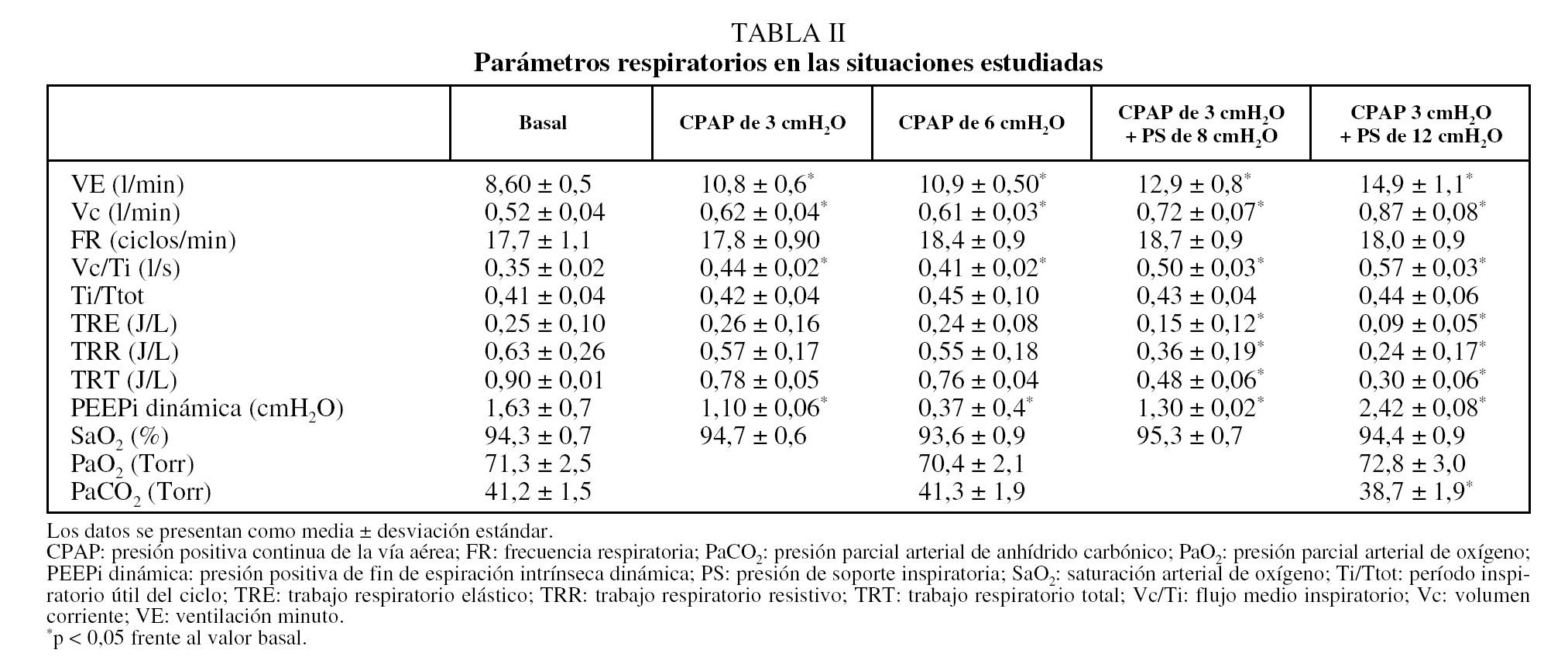
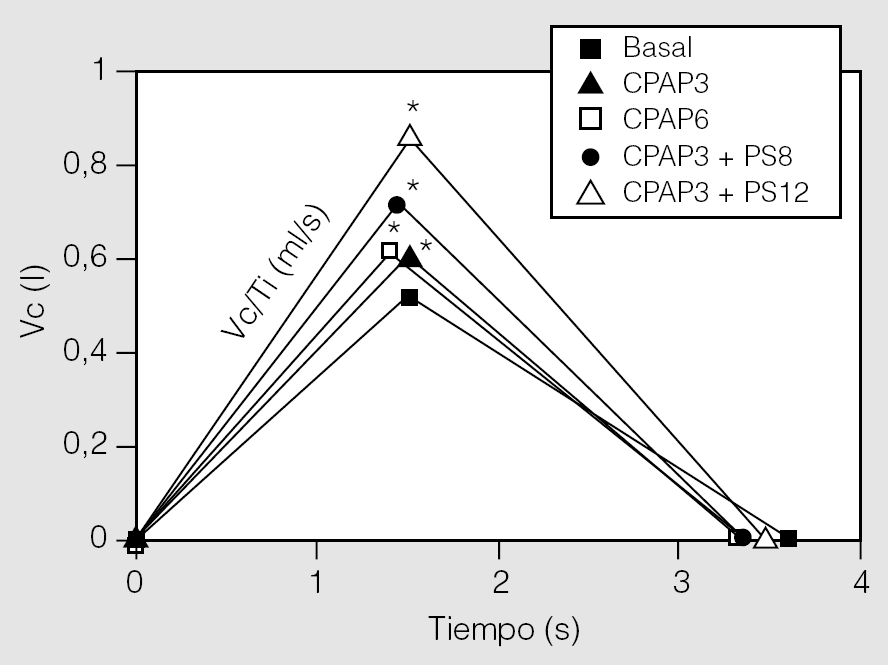
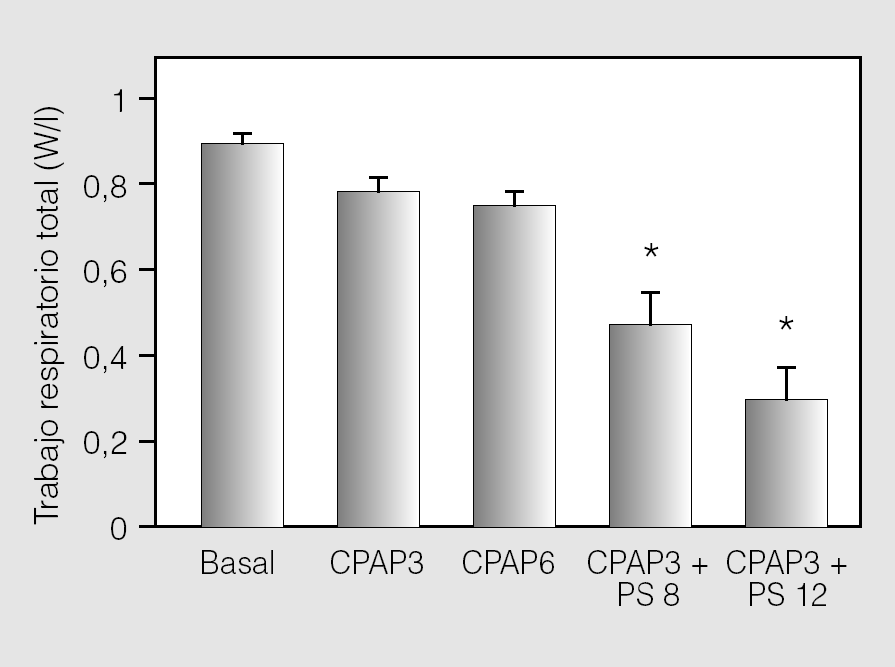
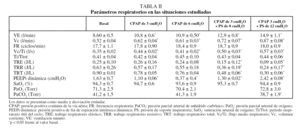
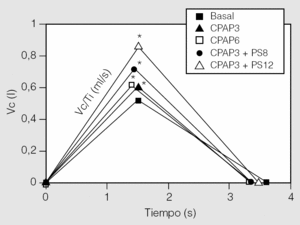
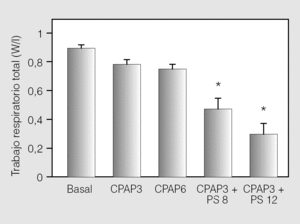
La VNI con mascarilla nasal en las cifras de CPAP y PS mencionadas fue bien tolerada en todos los casos. El protocolo no debió interrumpirse en ningún momento por malestar, falta de adaptación, disnea, fugas aéreas o cualquier otra complicación derivada de la aplicación de la técnica. Los principales resultados de este trabajo se muestran en la tabla II. La VE aumentó de forma significativa respecto del valor basal con la aplicación de las 2 cifras de CPAP y con ambas combinaciones de PS (p < 0,05). Esto se acompañó de un aumento significativo del Vc respecto del valor basal (p < 0,05), sin que se observaran cambios importantes en la frecuencia respiratoria ni en la relación Ti/Ttot. Simultáneamente, se observó un aumento significativo del Vc/Ti en las 4 situaciones estudiadas (p < 0,05) (fig. 1). El trabajo elástico, el trabajo resistivo y trabajo respiratorio total disminuyeron significativamente sólo para las combinaciones de CPAP + PS (p < 0,05) (fig. 2). Los valores de PEEPi dinámica hallados en situación basal fueron de 1,63 ± 0,7 cmH2O y disminuyeron de forma significativa con ambas cantidades de CPAP aplicadas y con el agregado de PS de 8 cmH2O (p < 0,05), mientras que el aumento de la PS a 12 cmH2O incrementó la PEEPi dinámica por encima de las cifras iniciales (p < 0,05). La saturación arterial de oxígeno y la presión parcial arterial de oxígeno no mostraron cambios de significación estadística en ninguna de las situaciones estudiadas. La presión parcial arterial de anhídrido carbónico (PaCO2) disminuyó significativamente debajo del valor basal cuando se utilizó CPAP de 3 cmH2O + PS de 12 cmH2O (p < 0,05).
Fig. 1. Representación esquemática del ciclo respiratorio en el tiempo, en las situaciones estudiadas. La aplicación de presión positiva continua en la vía aérea (CPAP) más presión de soporte (PS) aumentó significativamente el volumen corriente (Vc) y el flujo medio inspiratorio (Vc/Ti) respecto del valor basal (p < 0,05). No hubo modificaciones de significación en la distribución de los ciclos respiratorios en el tiempo. *p < 0,05.
Fig. 2. Las barras representan los valores promedio (± desviación estándar) del trabajo respiratorio total en las situaciones estudiadas. La aplicación de valores crecientes de presión de soporte (PS) determinó un descenso significativo del trabajo respiratorio (p < 0,05). CPAP: presión positiva continua de la vía aérea. *p < 0,05.
Discusión
La VNI con mascarilla nasal fue bien tolerada, ya que no se registraron fugas aéreas, malestar o asincronía entre paciente y ventilador21. Se ha descrito que en la exacerbación aguda de la EPOC la CPAP mejora el intercambio gaseoso, hecho no demostrado de manera concluyente fuera de estos períodos de exacerbación14,22. Sin embargo, la CPAP también puede ser beneficiosa al contrarrestar la PEEPi, disminuyendo el trabajo respiratorio y el coste energético para el inicio de la respiración19,22,23. O'Donoghue et al24, que estudiaron los efectos de la CPAP en la EPOC estable sobre los volúmenes pulmonares, mostraron que valores de CPAP próximos a 10 cmH2O reducen la PEEPi y el esfuerzo muscular, con un aumento significativo del volumen pulmonar. En nuestra serie, los valores de CPAP de 3 y 6 cmH2O contrarrestaron la PEEPi dinámica sin introducir cambios significativos en el trabajo respiratorio. Sin embargo, no podemos hacer conjeturas sobre sus efectos en los volúmenes pulmonares, lo cual constituye una limitación metodológica del estudio. Como hemos señalado, el trabajo respiratorio se calculó a partir del área de las curvas de presión esofágica y volumen25. Así, al comienzo de la inspiración puede haber una contracción isométrica, necesaria para contrarrestar la PEEPi, con lo que es posible que la cuantificación del trabajo respiratorio se subestime. Coincidiendo con estudios previos, todos nuestros pacientes tenían valores relativamente bajos de PEEPi dinámica, del orden de 2-3 cmH2O24,26. Si bien la CPAP de 3-6 cmH2O aumentó significativamente la VE, el Vc y el Vc/Ti, no se observaron cambios significativos en la frecuencia respiratoria ni en la distribución de los tiempos del ciclo. En la interpretación de los cambios de la PaCO2 es necesario señalar varios aspectos. En primer lugar, se utilizó un circuito desprovisto de válvula para impedir la reinhalación. De esta forma, la ausencia de descensos de la PaCO2 simultáneos a aumentos de la VE y del Vc podría deberse, al menos en parte, a la reinhalación de gas espirado27,28. Podemos concluir que la CPAP aplicada en estos valores, si bien disminuye la PEEPi dinámica, no contribuyó a disminuir el trabajo muscular respiratorio ni a mejorar el intercambio gaseoso.
La ayuda que la PS representa para el trabajo de los músculos respiratorios es un hecho de particular relevancia en pacientes con EPOC. Cuando estos músculos están sometidos permanentemente a condiciones mecánicas desfavorables, experimentan un estado de fatiga muscular crónica que compromete su reserva funcional11. En la exacerbación de la insuficiencia respiratoria crónica la VNI disminuye la hipercapnia, aumenta el pH arterial, reduce la necesidad de intubación traqueal y de ventilación mecánica invasiva, así como el tiempo de ingreso hospitalario y la mortalidad1,29,30. La PS también reduce la actividad electromiográfica y el esfuerzo diafragmático tanto en etapa estable como en la agudización de la enfermedad8,12,15. Sin embargo, los beneficios de la VNI para pacientes con EPOC grave en fase estable siguen siendo objeto de debate3-9,17,31. Probablemente el mayor beneficio podría obtenerse en los grados más graves de enfermedad, particularmente cuando hay hipercapnia. El descenso de la PaCO2 logrado por la VNI se ha atribuido a una mejora de la ventilación alveolar y a una posible recuperación de la fatiga muscular respiratoria por disminución del trabajo muscular4-6. En esta serie, la PS de 12 cmH2O se asoció con aumento del Vc, la VE y el Vc/Ti, disminución de la PaCO2 y descenso del trabajo respiratorio. Puede interpretarse entonces que la disminución de la PaCO2 fue producto de una mejoría en la ventilación alveolar y un descenso de la producción metabólica de anhídrido carbónico. Ya hemos señalado que la ausencia de válvula para impedir la reinhalación pudo favorecer la reinhalación parcial de gas espirado, lo cual podría limitar los efectos de la mejora del patrón respiratorio. Así, un circuito con válvula podría generar un mejor impacto en el descenso de la PaCO2.
Por otra parte, cifras de PS de 12 cmH2O aumentaron la PEEPi dinámica de manera leve pero significativa. Esto es atribuible al incremento del flujo aéreo y de volumen corriente determinado por la técnica4,5. No obstante, igualmente se verificó un descenso del trabajo respiratorio elástico. Puesto que no hubo cambios en la oxigenación arterial, el descenso observado en la PaCO2 es atribuible a un aumento de la ventilación alveolar. Ello estaría de acuerdo con lo mostrado por Díaz et al32, quienes en estas condiciones no encontraron cambios en las relaciones ventilación/perfusión.
Algunas limitaciones derivadas del diseño del protocolo merecen especial comentario. El corto período durante el cual se aplicó cada uno de los patrones ventilatorios nos lleva a plantear que un estudio a más largo plazo podría lograr mejores resultados. La eficiencia de la VNI sobre la ventilación alveolar pudo haberse mejorado con una válvula intercalada en el circuito que impidiera la reinhalación. El sistema de registro requiere un neumotacógrafo y conexiones para la medida de presiones y flujos aéreos. Esto puede introducir un aumento de espacio muerto, que hay que considerar en el momento de interpretar los resultados.
En resumen, hemos mostrado que la VNI en pacientes con EPOC estable y grave es bien tolerada y, en términos fisiológicos, resulta beneficiosa cuando se combinan valores apropiados de CPAP con PS. Esto permite mejorar el patrón ventilatorio y la ventilación alveolar, con lo que disminuye el trabajo muscular respiratorio. La discusión sobre el posible beneficio de la VNI para el tratamiento a largo plazo de este tipo de pacientes debe apoyarse en el conocimiento de los efectos fisiológicos de la técnica.
Agradecimientos
Los autores quieren expresar su reconocimiento al Dr. Daniel Rivara, lamentablemente fallecido, quien, como ex profesor agregado de la Cátedra de Medicina Intensiva de la Facultad de Medicina, brindó todo su apoyo y su aportación crítica durante la realización de este trabajo.
Correspondencia:
Dr. J.Y. Neme.
Departamento de Fisiopatología. Hospital de Clínicas.
Avda. Italia, s/n, 15.º piso. Montevideo. Uruguay.
Correo electrónico: jneme@montevideo.com.uy
Recibido: 10-6-2006; aceptado para su publicación: 12-9-2006.