Introducción
La existencia de diferencias individuales importantes entre los asmáticos a la hora de percibir la disnea es una circunstancia conocida desde hace tiempo1. La mayoría de investigaciones han demostrado que es posible identificar al menos 2 formas anómalas de percibir la disnea con respecto al grado de obstrucción bronquial: percepción escasa o hipopercepción, y percepción exagerada o hiperpercepción2-4. Estos patrones de percepción de la disnea se detectan en situación basal y tras la provocación de una obstrucción bronquial aguda5. En el trabajo pionero realizado por Rubinfeld y Pain5, se demuestran claramente estos 2 componentes: incapacidad de reconocer una broncoconstricción aguda y fallo en detectar una obstrucción bronquial crónica.
Sin embargo, a pesar de que se han diseñado diversos estudios orientados a aclarar el problema de la percepción anómala de la disnea de los asmáticos, existen aún muchos aspectos controvertidos6,7. Entre otros, se carece de información acerca de si un mismo paciente con asma presenta la misma forma de percibir la disnea en ambas situaciones (estabilidad y broncoconstricción inducida) o, por el contrario, se trata de fenómenos independientes.
El presente trabajo se ha diseñado para conocer precisamente este aspecto. Después de valorar cómo una serie de asmáticos estables perciben el estado de su vía aérea en condiciones basales, hemos averiguado cómo esos mismos pacientes perciben una situación de broncoconstricción aguda. La finalidad del estudio ha sido comprobar si la percepción de disnea en ambas circunstancias es o no superponible.
Pacientes y métodos
Se ha estudiado a 93 pacientes con asma persistente moderada atendidos en las Consultas Externas de Neumología de nuestro hospital. Los criterios de inclusión que debía cumplir cada paciente para participar en el estudio fueron: a) estar diagnosticado de asma, según las normas propuestas por la American Thoracic Society8; b) encontrarse en situación clínica estable, definida como la ausencia de modificaciones clínicas o de tratamiento durante, al menos, las últimas 4 semanas; c) tiempo de evolución de la enfermedad asmática superior a un año; d) edad superior a los 15 años e inferior a los 70; e) sin otra enfermedad asociada capaz de producir disnea (cardiopatía, enfermedad neuromuscular, otras enfermedades pulmonares), y f) nivel de gravedad del asma: persistente moderada --criterios GEMA (Guía Española para el Manejo del Asma)9, versión española de la GINA (Global Initiative for Asthma)10--. Se consideró elemento de exclusión la falta de colaboración o imposibilidad para realizar alguna de las pruebas.
La investigación se desarrolló de forma prospectiva, a lo largo de 2 sesiones separadas por un intervalo aproximado de 2-3 días y previa obtención del consentimiento del enfermo para su participación. En la primera visita se efectuó una entrevista donde se recogían datos demográficos (edad, sexo y nivel educativo en una escala de 1 a 5, donde 1 es "sin estudios" y 5, "estudios superiores") y datos de la historia del asma: edad de inicio de la enfermedad, utilización de recursos sanitarios en el último año (visitas a urgencias y hospitalizaciones) y síntomas en el último mes (tos, sibilancias, opresión torácica y síntomas nocturnos) en una escala graduada entre 1 y 4, donde 1 es la ausencia del síntoma y 4 su existencia en grado máximo. Después se evaluó el grado de disnea basal mediante la escala modificada de Borg11, la calidad de vida relacionada con la salud (cuestionario AQL de Marks)12,13, la ansiedad (cuestionario STAI-T)14, la depresión (cuestionario de Beck)15 y, por último, se practicó un estudio de función respiratoria basal que incluía una espirometría forzada con curva-flujo volumen y una medición de los volúmenes pulmonares mediante dilución de helio (siguiendo las recomendaciones de la Sociedad Española de Neumología y Cirugía Torácia)16. En función de la información recogida se comprobó que la gravedad de la enfermedad según los criterios GEMA9 era de asma persistente moderada.
En la segunda visita se analizó la percepción de disnea tras provocar una broncoconstricción aguda. El agente elegido como inductor fue el fosfato de histamina y la técnica empleada para su administración fue la descrita por Cockroft et al17. Al inicio de la prueba y tras cada dosis de fármaco administrada se interrogó al paciente acerca de la disnea percibida en ese momento; se le pedía que estableciera una valoración de ésta empleando la escala modificada de Borg. Los pacientes eran libres de elegir cualquier puntuación dentro de la escala, si bien con anterioridad se les había instruido cuidadosamente para que pasaran por alto otro tipo de sensaciones, como irritación nasal, sabor desagradable, tos o irritación de faringe. La exploración finalizaba cuando el volumen espiratorio forzado en el primer segundo había descendido al menos un 20% respecto al valor obtenido con la inhalación de placebo; entonces se administraban 600 μg de salbutamol para revertir los efectos broncoconstrictores, lo cual se comprobaba con una espirometría realizada 20 min después.
Para el análisis de la percepción individual de broncoconstricción aguda utilizamos el cálculo de la diferencia matemática entre la PS20 (disnea en la escala de Borg al descender un 20% el volumen espiratorio forzado en el primer segundo) y la puntuación en Borg registrada tras la administración de placebo: "cambio en Borg" (CB), parámetro que en un estudio previo18 --donde se detalla de forma extensa el método-- habíamos comprobado que resultaba de utilidad para distinguir los tipos de perceptores de disnea. Así, en función de su CB, se clasificó a los pacientes en hipoperceptores agudos (CB inferior al percentil 25), normoperceptores agudos (CB entre los percentiles 25 y 75) o hiperperceptores agudos (CB superior al percentil 75).
En el estudio de la disnea basal se utilizó también la escala clínica de disnea de Borg, puesto que en una investigación previa comprobamos que aportaba similar calidad informativa que otras escalas de disnea19. Se distinguieron 3 grados de disnea definidos por los percentiles 25 y 75 de las puntuaciones obtenidas por el conjunto de pacientes: a) nivel 1 o hipoperceptores crónicos (Borg por debajo del percentil 25); b) nivel 2 o normoperceptores crónicos (Borg entre los percentiles 25 y 75), y c) nivel 3 o hiperperceptores crónicos (Borg por encima del percentil 75). Debe tenerse en cuenta que todos los pacientes incluidos en el estudio presentaban el mismo nivel de gravedad de asma; estamos distinguiendo entre la disnea que refiere un grupo de pacientes que, sobre la base de datos clínicos y de exploración funcional respiratoria, han sido clasificados por el mismo médico en un grado similar de gravedad de asma: persistente moderada.
Para el análisis de nuestros resultados, una vez clasificados los pacientes según su forma de percibir la disnea en situación aguda y crónica, estudiamos la concordancia entre ambas situaciones con un análisis de kappa. Después, mediante un análisis de la variancia (ANOVA), comprobamos si había diferencias entre los pacientes cuya forma de percibir coincidía y los restantes.
Resultados
Se incluyó a 93 asmáticos (57 mujeres y 36 varones) con una edad media ± desviación estándar de 40 ± 18 años (límites, 16 y 69). La edad de inicio de la enfermedad fue de 24 ± 16 años, y el tiempo de evolución, de 13 ± 11 años.
En el año precedente al estudio, 19 pacientes (20%) habían sido hospitalizados por asma y 42 (45%) habían sido atendidos en el servicio de urgencias del hospital. El 3% tenía antecedentes de haber presentado una crisis de asma de riesgo vital con ingreso en una unidad de cuidados intensivos.
Tipos de perceptores de disnea durante la provocación bronquial
El CB medio fue de 1,59 ± 1,69, mientras que los percentiles 25 y 75 del CB fueron de 0,14 y 2,95, respectivamente. Siguiendo el procedimiento antes indicado, encontramos 23 pacientes hipoperceptores (25%), 47 normoperceptores (50%) y 23 hiperperceptores de disnea (25%).
Tipos de perceptores de disnea en situación estable
La media de la puntuación de Borg basal fue de 1,34 ± 0,83 (límites, 0 y 3), y los percentiles 25 y 75 de la serie correspondieron a 0,75 y 2, respectivamente. En función de ello, se calificó a 23 (25%) de hipoperceptores crónicos, a 58 (62%) de normoperceptores crónicos y a 12 (13%) de hiperperceptores crónicos.
Estudio de concordancia entre la situación aguda y crónica
Los datos obtenidos para el índice de concordancia kappa han sido los siguientes: índice kappa de 0,1521 para la hiperpercepción, de 0,0574 para la hipopercepción y de 0,3980 para la normopercepción. Según los criterios de valoración del índice kappa propuestos por Landis y Koch20, el grado de acuerdo es insignificante para la hipo e hiperpercepción de la disnea, mientras que existe un acuerdo discreto entre ambas situaciones en los pacientes normoperceptores.
Diferencias según la percepción de disnea
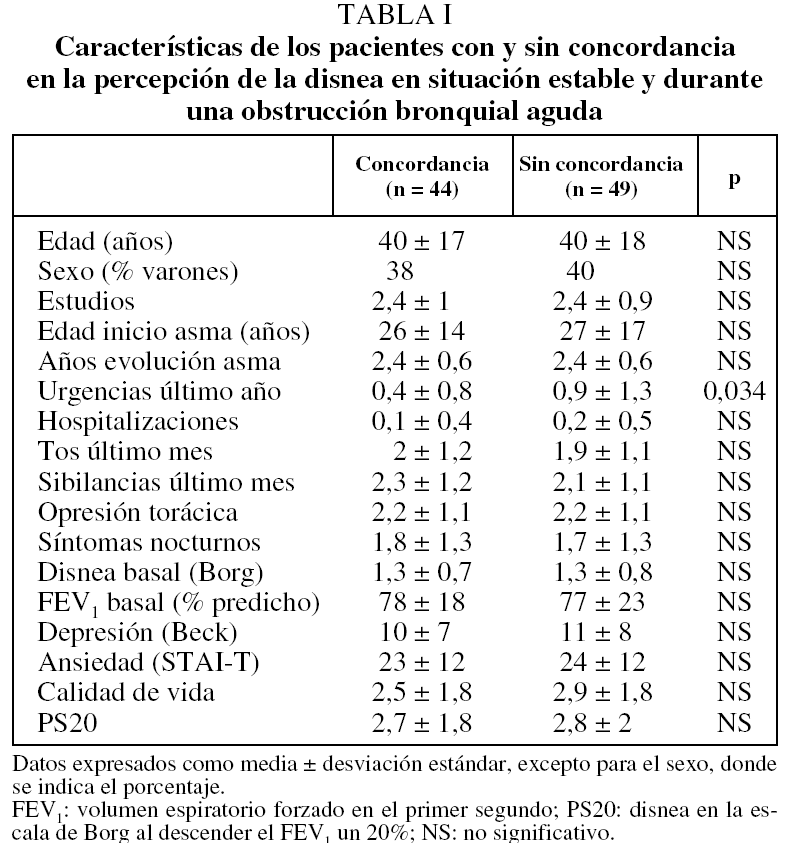
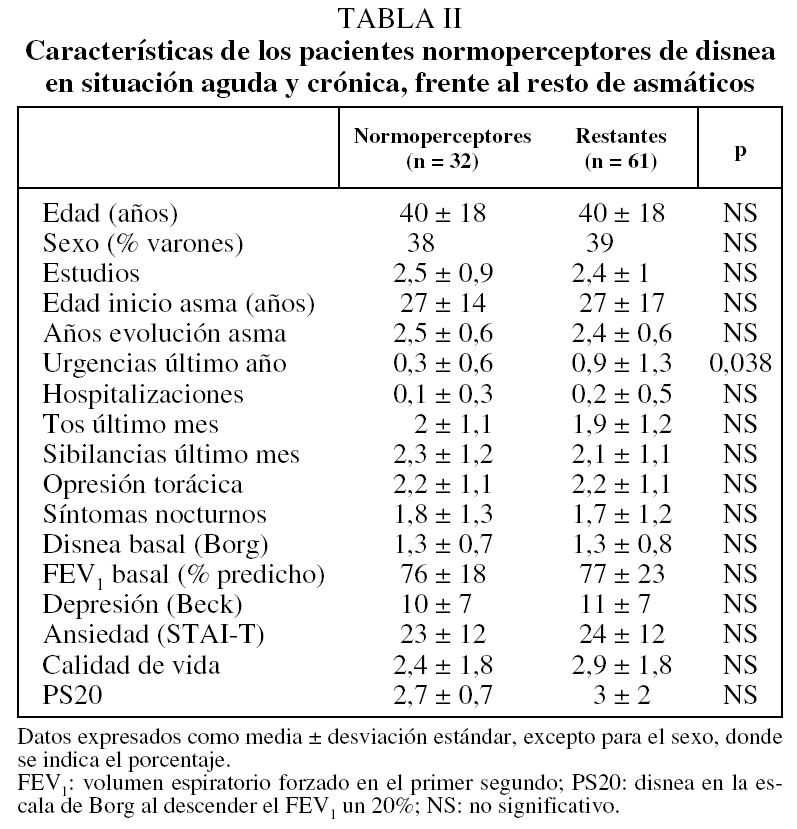
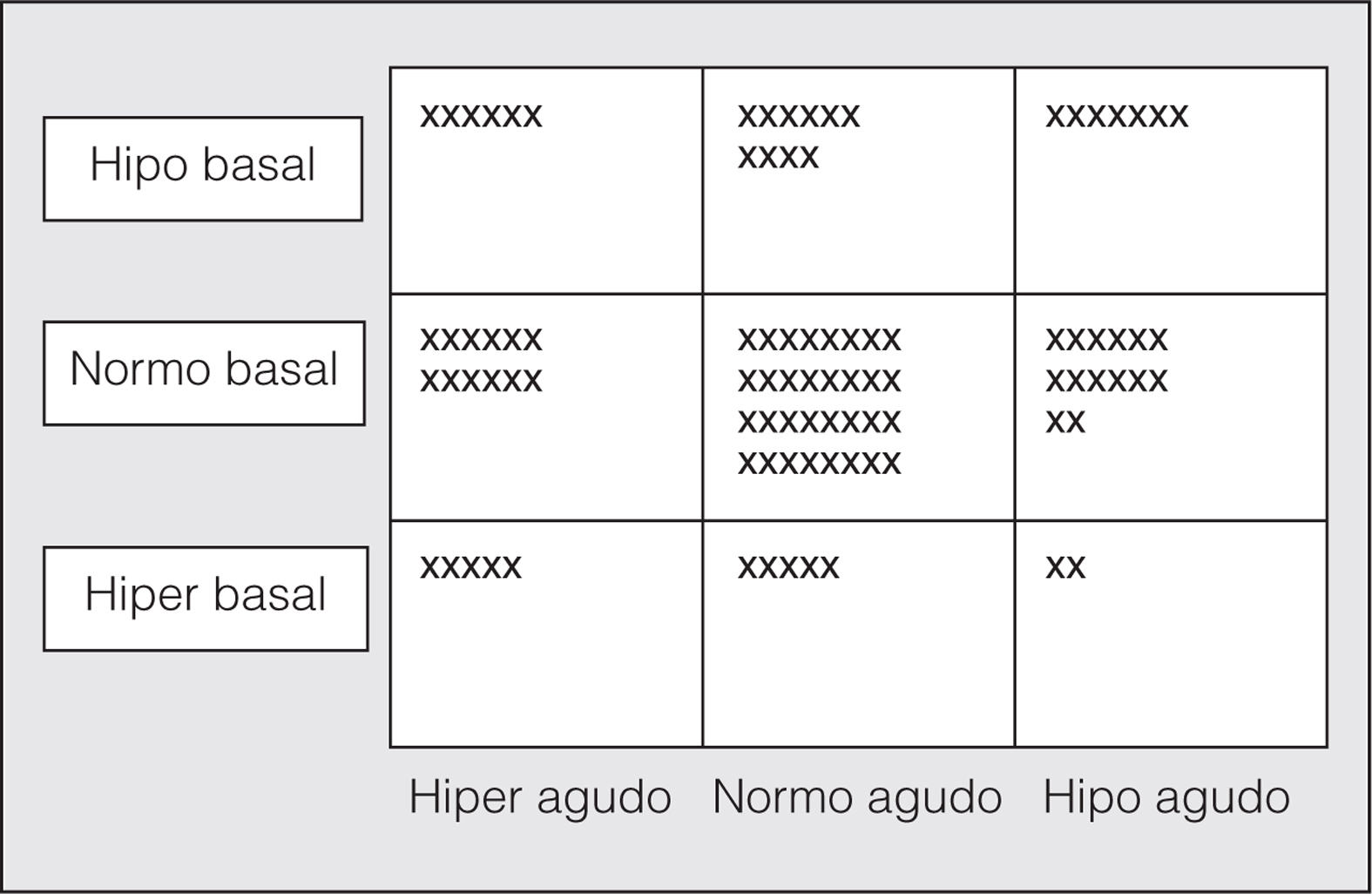
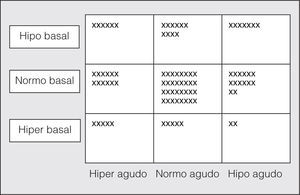
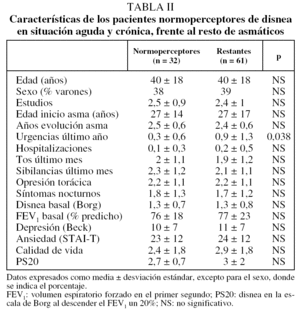
En la tabla I se recogen los resultados del análisis de las diferencias entre los pacientes cuya percepción de la disnea coincidía en fase aguda y estable (44 casos) frente a aquellos en quienes no se producía dicha coincidencia (49 casos). Como puede apreciarse, no encontramos diferencias significativas para ninguno de los parámetros analizados, excepto para el número de visitas a urgencias por agudizaciones de asma. En la figura 1 se muestra en una representación gráfica la distribución de los pacientes en función de la forma de percibir la disnea en ambas situaciones (aguda y crónica). Vemos que los pacientes hipoperceptores de disnea durante la prueba de provocación bronquial son durante las fases de estabilidad clínica en su mayoría normoperceptores (61%), mientras que un 30% son hipoperceptores y el resto (9%) son raramente hiperperceptores. En cambio, el subgrupo de asmáticos hiperperceptores en la obstrucción aguda son, durante la estabilidad, normoperceptores en un 52%, hipoperceptores en un 26% e hiperperceptores en un 22%. Los pacientes normoperceptores en ambas situaciones fueron 32 (34%); al analizar las diferencias con el resto de asmáticos obtuvimos sólo significación estadística también en el número de agudizaciones atendidas en urgencias (tabla II).
Fig. 1. Representación gráfica de los asmáticos (caso a caso) en función de su percepción de disnea en situación estable (basal) y tras una broncoconstricción aguda. X: número de casos; hipo: hipoperceptor de disnea; normo: normoperceptor de disnea; hiper: hiperperceptor de disnea.
Discusión
En investigaciones previas comprobamos que un 13% de los asmáticos hipoperciben la disnea cuando de manera artificial, en el laboratorio de exploración funcional, se provoca una obstrucción de la vía aérea. Suelen ser pacientes con autocalificación baja de la gravedad de su enfermedad, con poca ansiedad, buena calidad de vida relacionada con la salud y poca demanda asistencial. Por el contrario, un 24% de los asmáticos en similar situación muestran una percepción exagerada de la disnea; este grupo de individuos presenta una elevada tasa de ansiedad y genera gran demanda de consultas médicas, por encima de las necesidades reales acordes con la gravedad de su asma18. Sin embargo, en situación de estabilidad clínica también hay pacientes que infravaloran y, en el otro extremo, sobrevaloran el calibre de su vía aérea. La percepción basal de disnea depende de factores como la edad, el grado de limitación ventilatoria al flujo aéreo y el estado emocional de los pacientes19.
En el presente trabajo hemos observado que las percepciones de la disnea durante la estabilidad y la broncoconstricción aguda inducida son fenómenos independientes, especialmente cuando existen alteraciones perceptivas. En el subgrupo de pacientes que podemos calificar de "perceptores adecuados de disnea", existe un mayor grado de acuerdo entre la situación aguda y crónica, si bien se trata de un acuerdo sólo discreto. Hemos estudiado a pacientes con el mismo grado de gravedad de asma, y precisamente con una gravedad intermedia, buscando la homogeneidad del grupo de estudio. La principal conclusión es que no existe una relación de concordancia aceptable entre cómo percibe el calibre de la vía aérea un paciente en fase de asma crónica y cuando sufre una crisis aguda. Este dato no resulta extraño si tomamos en consideración las investigaciones realizadas hace ya algunos años sobre el lenguaje de la disnea21-23. Estos trabajos mostraron cómo los descriptores de disnea empleados con los pacientes con diversas enfermedades cardiovasculares no son iguales; del mismo modo, cuando se trata una agudización asmática en un servicio de urgencias, los descriptores utilizados a medida que cede la obstrucción bronquial también difieren de los empleados en el asma estable.
Por todo ello, si bien es cierto que averiguar cómo es la percepción de la disnea resulta útil para el médico que trata a los pacientes con asma, no se debe valorar únicamente la disnea durante la estabilidad, ya que no es superponible a la percepción de disnea durante las agudizaciones asmáticas. Además, no hemos encontrado diferencias que nos permitan de antemano distinguir en qué tipo de asmáticos habrá similitud entre la forma de percibir la disnea y en cuáles habrá discordancia. Sin embargo, nuestros datos muestran que los pacientes cuya forma de percibir la disnea en situación aguda y crónica es coincidente acuden menos a los servicios de urgencias. Este resultado parece lógico, puesto que el paciente que no presenta ningún trastorno perceptivo de la disnea tiene mayor grado de acierto a la hora de controlar sus molestias siguiendo los planes de automanejo que se le hayan indicado en cada caso. Pero lo más importante es que este hallazgo tiene implicaciones clínicas, puesto que el grupo de pacientes sin concordancia perceptiva no puede seguir pautas de autotratamiento basadas en síntomas; deben seguir un control objetivo de su función pulmonar mediante medidores de pico-flujo y, además, es conveniente que se haga así porque tienen una enfermedad mal controlada, con mayor número de visitas a urgencias. Destacamos también que no hemos observado relación entre la concordancia de la percepción de la disnea y el equilibrio emocional del paciente (ansiedad-depresión) o la calidad de vida relacionada con la salud.
La percepción de este síntoma multifactorial (la disnea) es un fenómeno complejo y pensamos que, en la práctica diaria, la mejor manera de investigarlo para establecer pautas terapéuticas en los asmáticos de difícil manejo consiste en realizar una prueba de provocación bronquial interrogando al paciente acerca de cómo percibe la disnea a medida que se modifica el calibre de su vía aérea. Sin embargo, los hallazgos perceptivos durante esta prueba no se correlacionan necesariamente con la percepción diaria cuando el asma está estable. El grupo más imprevisible parece estar constituido por los perceptores exagerados de disnea y los hipoperceptores "agudos"; especialmente en este tipo de asmáticos cabe esperar cualquier forma de percibir la disnea en situación de estabilidad clínica y son precisamente los que más problemas suelen plantear al médico para lograr un control adecuado de la enfermedad. Todas estas investigaciones apoyan la idea de que ante un paciente con un asma de difícil control, y siempre que se quieran establecer planes de automanejo del asma, uno de los aspectos a considerar es la percepción de la disnea en fase estable y durante la broncoconstricción aguda.
Trabajo financiado en parte por Red Respira-ISCIII (RTIC-03-11).