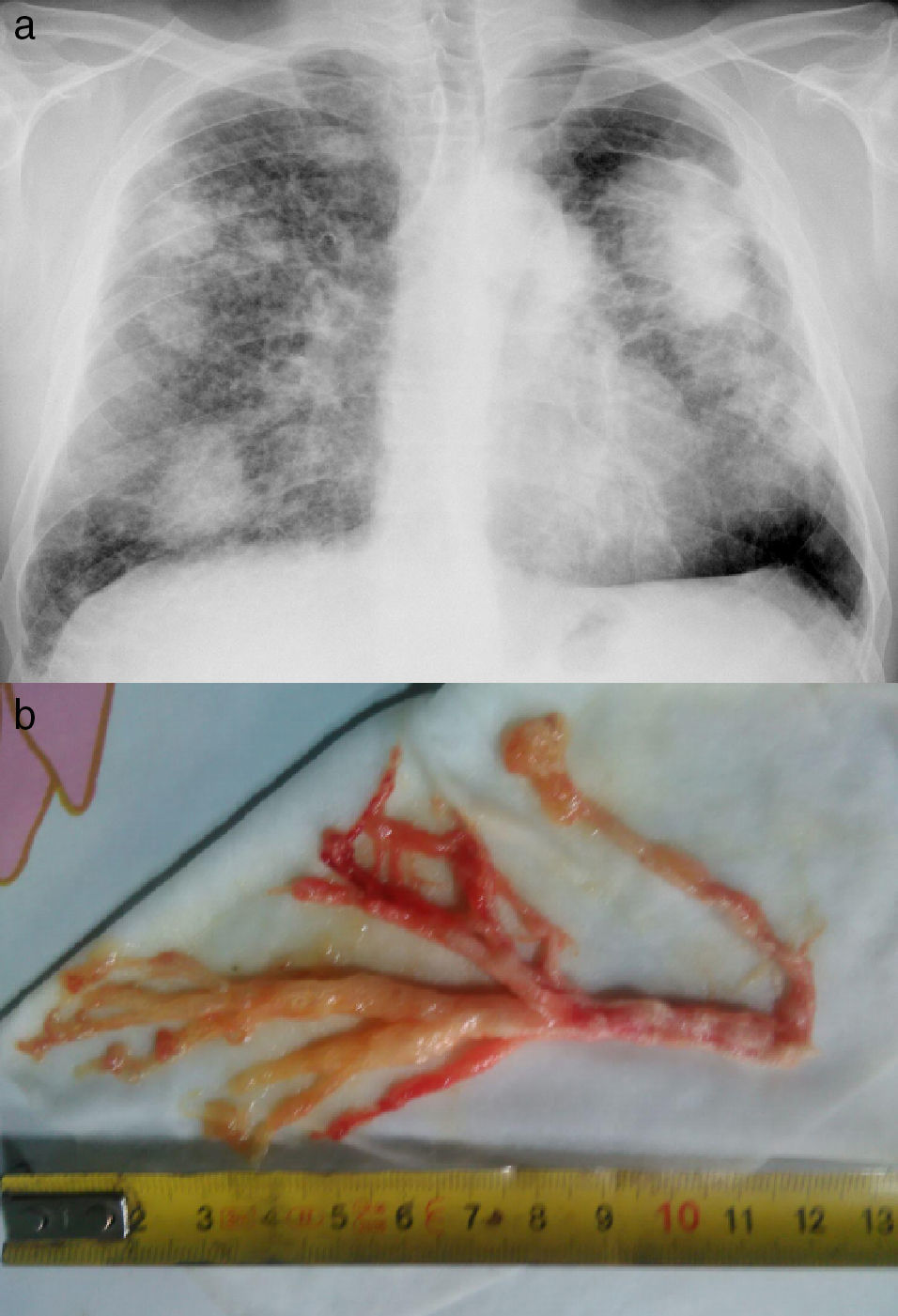
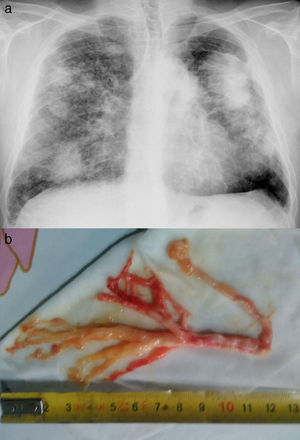
Varón de 49 años con silicosis complicada y antecedentes de tuberculosis pulmonar. Presenta limitación obstructiva al flujo aéreo sin tabaquismo. Consulta por episodios de disnea intensa coincidiendo con expectoración de secreciones espesas sanguinolentas con apariencia de árbol bronquial (fig. 1), que se repiten varios días a la semana. La fibrobroncoscopia no mostró hallazgos relevantes y el estudio anatomopatológico del molde bronquial objetivó material mucoide y fibrinoinflamatorio con abundantes histiocitos.
La bronquitis plástica (BP) es una rara enfermedad pulmonar caracterizada por la formación y expectoración de moldes bronquiales que provocan obstrucción de la luz bronquial1. Se describe como complicación de anomalías linfáticas primarias y en pacientes con enfermedad cardiaca congénita (después de la operación de Fontan), infecciones respiratorias, fibrosis quística, EPOC y aspergilosis broncopulmonar alérgica1. Presentamos el caso de una BP asociada a silicosis. El tratamiento es controvertido, las opciones terapéuticas se basan en casos aislados, destacando la dornasa alfa, macrólidos a baja dosis, suero salino hipertónico y acetilcisteína nebulizados. Existen casos de respuesta a la inhalación de fibrinolíticos y heparina nebulizada1,2. En el caso que presentamos los episodios de expulsión de tapones han disminuido notablemente con prednisona (15mg/día) y heparina sódica nebulizada (5.000UI/12h).