La estenosis traqueal congénita es una anomalía muy infrecuente que supone menos del 1% de las anomalías cardiovasculares congénitas y que se asocia en algunos casos con otras malformaciones respiratorias, esófagicas o esqueléticas1,2.
El estrechamiento luminal se produce por anillos completos o casi completos, con 3posibles patrones: afectación segmentaria (50% de las estenosis traqueales), estenosis generalizada (30%) o infundibular (20%, frecuentemente relacionada con el origen anómalo de la arteria pulmonar izquierda (sling pulmonar) u otras anomalías vasculares)3.
La edad al inicio y la gravedad clínica dependen del grado de estenosis; las estenosis completas aparecen en periodo neonatal y el resto, más tardíamente. Las manifestaciones clínicas típicas engloban distrés respiratorio, cianosis, disfagia o dificultad para la ingesta y estridor4. En pacientes más mayores, puede manifestarse como neumonías de repetición.
Puede verse ocasionalmente estrechamiento traqueal en radiografía torácica, pero el diagnóstico de elección es mediante fibrobroncoscopia; es útil realizar TC o RM para definir la extensión estenótica5,6.
El tratamiento requiere corrección quirúrgica7, cuyas opciones tradicionales son reconstrucción laringotraqueal, traqueoplastia deslizada y resección cricotraqueal parcial8-11. También cabe optar por procedimientos menos invasivos, como la dilatación con balón, la implantación de stents endoluminales en zona estenótica o el tratamiento con láser.
Históricamente el pronóstico dependía de la extensión estenótica, pero los avances quirúrgicos han mejorado la morbimortalidad en pacientes con afectaciones graves12.
Presentamos 2pacientes de 2 y 4 meses de edad que ingresaron en Unidad de Cuidados Intensivos Pediátricos (UCIP) de nuestro centro por cuadros de insuficiencia respiratoria en contexto de bronquiolitis por virus respiratorio sincitial (VRS), y que precisaron importante incremento progresivo del soporte respiratorio, con dificultad para su adecuado manejo.
El primer paciente, con trisomía del cromosoma 21 de diagnóstico posnatal, controlado en cardiología por ductus arterioso persistente y en nefrología por ectasia piélica izquierda, ingresó en UCIP a los 2meses de vida debido a insuficiencia respiratoria por bronquiolitis por VRS. Presentó buena evolución inicial con soporte respiratorio no invasivo (VNI) asociado a heliox; posteriormente precisó intubación endotraqueal y ventilación mecánica invasiva (VMI).
El segundo paciente es un gemelo prematuro tardío (35+4 semanas de gestación). A los 4 meses de vida presentó insuficiencia respiratoria por bronquiolitis por VRS, que precisó ingreso en UCIP, inicialmente con VNI, con fracaso progresivo y necesidad de VMI.
Ambos pacientes fueron conectados inicialmente a VNI con 2niveles de presión (modo mandatorio intermitente), con interfase facial (el primero, al principio, en presión continua asociada a heliox), con empeoramiento clínico y gasométrico progresivo pese a optimización del soporte; precisó intubación y conexión a VMI. Las intubaciones de ambos pacientes fueron dificultosas, con resistencia para la correcta progresión del tubo endotraqueal (TET) por la disminución del calibre endoluminal.
Presentaron un patrón mixto con predominio obstructivo, que precisó VMI en modo volumen control, con difícil manejo ventilatorio pese a optimización de soporte e intensificación de tratamiento broncodilatador (salbutamol y bromuro de ipratropio nebulizados, corticoide, teofilina y sulfato de magnesio intravenosos, sedoanalgesia y relajación muscular). Presentaron presiones inspiratorias pico (PIP) muy elevadas (hasta 90 cmH2O), que hacían difícil alcanzar volúmenes corriente adecuados, pese a ventilar sin límite de PIP, lo que ocasionó acidosis respiratoria con hipercapnia grave (pCO2>150mmHg), con momentos de mejoría intermitente.
Dicha evolución tórpida condicionó ampliar el estudio diagnóstico mediante fibrobroncoscopia y angio-TC pulmonar. En el segundo paciente, la estenosis no se objetivó en la primera fibroscopia, realizada inmediatamente tras la intubación, ante la importante sospecha diagnóstica, dada la dificultad para la intubación.
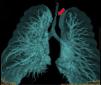
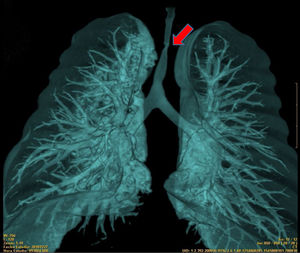
El primer paciente presentó estenosis traqueal distal por compresión por el tronco braquiocefálico, con diámetro crítico de 1mm (fig. 1). El segundo paciente, estenosis traqueal distal infundibular del 90% de la luz traqueal, de 5cm de longitud con diámetro crítico de 1mm en la zona supracarinal y 4-5mm en tráquea cervical.
Los 2pacientes fueron intervenidos mediante traqueoplastia deslizada en centro de referencia de vía aérea. El primer paciente presentó buena evolución posquirúrgica. Al segundo paciente se le realizó inicialmente una traqueoplastia deslizada de toda la extensión traqueal (excepto 1° y 2° anillos), con reimplantación de la rama pulmonar izquierda. Posteriormente precisó varias reintervenciones (dilataciones con balón y colocación de 2prótesis endoluminales traqueales). Al final se hizo traqueostomía y posterior resección parcial traqueal por granulomas periostomía recidivantes.
La criticidad de los pacientes con estenosis traqueal suele desencadenarse por un componente inflamatorio asociado o no a tapones mucosos que empeoran el estrechamiento existente, como en nuestros pacientes, por bronquiolitis por VRS. Con frecuencia es posible intubar a estos pacientes, aunque con dificultad para el avance del tubo distalmente a la glotis. Las novedades tecnológicas que permiten obtener reconstrucciones tridimensionales de vía aérea han facilitado el desarrollo de la «traqueobroncoscopia virtual», lo que supone un gran avance diagnóstico de las anomalías traqueobronquiales13,14. La sospecha diagnóstica fundamental surge en el momento de la intubación y persiste generalmente al presentar un patrón obstructivo grave que dificulta el soporte ventilatorio. Pero esta gravedad puede ser intermitente según la distancia de fijación del TET con relación a la extensión de la lesión, como en ambos pacientes.
Los pacientes afectos suelen precisar VMI en la inestabilización clínica, con mediana de duración de 59 días15. En algunos estudios se analizan diversos parámetros para evaluar su supervivencia previsible y se concluye que ni la duración del soporte ventilatorio ni la extensión de la estenosis medida mediante broncoscopia dinámica con contraste son buenas herramientas predictoras15.
La realización de fibrobroncoscopia puede resultar útil en pacientes de UCIP con enfermedad respiratoria obstructiva de evolución tórpida y difícil manejo ventilatorio, para descartar malformaciones congénitas de la vía aérea que hayan permanecido asintomáticas hasta el momento, así como posibles complicaciones del soporte respiratorio intensivo y prolongado (granulomas, estenosis, parálisis de cuerdas vocales).
En la estenosis traqueal congénita, al ser poco frecuente, es necesario un alto índice de sospecha para completar y establecer el diagnóstico. El manejo es complejo y requiere un abordaje individualizado por un equipo multidisciplinar experto en unidades de referencia. El tratamiento es quirúrgico, con resultados evolutivos variables en función de las técnicas empleadas y las series descritas.
El soporte ventilatorio de estos pacientes supone un reto en las UCIP. Cuando la extensión de la lesión sobrepasa el extremo del TET provoca un patrón obstructivo grave, cuyo soporte ventilatorio puede ser muy complicado e intensivo.
FinanciaciónNinguna.
Conflicto de interesesNinguno.