El asma es una enfermedad heterogénea en su presentación clínica y en su epidemiología. Desde los años sesenta la prevalencia en adultos y niños ha aumentado en países tanto desarrollados como en vías de desarrollo. A pesar de este incremento, la mortalidad asociada y los ingresos hospitalarios por agudizaciones graves empezaron a disminuir de manera importante a partir de 1990 gracias sobre todo a la mejoría en el acceso a los servicios sanitarios y el uso cada vez más frecuente de los corticoides inhalados (ICS). La disminución en la mortalidad y en las tasas de hospitalización parece haberse frenado durante la última década1,2 y se mantiene sin variaciones significativas a nivel global, e incluso en nuestro país se ha evidenciado un aumento durante los últimos cuatro años3 a pesar del gran avance en nuevas terapias, mejorías en los dispositivos de administración del fármaco y atención al paciente. Así, el asma sigue siendo una de las enfermedades tratables más prevalentes a nivel global y condiciona un grave problema de salud pública, principalmente debido a la inequidad en el acceso a los servicios sanitarios, las diferencias socioculturales que impactan en su mortalidad, el pobre cumplimiento del tratamiento y el uso probablemente excesivo de broncodilatadores de acción corta (SABA)4,5.
El asma leve no es solamente el tipo de asma más frecuente, sino el que debiera ser más fácilmente controlable. A pesar de esto, un porcentaje importante de pacientes tiene un control inadecuado de su enfermedad y realizan únicamente tratamiento con SABA a demanda, lo que produce un alivio rápido de los síntomas a expensas de la perpetuación e incluso el incremento de la inflamación bronquial6. Se ha demostrado a día de hoy que la utilización de SABA en monoterapia de manera continuada o a demanda puede desencadenar o facilitar inflamación eosinofílica7,8, aumentar el riesgo de crisis asmáticas graves y condicionar una mayor mortalidad9. Teniendo en cuenta todo esto y las publicaciones relevantes al respecto durante el último año, se han modificado las recomendaciones para el tratamiento del asma leve en la Global Initiative for Asthma (GINA). Así, desde el primer escalón se ha incluido el tratamiento con formoterol (agonista β2 adrenérgico de acción prolongada o LABA)/ICS a demanda o la utilización de ICS para el control de estos pacientes10. O’Byrne et al.11 y Bateman et al.12 han demostrado que los pacientes con asma leve tratados con LABA/ICS a demanda no solamente tuvieron un mayor control de los síntomas en comparación con el tratamiento con SABA, sino que se redujo en un 64% la tasa anual de agudizaciones graves, en un 60% la tasa de agudizaciones moderadas a graves, y la dosis acumulada de ICS o sistémicos utilizados. Es más, la reducción en las agudizaciones graves fue similar cuando se comparó con el tratamiento con ICS continuados, aunque cabe señalar que la combinación fue inferior a ICS de mantenimiento en el control de síntomas y en la función pulmonar, siendo conveniente resaltar que el cumplimiento del tratamiento con ICS en el estudio fue cercano al 80%, lejos de lo observado en la vida real.
En este contexto hemos analizado de manera retrospectiva una cohorte de pacientes con diagnóstico previo de asma bronquial ingresados en nuestro hospital universitario de tercer nivel desde junio de 2018 a junio de 2019 por agudización asmática grave, siendo esta definida como la presencia de signos y síntomas de fracaso respiratorio13. De esta cohorte se realizó un análisis detallado de las características de los pacientes con agudizaciones de riesgo vital o «life-threatening», entendiendo como tal pacientes que precisaron estancia en la unidad de cuidados intensivos (UCI) o en la unidad de semicríticos14.
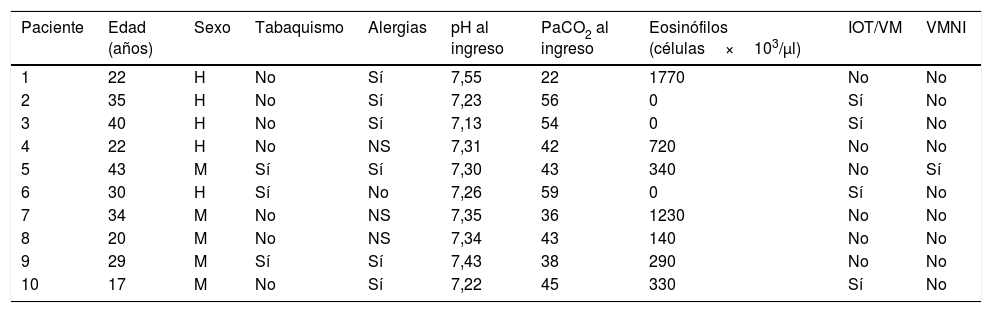
En cuanto a los resultados, en total fueron ingresados 96 pacientes con agudización asmática grave con diagnóstico previo de la enfermedad. La edad media del grupo fue de 58años con estancia media de 8días. De estos pacientes, el 10,4% tuvieron una crisis asmática de riesgo vital, requiriendo ingreso en la UCI o en semicríticos. Al analizar este subgrupo de pacientes se pudo identificar un perfil característico: eran jóvenes con edad media de 28años, la mayoría de ellos habían sido diagnosticados de asma alérgica y todos recibían únicamente tratamiento con SABA de rescate. Aproximadamente la mitad requirieron intubación orotraqueal y ventilación mecánica 31h de media. No hubo ningún fallecido durante el ingreso, ni durante los 90días posteriores al alta (seguimiento telefónico). Ningún paciente realizaba seguimiento durante el último año por neumología o alergología. Cabe destacar que ninguno había presentado exacerbaciones graves en el último año, y basándonos en la guía española para el manejo del asma (GEMA), 8pacientes tenían asma intermitente/intermitente-leve y en2 no se pudo establecer, por lo que seguían en seguimiento por su médico de atención primaria (tabla 1).
Características del subgrupo de pacientes con agudización de riesgo vital
| Paciente | Edad (años) | Sexo | Tabaquismo | Alergias | pH al ingreso | PaCO2 al ingreso | Eosinófilos (células×103/μl) | IOT/VM | VMNI |
|---|---|---|---|---|---|---|---|---|---|
| 1 | 22 | H | No | Sí | 7,55 | 22 | 1770 | No | No |
| 2 | 35 | H | No | Sí | 7,23 | 56 | 0 | Sí | No |
| 3 | 40 | H | No | Sí | 7,13 | 54 | 0 | Sí | No |
| 4 | 22 | H | No | NS | 7,31 | 42 | 720 | No | No |
| 5 | 43 | M | Sí | Sí | 7,30 | 43 | 340 | No | Sí |
| 6 | 30 | H | Sí | No | 7,26 | 59 | 0 | Sí | No |
| 7 | 34 | M | No | NS | 7,35 | 36 | 1230 | No | No |
| 8 | 20 | M | No | NS | 7,34 | 43 | 140 | No | No |
| 9 | 29 | M | Sí | Sí | 7,43 | 38 | 290 | No | No |
| 10 | 17 | M | No | Sí | 7,22 | 45 | 330 | Sí | No |
IOT: intubación orotraqueal; NS: no significativo; VM: ventilación mecánica; VMNI: ventilación mecánica no invasiva.
En conclusión, nuestro estudio revela un perfil de paciente asmático joven, «leve», de fenotipo alérgico y en tratamiento únicamente con SABA a demanda que llega finalmente a urgencias con crisis de asma de riesgo vital. Es preciso resaltar que salbutamol es el séptimo fármaco más vendido en farmacias españolas, en muchos casos sin una correcta prescripción médica; produce un rápido alivio de los síntomas pero perpetúa la inflamación, pudiendo tener consecuencias fatales, por lo que consideramos que el tratamiento del asma leve con SABA a demanda debería ser reevaluado incluso en los primeros escalones de tratamiento. A día de hoy, a pesar de la evidencia creciente, la GEMA, en su última versión9, sigue recomendando en el primer escalón de tratamiento los SABA a demanda, aunque sí recomienda el uso de ICS de mantenimiento en el escalón2, como sugiere la evidencia científica actual.
El trabajo actual tiene limitaciones: es retrospectivo y el número de pacientes no es elevado; sin embargo, consideramos que los datos observados deben hacer reflexionar sobre las consecuencias de un tratamiento inadecuado. Por lo tanto, teniendo en cuenta nuestros datos y los resultados publicados por O’Byrne et al.11, consideramos que el tratamiento con LABA/ICS a demanda podría tener un impacto beneficioso sobre los pacientes con asma leve, más aun teniendo en cuenta el problema del mal cumplimiento del tratamiento inhalado en este tipo de pacientes, ya que ayudaría a mantener una efectividad elevada sobre las agudizaciones graves. Por otra parte, somos conscientes de que no siempre es fácil identificar a estos pacientes, y es probablemente el farmacéutico comunitario quien pueda detectarlos más fácilmente cuando acuden por medicación de rescate, por lo que sería otro eslabón clave en la cadena de prevención y control del paciente con asma.