El trasplante pulmonar se ha consolidado en los últimos años como una opción terapéutica para los niños con una enfermedad pulmonar terminal con unos resultados similares a los del trasplante en adultos.
En España, desde 1996 se han realizado en menores de 16 años 114 trasplantes, lo que corresponde a un 3,9% del total de trasplantes.
La indicación más frecuente en niños es la fibrosis quística, que representa entre el 70-80% de los trasplantes realizados en adolescentes. En los niños pequeños las indicaciones más frecuentes son las neumopatías intersticiales y la hipertensión pulmonar.
En la mayoría de los niños se realiza un trasplante bipulmonar secuencial, en general con la ayuda de circulación extracorpórea.
El trasplante pulmonar en niños presenta retos especiales en la monitorización y seguimiento, especialmente en los lactantes, dada la dificultad para valorar la función pulmonar y realizar biopsias transbronquiales.
Existen algunas complicaciones más específicas de los niños que de los adultos como el síndrome linfoproliferativo postrasplante o una mayor gravedad de las infecciones por virus respiratorios.
Tras el trasplante pulmonar se produce una mejoría muy importante en la calidad de vida de los niños trasplantados. El 88% de los niños no tienen ninguna limitación en su actividad a los 3 años del trasplante. Según los datos del registro de la International Society for Heart & Lung Transplantation (ISHLT) la supervivencia a los 5 años del trasplante es del 54% y a los 10 años del 30-38%.
Lung transplantation has become in recent years a therapeutic option for infantswith terminal lung disease with similar results to transplantation in adults.In Spain, since 1996 114 children lung transplants have been performed; this corresponds to3.9% of the total transplant number.The most common indication in children is cystic fibrosis, which represents between 70-80% of the transplants performed in adolescents. In infants common indications areinterstitial lung disease and pulmonary hypertension.In most children a sequential double lung transplant is performed, generally with the help ofextracorporeal circulation. Lung transplantation in children presents special challenges in monitoring and follow-up, especially in infants, given the difficulty in assessing lung function and performing transbronchial biopsies.There are some more specific complications in children like postransplant lymphoproliferative syndrome or a greater severity of respiratory virus infections .After lung transplantation children usually experiment a very important improvement in their quality of life. Eighty eight per cent of children have no limitations in their activity after 3 years of transplantation.According to the registry of the International Society for Heart & Lung Transplantation (ISHLT) survival at 5 years of transplantation is 54% and at 10 years is around 35%.
El trasplante pulmonar se ha consolidado en los últimos años como una opción terapéutica para los niños con una enfermedad pulmonar grave en la que han fracasado otras opciones terapéuticas, consiguiendo una buena calidad de vida y una supervivencia prolongada, similar a la del trasplante realizado en pacientes adultos1.
El trasplante en los niños presenta numerosas particularidades en relación con el trasplante en adultos2: características específicas de los niños en las diferentes etapas de desarrollo desde lactantes a adolescentes, indicaciones diferentes según los distintos grupos de edad, efectos de los tratamientos inmunosupresores, especial susceptibilidad a las infecciones en relación con un sistema inmunitario inmaduro, y problemas particulares en la disponibilidad de donantes adecuados.
Aunque los resultados del trasplante pediátrico han mejorado de forma considerable en las 2 últimas décadas3, por los avances en la técnica del trasplante, la preservación de los órganos, el manejo perioperatorio, la inmunosupresión y la profilaxis y tratamiento de las complicaciones infecciosas, la disfunción crónica del injerto, como en los adultos, limita la supervivencia a largo plazo.
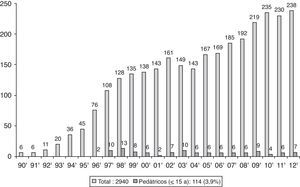
Epidemiología del trasplante pediátricoEn España, el primer trasplante en pacientes adultos se realizó en 1990 y el número total de trasplantes anuales ha aumentado progresivamente desde los 6 practicados en 1990 hasta los 238 del año 2012, con un total de 2.940 (datos de la Organización Nacional de Trasplantes [ONT])4,5. La ONT considera trasplantes pediátricos los realizados en menores de 16 años. El primer trasplante pulmonar pediátrico se realizó en 19966. El número de trasplantes pediátricos realizados en España desde 1996 es de 114, lo cual corresponde a un 3,9% del total4. A diferencia de lo que ocurre con los trasplantes de pacientes adultos, el número anual de trasplantes se ha mantenido relativamente constante, siendo la mediana en este periodo de 6 al año (fig. 1). En el Registro Español de Trasplante Pulmonar el 74% de los niños tenían entre 11 y 15 años de edad5. Estos datos son comparables a los que se recogen en el registro de la International Society for Heart & Lung Transplantation (ISHLT)1,7, en el que consideran trasplante pediátrico el realizado en menores de 18 años. Según los datos de la ISHLT entre 1987 y junio de 2012 se realizaron 49.673 trasplantes pulmonares y cardiopulmonares de los que fueron pediátricos 2.542 (5,12%). El porcentaje más elevado de trasplantes corresponde al grupo de adolescentes (12 a 17 años), que representan en Europa el 84% de los trasplantes pediátricos, y en América del Norte el 68%1. En este registro se observa un muy discreto aumento del número de trasplantes pediátricos desde los 73 del año 2000 a los 107 del año 2011, con un máximo de 125 trasplantes en el año 20101.
Evolución del número de trasplantes pulmonares pediátricos y de adultos realizados en España durante los años 1990-2012 (datos de la Organización Nacional de Trasplantes4).
La baja frecuencia de trasplantes en los niños y la ausencia de un incremento similar al ocurrido en pacientes adultos tiene relación con 3 factores8:
- –
La baja prevalencia en los niños de enfermedades pulmonares graves.
- –
Los avances en los cuidados médicos de los pacientes con fibrosis quística9, la principal indicación en la edad pediátrica, han mejorado considerablemente su evolución y retrasado la edad en la que puede ser necesario un trasplante de pulmón.
- –
La escasa disponibilidad de donantes jóvenes.
El número de centros que realizan trasplante pulmonar pediátrico en el mundo es reducido (alrededor de 40) y la mayoría de centros (88,3%) realizan únicamente entre 1 y 4 trasplantes al año, con solo 3-4 centros realizando entre 5 y 9 trasplantes y 2 centros entre 10 y 19 trasplantes1. Dentro de ellos, igual que ocurre en España, podemos distinguir 2 tipos de centros: centros con dedicación específica al trasplante pediátrico en los que se realizan trasplantes a niños de todas las edades, o en algunos a niños a partir de la edad preescolar, y centros de trasplante pulmonar de adultos en los que se atiende también a niños adolescentes o mayores de 8-10 años10.
IndicacionesComo en los adultos, la indicación general para el trasplante pulmonar es la insuficiencia respiratoria progresiva con una expectativa de supervivencia corta, en general menor de 1-2 años, y una muy mala calidad de vida2,11. Es necesario que se hayan agotado todas las medidas terapéuticas, que no exista otra enfermedad grave, que se haya evaluado la capacidad para cumplir un régimen terapéutico complejo, que exista un ambiente social adecuado y que la familia y/o el niño asuman los riesgos del trasplante.
En la tabla 1 se especifican las principales enfermedades en las que puede estar indicado realizar un trasplante pulmonar en niños. La fibrosis quística constituye la indicación más frecuente. Los otros grupos importantes de indicaciones los constituyen las enfermedades vasculares pulmonares (principalmente la hipertensión pulmonar) y las enfermedades difusas del parénquima pulmonar12–16.
Indicaciones de trasplante pulmonar en niños
| Fibrosis quística |
| Enfermedades vasculares pulmonares |
| Hipertensión pulmonar |
| Otra enfermedad vascular pulmonar |
| Estenosis de venas pulmonares |
| Displasia alvéolo-capilar |
| Enfermedades difusas del parénquima pulmonar |
| Neumopatías intersticiales propias de los niños |
| Déficit de proteínas del surfactante |
| Neumonitis crónica de la infancia |
| Trastornos del desarrollo alveolar |
| Displasia broncopulmonar |
| Fibrosis pulmonar poslinfoma |
| Otras neumopatías intersticiales |
| Bronquiolitis obliterante pos trasplante de progenitores hematopoyéticos |
| Bronquiolitis obliterante post infecciosa |
| Disfunción del injerto pulmonar (retrasplante) |
En el Registro Español de Trasplante Pulmonar (años 2006-2010)5 la fibrosis quística representó el 67,75% de los trasplantes en niños menores de 16 años, la bronquiolitis obliterante postinfecciosa el 12,95%, la hipertensión arterial pulmonar el 3,2% y las enfermedades intersticiales el 16,1%. En la tabla 2 se refleja el número de trasplantes pediátricos realizados en nuestro centro en el periodo 1996-2012 con la frecuencia relativa de las diferentes indicaciones.
Indicaciones de trasplante pulmonar en niños en el Hospital Universitari Vall d’Hebron (1996-2012; n = 51)
| N (%) | |
| Fibrosis quística | 28 (54,9%) |
| Enfermedades vasculares pulmonares | 8 (15,7%) |
| Hipertensión pulmonar idiopática | 3 |
| Otra patología vascular pulmonar | 5 |
| Patología interstiticial | 9 (17,7%) |
| Neumonitis intersticial del lactantea | 4 |
| Fibrosis pulmonar idiopática | 2 |
| Fibrosis pulmonar pos TPH | 2 |
| Fibrosis pulmonar pos linfoma | 1 |
| Bronquiolitis obliterante post infecciosa | 4 (7,8%) |
| Síndrome de bronquiolitis obliterante pos trasplante pulmonar (retrasplante) | 2 (3,9%) |
N: número de casos; TPH: trasplante de progenitores hematopoyéticos.
La proporción de las diferentes indicaciones en relación con los grupos de edad ha evolucionado en los últimos años. En el registro de la ISHLT la fibrosis quística supone el 53,8% de los trasplantes en niños entre 6 y 11 años y el 71,5% entre los de 12 y 17 años1. Hay que tener en cuenta no obstante que el registro de la ISHLT incluye datos desde el año 1990 y que cada vez es menos frecuente el trasplante de niños menores de 11 años y adolescentes con fibrosis quística. Según los datos del registro catalán de trasplante pulmonar, la fibrosis quística representa menos del 10% de los trasplantes realizados en menores de 11 años, mientras que representa el 85% de los realizados entre los de 12 y 17 años17.
¿Cuándo derivar a un niño para trasplante pulmonar?La decisión de incluir a un niño en lista de espera para recibir un trasplante pulmonar no es fácil, ya que es muy complicada la predicción de la supervivencia. Es muy importante tomar esta decisión de forma adecuada para ofrecerle un beneficio en su supervivencia. Hace unos años se cuestionó en Estados Unidos el beneficio de realizar un trasplante pulmonar en los niños con fibrosis quística18, lo que estaba ligado posiblemente a la inclusión demasiado precoz en lista de espera en contraste con la mejora de la supervivencia de los niños con fibrosis quística con los avances en el tratamiento médico11. Con la adopción de un sistema de valoración de la gravedad para la priorización de la inclusión en lista de espera (Lung Allocation Score) se ha comprobado en Estados Unidos un beneficio real del trasplante en los adultos con fibrosis quística19; esta escala de puntuación solo es aplicable en niños mayores de 12 años. En otros países se ha demostrado un beneficio real del trasplante pulmonar en los niños con fibrosis quística y enfermedad pulmonar grave20.
Podemos resumir las indicaciones para derivar un niño con fibrosis quística a evaluar para trasplante pulmonar en: hospitalizaciones frecuentes para antibioterapia intravenosa, limitación importante para ir al colegio o realizar la actividad normal, descenso rápido o fluctuaciones marcadas de la función pulmonar incluyendo un FEV1 < 30%, neumotórax o hemoptisis recurrentes, hipoxemia e hipercapnia16,17. Se considera recomendable incluirlos si a pesar de estar recibiendo el máximo tratamiento médico su esperanza de vida es inferior a 2 años y tienen una mala calidad de vida que es probable que mejore con el trasplante11. Con este enfoque, ampliamente adoptado en Europa, se beneficiarán la mayoría de los que reciban un trasplante, aunque tiene el inconveniente de que algún paciente podría fallecer en la lista de espera o sin incluirse en ella si no se valora adecuadamente su pronóstico11.
En los niños con enfermedades difusas del parénquima pulmonar lo más importante es valorar la presencia de una alteración funcional moderada o grave, necesidad de ventilación mecánica o de aportes muy elevados de oxígeno, falta de respuesta a los tratamientos, y tener en cuenta la historia natural de la enfermedad15. Con algunas enfermedades el niño no podrá sobrevivir sin el trasplante como el déficit de proteína B de surfactante, mientras que en otras puede haber una respuesta variable al tratamiento como en el déficit de proteínaC del surfactante16.
El pronóstico de la hipertensión pulmonar ha mejorado mucho con los nuevos tratamientos disponibles, por lo que actualmente se recomiendan los siguientes criterios: niños en clase funcional iv, incluirlos en lista de trasplante e iniciar tratamiento médico, y, si mejoran, retirarlos de la lista de espera; niños en clase funcionalIII: realizar tratamiento médico y, si no mejoran o empeoran, incluirlos en lista de espera. Los niños con estenosis bilateral de venas pulmonares o displasia alvéolo-capilar se tendrían que incluir de forma precoz en lista de trasplante, ya que no responden a otros tratamientos13,16.
La naturaleza de estas indicaciones hace que se plantee la indicación del trasplante pulmonar en niños en ventilación mecánica con mayor frecuencia que en los adultos. Los lactantes con ventilación mecánica o niños en ventilación mecánica crónica se pueden considerar candidatos a trasplante pulmonar. Se ha comprobado que los lactantes trasplantados en ventilación mecánica tienen la misma supervivencia tras el trasplante que los niños mayores no ventilados, y mejor que los niños mayores ventilados21. La ventilación mecánica invasiva en los niños con fibrosis quística es un factor de riesgo para una mayor morbimortalidad postrasplante, pero no lo es la ventilación no invasiva22–24.
En la tabla 3 se resumen los criterios para remitir los niños a los equipos de trasplante pulmonar.
Recomendaciones para derivar a los niños con enfermedad respiratoria al equipo de trasplante pulmonar
| Enfermedad | Indicación para derivar al centro de trasplante |
| Fibrosis quística | Hospitalizaciones frecuentes para antibioticoterapia intravenosa, limitación importante para ir al colegio o realizar la actividad normal, descenso rápido o fluctuaciones marcadas de la función pulmonar incluyendo un FEV1 < 30%, neumotórax o hemoptisis recurrentes, hipoxemia e hipercapnia |
| Hipertensión pulmonar idiopática | Clase funcionalIV, fallo cardiaco derecho, crisis de hipoxia, síncopes recurrentes, sin respuesta al tratamiento médico |
| Estenosis de venas pulmonares, displasia alvéolo-capilar | Deben derivarse de forma precoz ya que no responden al tratamiento |
| Déficit de proteínas del surfactante | Los pacientes con déficit de proteína B con insuficiencia respiratoria deben derivarse de forma precoz. Los pacientes con déficit de ABCA-3 o proteína C en caso de insuficiencia respiratoria grave y no respuesta al tratamiento |
| Displasia broncopulmonar | Dada la posibilidad de mejoría evolutiva de la enfermedad, deben derivarse únicamente los pacientes que no mejoran en el tiempo con insuficiencia respiratoria grave |
| Bronquiolitis obliterante postinfecciosa | Pacientes con hipoxemia importante o necesidad de ventilación mecánica invasiva que no mejoran con el tratamiento médico. Tener en cuenta la posibilidad de mejoría evolutiva los 2 primeros años |
| Otras enfermedades pulmonares parenquimatosas difusas | Pacientes con hipoxemia importante o necesidad de ventilación mecánica invasiva que no mejoran con el tratamiento médico |
Modificada de Sweet15.
Existen diferentes situaciones que pueden hacer desestimar la realización de un trasplante pulmonar, algunas de ellas de modo absoluto y otras de modo relativo17, siendo algunas de ellas específicas de cada centro (tabla 4).
Contraindicaciones para la realización de un trasplante pulmonar
| Contraindicaciones absolutas |
| Disfunción orgánica grave hepática o renal |
| Infección activa extrapulmonar (sepsis, tuberculosis) |
| Enfermedad neuromuscular progresiva |
| Neoplasia activa en los últimos 2-5 años (según el tipo de tumor) |
| Disfunción neurológica o anomalías cromosómicas graves que impidan la calidad de vidaComunicaciones anómalas transpleurales entre la circulación sistémica y la bronquial |
| Contraindicaciones relativas |
| Infección por Burkholderia cepacia genomovar-3 |
| Escoliosis grave |
| Pleurectomía quirúrgica o pleurodesis química |
| Traqueomalacia grave |
| Infección pulmonar por patógenos multirresistentes |
| Dificultad para cumplir los tratamientos |
| Enfermedad activa colágeno-vascular |
| Ventilación mecánica |
| Insuficiencia renal |
En los pacientes con fibrosis quística, la infección por Bulkholderia cepacia genomovar-3, Mycobacterium abscessus u hongos multirresistentes (Schedosporium prolificans) constituyen una contraindicación en algunos centros.
Los pacientes con cardiopatías cianosantes en los que se han realizado toracotomías previas para procedimientos paliativos presentan un riesgo muy elevado de sangrado a partir de colaterales de la pared torácica y deben ser valorados de forma individual.
El órgano donanteUno de los problemas críticos actuales del trasplante pulmonar pediátrico, y del trasplante pediátrico en general, es la disminución del número de donantes jóvenes disponibles con el consiguiente aumento de los tiempos en lista de espera. Este hecho está asociado a que el número de donantes por accidentes de tráfico ha disminuido de forma progresiva en los últimos 20 años en paralelo a la disminución de víctimas mortales en carretera y, de forma particularmente importante, tras la implantación en el año 2005 de la nueva ley de tráfico. Esto supone que los donantes por accidentes de tráfico hayan pasado de representar el 43% de los donantes en 1992 al 5,7% de las donaciones totales en 20105.
En nuestro centro la mediana del tiempo de espera para los niños menores de 2 años entre los periodos 1996-2005 y 2006-2011 se ha incrementado moderadamente de 84 a 135 días, mientras que para los grupos de edad de 3 a 11 años y de 12 a 17 años ha aumentado de forma muy importante, de 107 a 538 días y de 106,5 a 404,5 días, respectivamente12.
Para mejorar estas cifras es necesario tener una máxima concienciación en las unidades de cuidados intensivos pediátricos de la necesidad de aprovechar al máximo los donantes potenciales y optimizar sus cuidados, y es posible recurrir a estrategias para emplear pulmones procedentes de donantes adultos en niños; sería aconsejable también explorar la extensión de los programas a corazón parado en la edad pediátrica8,25.
Tipos de trasplante y técnica quirúrgicaHabitualmente en niños se realiza un trasplante bipulmonar secuencial, que es obligado en la enfermedad pulmonar séptica (fibrosis quística), y de elección en la hipertensión pulmonar. El trasplante unipulmonar está menos indicado en niños que en adultos (solo uno de 31 casos en el Registro Español de Trasplante Pulmonar5). Se podría realizar en casos de enfermedad parenquimatosa pulmonar no séptica (fibrosis pulmonar, bronquiolitis obliterante, retrasplante), si el crecimiento somático está casi completado y el órgano ofrecido es de tamaño y calidad perfectas. El trasplante cardiopulmonar se reserva para la enfermedad vascular pulmonar asociada a cardiopatía congénita no corregible y para los casos en que existe fallo ventricular izquierdo.
A diferencia de los adultos, la mayoría de trasplantes pulmonares en niños se realizan con circulación extracorpórea, ya que la mayoría de ellos, por su tamaño, no toleran la ventilación unipulmonar. No obstante, en adolescentes y niños mayores en ocasiones es posible realizar el trasplante sin circulación extracórporea2. Aunque se ha sugerido que el uso de la circulación extracorpórea podría ir asociado a una mayor incidencia de fallo primario del injerto, en una serie amplia comparando la frecuencia de fallo primario del injerto entre los trasplantes en adultos y niños no hubo diferencias en su incidencia26.
Debido a la dificultad de encontrar donantes de tamaño adecuado para los niños, existe una mayor flexibilidad a la hora de aceptar discrepancias de tamaño entre el donante y el receptor y se realizan diversas técnicas para acomodar los pulmones, incluyendo lobectomías (de lóbulo medio, língula o lóbulos inferiores), resecciones no anatómicas o utilización únicamente de lóbulos. Se pueden utilizar los lóbulos superiores o inferiores, pero los superiores encajan de forma más adecuada en el tórax27. Otra estrategia que se ha realizado es la partición del pulmón izquierdo de un donante adulto de tamaño adecuado, utilizando el lóbulo inferior izquierdo como pulmón izquierdo y el lóbulo superior izquierdo como pulmón derecho27. Hay evidencias experimentales en modelo animal de que un lóbulo «maduro» implantado en receptor inmaduro podrá crecer por división de los neumocitos28.
El trasplante lobular de donante vivo requiere la utilización de 2 donantes a cada uno de los cuales se extrae el lóbulo inferior, y tiene una morbilidad importante para el donante y resultados similares a los de donante cadáver, por lo que actualmente es poco utilizado salvo en Japón y Brasil y, ocasionalmente, en algunos centros experimentados de Estados Unidos16.
Particularidades en el manejo postrasplante y complicacionesEl tratamiento y seguimiento postrasplante es similar al que se realiza en pacientes adultos, pero existen algunas diferencias importantes.
InmunosupresiónLa mayoría de centros pediátricos utilizan un tratamiento inmunosupresor triple con tacrolimus, micofenolato y corticoides2. Los niños menores de 5 años tienen un aclaramiento aumentado de los inhibidores de la calcineurina, lo que hace que se necesiten dosis mayores en receptores de menor edad; los lactantes pueden requerir 2-4 veces la dosis de adultos29. Este mayor aclaramiento junto a una absorción más rápida hace que haya una mayor fluctuación de niveles y que pueda ser necesaria una administración más frecuente, cada 8 h, en niños pequeños. Los pacientes con fibrosis quística requieren una dosis de tacrolimus un 40-50% mayor por una peor absorción y un mayor aclaramiento. Una buena alternativa puede ser la administración sublingual del tacrolimus, con lo que se consiguen niveles más estables con una menor dosis30.
MonitorizaciónEn los niños pequeños no es posible aplicar los criterios estándar de diagnóstico de la disfunción crónica del injerto. La espirometría se puede realizar únicamente a partir de los 3-4 años de edad y con más fiabilidad a partir de los 6 años. Aunque existen pruebas específicas de función pulmonar en lactantes como la compresión torácica forzada con insuflación previa, no se han validado criterios de diagnóstico con estas técnicas.
Las pinzas de biopsia que es posible utilizar con los broncoscopios pediátricos de 2,8 y 3,6mm con frecuencia no permiten obtener muestras adecuadas para el diagnóstico de rechazo agudo o la valoración de la vía aérea. La alternativa puede ser la utilización de las pinzas estándar a través de un broncoscopio rígido o, en raras ocasiones, la realización de una biopsia a cielo abierto.
Por todo ello, en los niños pequeños es imprescindible apoyarse en la clínica, los valores de SaO2, y la TC de tórax con cortes inspiratorios y espiratorios.
ComplicacionesEn los niños pueden ocurrir, con algunas especificidades, las mismas complicaciones que en los pacientes adultos tras el trasplante pulmonar.
A pesar de tener unas estructuras anatómicas de menor calibre, las complicaciones de las anastomosis vasculares y de la vía aérea tienen una frecuencia similar en todos los grupos de edad pediátrica a la de los adultos31.
Los niños pequeños son más propensos a las infecciones respiratorias víricas y la mayoría son bien toleradas. Aunque en alguna serie pediátrica no se ha visto un impacto en la mortalidad ni en el desarrollo de disfunción crónica del injerto32, la infección por virus respiratorios de la comunidad como el virus respiratorio sincitial (VRS), adenovirus, metapneumovirus, etc., puede llegar a conllevar el fracaso del injerto o el fallecimiento del paciente. La mayoría de los centros pediátricos realizan profilaxis específica contra el VRS con la administración de anticuerpos específicos (palivizumab)33.
Los niños trasplantados presentan un riesgo aumentado de presentar neoplasias de la que la más frecuente es el síndrome linfoproliferativo relacionado con la infección por el virus de Epstein-Barr con una incidencia que va desde el 4% al año del trasplante al 15% a los 5 años34.
Pronóstico y supervivenciaTras el trasplante pulmonar se produce una mejoría muy importante en la calidad de vida de los niños trasplantados. El 88% de los niños no tienen ninguna limitación en su actividad a los 3 años del trasplante1.
Según los datos del registro de la ISHLT, la supervivencia a los 5 años del trasplante es del 54% y a los 10 años alrededor del 30%, siendo la supervivencia de los grupos de edad de 0 a 1 año y de 1 a 11 años mejor que la del grupo de edad de 12 a 17 años (vida media de 6,4 años para los lactantes, 6,7 años para los niños pequeños y 4,6 años para los adolescentes)1. Probablemente una de las causas de la peor supervivencia de los adolescentes sea el peor cumplimiento del tratamiento en este grupo de edad35. Por otro lado, los lactantes y preescolares parece que tienen una mayor tolerancia inmunológica del aloinjerto y una menor incidencia de rechazo agudo y disfunción crónica del injerto que los niños mayores y los adultos36.
Los datos de supervivencia en nuestro país son similares a los del registro de la ISHLT. En nuestro centro la supervivencia ha sido del 55% a los 5 años y del 47% a los 7 años12, y en los datos del registro de trasplante español6 la supervivencia al año fue del 90,3% y a los 3 años del 66,9%.
En los casos en que fracasa el trasplante, la única alternativa es el retrasplante, lo que puede estar limitado por la disponibilidad de donantes. En un estudio reciente en Estados Unidos se ha visto que la supervivencia tras el retrasplante es similar a la del trasplante original si se realiza después del primer año del trasplante en pacientes no ventilados, pero que es peor si se realiza antes del primer año del trasplante o en pacientes ventilados37.
Los avances alcanzados en los últimos años, en las técnicas quirúrgicas y en la inmunosupresión, hacen que el trasplante pulmonar en los niños sea una realidad. Se necesitan esfuerzos para aumentar el número de donantes disponibles y avanzar en la mejora de los resultados a largo plazo.