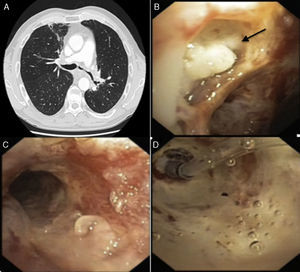
Varón de 71 años de edad con antecedentes de adenocarcinoma pulmonar diagnosticado y tratado en el año 2006 con QT y RT concomitante, consultó en febrero de 2015 por infecciones respiratorias de repetición. La TC toracoabdominal (fig. 1A) demostró una estenosis del bronquio principal izquierdo. La broncoscopia flexible mostró: a) lesión ulcerativa para-traqueal inferior izquierda cubierta de secreción mucopurulenta (fig. 1B), y b) mucosa seudomembranosa en el tercio distal de la tráquea y BPI (fig. 1C). Se realizó dilatación efectiva con catéter balón (CRE™ Pulmonary; Boston Scientific) del BPI (fig. 1D). Se realizó un aspirado traqueobronquial en el bronquio principal izquierdo y se tomaron biopsias endobronquiales de las lesiones ulcerativas descritas. La biopsia reveló la presencia de hifas bifurcadas en ángulos de 45° con tinción positiva por el método histoquímico de Grocott confirmando el diagnóstico de Aspergillus fumigatus. El cultivo del aspirado traqueobronquial fue positivo para Aspergillus fumigatus.
A) Pérdida de volumen del hemitórax izquierdo con estenosis del bronquio principal izquierdo y bronquiectasias en el segmento apical del LSD. B) Lesión ulcerativa para-traqueal inferior izquierda cubierta por secreción mucopurulenta (flecha). C) Mucosa seudomembranosa en el tercio distal de la tráquea y BPI. D) Dilatación con catéter balón de la estenosis del BPI.
Se inició tratamiento con anfotericina B liposomal inhalada (25mg 2 veces por semana) hasta completar 2 meses en este régimen (primera fase). Actualmente el paciente se encuentra estable desde el punto de vista respiratorio, pendiente del próximo control endoscópico y revaloración del tratamiento.
La forma seudomembranosa de la aspergilosis traqueobronquial invasiva se caracteriza por una extensa afectación de las vías aéreas inferiores, con desprendimiento de epitelio necrótico que junto con el moco endobronquial forman las seudomembranas que recubren la superficie de la mucosa1. El diagnóstico debe basarse en las manifestaciones clínicas, pruebas de imagen, broncoscopia, examen patológico y cultivo e identificación del hongo2. Esta variante ocurre principalmente en pacientes inmunodeprimidos como son los pacientes trasplantados de pulmón y pacientes VIH, neoplasias hematológicas y no hematológicas, y pacientes con EPOC3.