Se describe un caso excepcional de shock séptico de origen pulmonar debido a Rhodococcus equi, bacteria intracelular que causa una zoonosis emergente en nuestro medio. Transmitido al ser humano habitualmente por inhalación, en esta ocasión el contacto con estiércol en un paciente inmunodeprimido por leucemia mielomonocítica crónica (LMMC) produjo una infección pulmonar grave.
Caso clínicoPresentamos el caso de un paciente de 79años de edad con antecedentes médicos de infarto de miocardio, insuficiencia cardiaca e insuficiencia respiratoria global, habiendo siendo diagnosticado hace 12meses de LMMC tipo1, sin tratamiento hasta ese momento. Mantenía contacto con estiércol que utilizaba como abono.
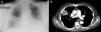
Acude a urgencias por disminución del nivel de consciencia, astenia y somnolencia. A la exploración física presentaba una presión arterial de 73/47mmHg, frecuencia cardiaca de 120latidos/min, febrícula y saturación de oxígeno basal del 86%. Consciente, con tendencia a la bradipsiquia y deshidratado. Analíticamente destacaban 59.900leucocitos/mm3 con un 90% de neutrófilos y 46.000plaquetas/mm3. En una analítica realizada previamente como control periódico de su LMMC la cifra de leucocitos era de 15.000/mm3. En la radiografía de tórax (fig. 1a) se apreciaba un aumento de densidad radiológica en hemitórax derecho, sin broncograma, redondeada, de 5×4cm, sobre la región parahiliar derecha. Se extrajeron hemocultivos y se inició de forma empírica, con la sospecha de sepsis y masa pulmonar, tratamiento con imipenem intravenoso.
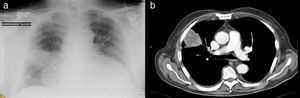
Se realizó TC toracoabdominal (fig. 1b), en la que se observó una masa de 5cm de diámetro con amplia implantación pleural y espiculación marginal en el segmento anterolateral del lóbulo superior derecho, con áreas de heterogenicidad. Radiológicamente la lesión era sugestiva de neoplasia pulmonar. Se realizó una punción-aspiración con aguja fina, obteniendo inflamación aguda abscesificante asociada a patrón de neumonía en organización, con citología negativa para células malignas. La serología para VIH fue negativa. Finalmente se recibieron los hemocultivos, siendo ambos positivos para Rhodococcus equi.
La evolución del paciente fue excelente con imipenem durante su hospitalización y tras terapia secuencial en domicilio con ciprofloxacino y rifampicina oral. A los 3meses se demostró la desaparición de la masa pulmonar y 12meses más tarde el paciente seguía asintomático con controles periódicos en hematología.
DiscusiónLa primera infección causada por Rhodococcus equi en el hombre se describió en 1967. En ella se observa un proceso inflamatorio granulomatoso crónico caracterizado por agregados de histiocitos PAS positivos que contienen unas inclusiones denominadas de Michaelis-Gutmann (malacoplaquia) y abscesos necrosantes asociados con cocos grampositivos intracelulares, siendo característico de la infección por Rhodococcus equi1. A pesar de esto, la malacoplaquia no es específica de esta infección, ya que Mycobacterium tuberculosis, Pasteurella multocida y Escherichia coli pueden originar lesiones histológicamente similares, aunque no tan frecuentemente en pacientes inmunocomprometidos2. La infección primaria ocurre en el pulmón en aproximadamente el 80% de los casos, frecuentemente presentando una condensación cavitada en el lóbulo superior3. Es un patógeno excepcional en pacientes inmunocompetentes, que representan el 10-15% de los casos, principalmente pacientes trasplantados renales2. En el año 2010 fue comunicado el primer caso en el que un paciente con leucemia linfoide crónica, tras recibir tratamiento con fludarabina, desarrolló una neumonía cavitada producida por este germen4.
Se debe sospechar en pacientes inmunodeprimidos que presenten una neumonía de curso clínico insidioso, absceso pulmonar, lesiones granulomatosas, absceso cerebral o fiebre de origen desconocido. El diagnóstico diferencial radiológico debe realizarse principalmente con neumonía por Pneumocystis jirovecci o Staphylococcus aureus, carcinoma central broncogénico y tuberculosis pulmonar. Habitualmente R. equi es susceptible a terapias antibióticas combinadas, entre las que se incluyen macrólidos, rifampicina, aminoglucósidos e imipenem. Siempre deben combinarse 2 o 3antibióticos, recomendándose aquellos con actividad intracelular, como rifampicina o azitromicina. En lo conveniente al pronóstico, la mortalidad llega a alcanzar el 50% en pacientes VIH, el 25% en otro tipo de inmunodepresión y el 11% en los inmunocompetentes5.
Excepcionalmente se observa en pacientes inmunocomprometidos no VIH, como en nuestro caso, en el que a pesar de no estar con tratamiento inmunosupresor activo, la inmunosupresión celular causada por la leucemia mielomonocítica y el contacto con estiércol contaminado desencadenaron esta grave infección pulmonar.