El neumomediastino se define por la presencia de aire libre en el mediastino y suele acompañarse de enfisema subcutáneo. Se clasifica en espontáneo cuando no existe una causa evidente y en traumático cuando ocurre de manera secundaria a una intervención, perforación o traumatismo a dicho nivel. El neumomediastino espontáneo se debe a la rotura de los alvéolos terminales secundaria a una hiperinsuflación traqueal1. Una de las causas menos conocidas de neumomediastino espontáneo es el síndrome de Hamman (descrito por Louis Hamman en 1939), que hace referencia al neumomediastino espontáneo asociado a enfisema subcutáneo que se produce en el posparto2,3. Es una entidad poco frecuente, con tan solo 200 casos descritos en la literatura hasta 19944. Exponemos el caso de una mujer de 29 años que tras un parto vaginal presentó neumomediastino y enfisema subcutáneo.
Mujer de 29 años primigesta de 40+3 semanas, sin antecedentes médicos, que acudió a urgencias por dinámica uterina irregular cada 15min de 12h de evolución. No presentaba sangrado vaginal ni rotura de bolsa amniótica. La paciente había realizado un correcto seguimiento del embarazo, sin incidencias. En el inicio de la dinámica de parto, una ecografía abdominal y un registro cardiotocográfico fetal no mostraron alteraciones. La paciente tuvo un parto espontáneo eutócico con presentación cefálica, siendo el recién nacido un varón de 3,2kg con Apgar de 10 en el primer minuto. El parto duró 10h y no se registraron complicaciones.
A las 18h de finalizar el parto la paciente presentó odinofagia y sensación de crepitación en la región cervical, sin disnea. La presión arterial era de 126/73mmHg, la frecuencia cardíaca de 80lpm y la saturación de oxígeno del 98% respirando aire ambiente. La auscultación pulmonar era normal. Una radiografía de tórax mostró enfisema subcutáneo en ambas regiones claviculares y cervical bilateral, sin evidencia de neumotórax. Un análisis de sangre mostró hemoglobina de 11,8g/dL, 113.000 plaquetas/mm3, 12.700 leucocitos/mm3 (82,3% neutrófilos). La función renal, iones y función hepática eran normales. Una tomografía computarizada (TC) de tórax demostró un extenso enfisema subcutáneo y profundo cervical y extenso neumomediastino. Se descartó la presencia de mediastinitis, líquido libre o rotura esofágica. Se realizó el diagnóstico de neumomediastino espontáneo secundario a trabajo de parto y se decidió un manejo conservador. La evolución posterior fue favorable, encontrándose asintomática y con resolución completa de las lesiones a las 2 semanas de seguimiento.
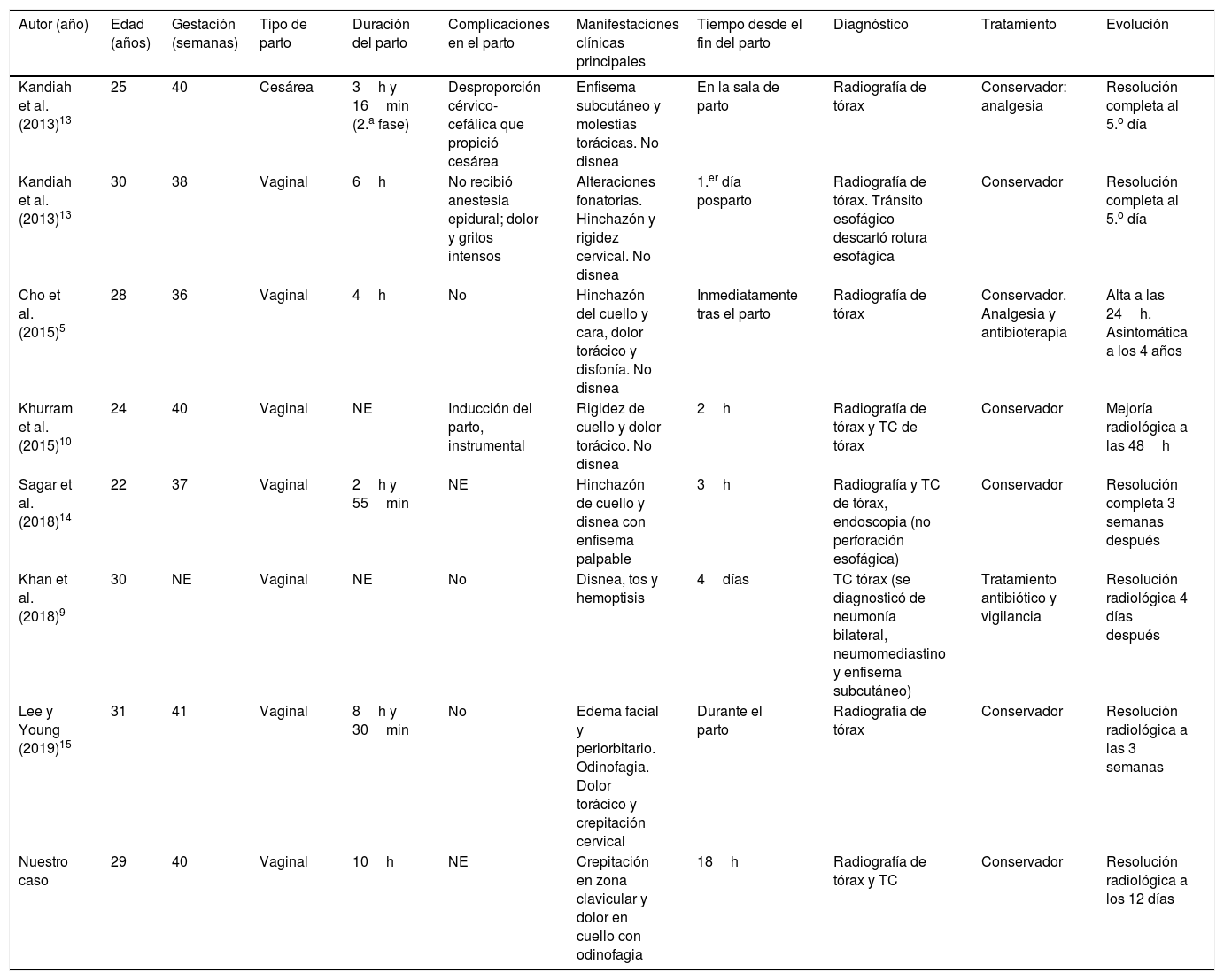
El síndrome de Hamman, descrito en 1939, se define por la asociación de enfisema subcutáneo extenso y neumomediastino en el puerperio inmediato y es una rara complicación asociada al trabajo del parto, con una incidencia aproximada de uno de cada 100.000 partos1,5, aunque también se ha descrito asociado a otros procesos no limitándose al posparto, como los gritos, la tos, la hiperémesis, las infecciones respiratorias o el esfuerzo físico6,7. Es más frecuente en mujeres jóvenes primíparas y se asocia a partos de fetos macrosómicos8. Se ha postulado que puede producirse también durante el periodo perinatal en aquellas pacientes con hiperémesis gravídica. Sin embargo, la mayoría de los casos ocurren en la segunda etapa del parto en aquellas primigrávidas que presentan un parto prolongado y difícil debido al esfuerzo realizado durante las maniobras de Valsalva. Los síntomas suelen aparecer en la tercera o cuarta etapas del parto5. La tabla 1 muestra los casos publicados de síndrome de Hamman en los últimos 10 años.
Casos de síndrome de Hamman publicados en la literatura en los últimos 10 años
| Autor (año) | Edad (años) | Gestación (semanas) | Tipo de parto | Duración del parto | Complicaciones en el parto | Manifestaciones clínicas principales | Tiempo desde el fin del parto | Diagnóstico | Tratamiento | Evolución |
|---|---|---|---|---|---|---|---|---|---|---|
| Kandiah et al. (2013)13 | 25 | 40 | Cesárea | 3h y 16min (2.a fase) | Desproporción cérvico-cefálica que propició cesárea | Enfisema subcutáneo y molestias torácicas. No disnea | En la sala de parto | Radiografía de tórax | Conservador: analgesia | Resolución completa al 5.o día |
| Kandiah et al. (2013)13 | 30 | 38 | Vaginal | 6h | No recibió anestesia epidural; dolor y gritos intensos | Alteraciones fonatorias. Hinchazón y rigidez cervical. No disnea | 1.er día posparto | Radiografía de tórax. Tránsito esofágico descartó rotura esofágica | Conservador | Resolución completa al 5.o día |
| Cho et al. (2015)5 | 28 | 36 | Vaginal | 4h | No | Hinchazón del cuello y cara, dolor torácico y disfonía. No disnea | Inmediatamente tras el parto | Radiografía de tórax | Conservador. Analgesia y antibioterapia | Alta a las 24h. Asintomática a los 4 años |
| Khurram et al. (2015)10 | 24 | 40 | Vaginal | NE | Inducción del parto, instrumental | Rigidez de cuello y dolor torácico. No disnea | 2h | Radiografía de tórax y TC de tórax | Conservador | Mejoría radiológica a las 48h |
| Sagar et al. (2018)14 | 22 | 37 | Vaginal | 2h y 55min | NE | Hinchazón de cuello y disnea con enfisema palpable | 3h | Radiografía y TC de tórax, endoscopia (no perforación esofágica) | Conservador | Resolución completa 3 semanas después |
| Khan et al. (2018)9 | 30 | NE | Vaginal | NE | No | Disnea, tos y hemoptisis | 4días | TC tórax (se diagnosticó de neumonía bilateral, neumomediastino y enfisema subcutáneo) | Tratamiento antibiótico y vigilancia | Resolución radiológica 4 días después |
| Lee y Young (2019)15 | 31 | 41 | Vaginal | 8h y 30min | No | Edema facial y periorbitario. Odinofagia. Dolor torácico y crepitación cervical | Durante el parto | Radiografía de tórax | Conservador | Resolución radiológica a las 3 semanas |
| Nuestro caso | 29 | 40 | Vaginal | 10h | NE | Crepitación en zona clavicular y dolor en cuello con odinofagia | 18h | Radiografía de tórax y TC | Conservador | Resolución radiológica a los 12 días |
h: horas; min: minutos; NE: no especificado; TC: tomografía computarizada.
La fisiopatología del síndrome de Hamman se basa en la rotura de los alvéolos marginales secundaria a un aumento de la presión intraalveolar con maniobras de Valsalva sostenidas (espiración forzada contra una glotis cerrada) asociada a tos, vómitos, gritos y los pujos del parto. Se puede llegar a aumentar la presión intratorácica hasta 50cm de agua9. El aumento de esta presión en presencia de un calibre vascular disminuido establece un gradiente de presión en la vaina vascular a lo largo del cual el aire puede disecar el mediastino, migrando el aire desde este hasta los planos subcutáneos.
La presentación clínica más frecuente del síndrome de Hamman consiste en dolor torácico retroesternal, disnea, dolor facial o de cuello, odinofagia y disfagia. Dado que la presencia de dolor torácico durante el parto puede tener distintas etiologías, deben ser descartadas en primer lugar patologías urgentes como la embolia pulmonar, la embolia de líquido amniótico, el infarto de miocardio, el neumotórax y la disección aórtica3. En el caso de que exista hiperémesis se debe descartar rotura esofágica, ya que puede ser precipitada por los mismos factores.
La radiografía de tórax es la técnica diagnóstica inicial. La TC se considera el gold standard para descartar aire mediastínico ya que puede detectar pequeñas cantidades de aire que no se aprecian en una radiografía de tórax, lo que ocurre hasta en un 30% de los casos1,10.
La recurrencia del síndrome de Hamman es poco frecuente y las pacientes suelen responder favorablemente al tratamiento conservador, consistente fundamentalmente en analgesia a demanda, oxigenoterapia en aquellos casos necesarios y reposo. Las pacientes pueden ser dadas de alta a domicilio con tratamiento analgésico de manera segura. En casos muy excepcionales, si presenta neumotórax asociado, puede ser necesario la colocación de un tubo de tórax11,12.
Como conclusión, el neumomediastino espontáneo, pese a ser una enfermedad poco frecuente, debe ser considerado en el diagnóstico diferencial del dolor torácico en el posparto inmediato. La radiografía de tórax constituye una herramienta útil pero no siempre es diagnóstica, siendo la TC torácica la prueba diagnóstica de referencia. La evolución es favorable, con recurrencias infrecuentes y el manejo a menudo es conservador.