En ocasiones algunas neoplasias se asocian a un estado de hipercoagulabilidad (EHC) que favorece la formación de trombos (signo de Trousseau) en el territorio venoso1, siendo excepcional la afectación arterial.
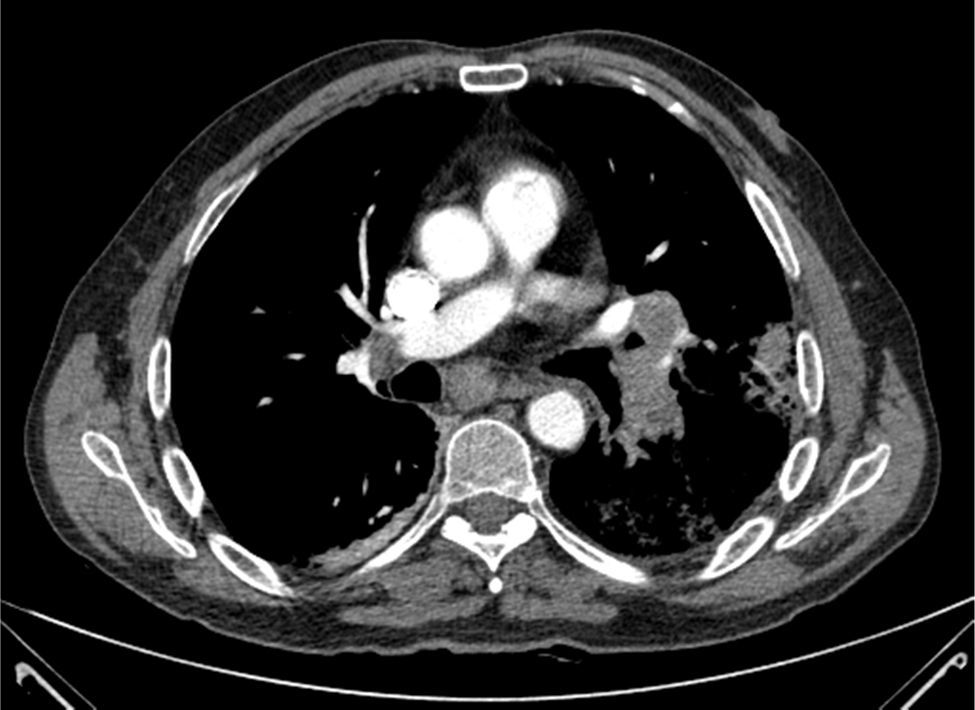
Presentamos el caso de un hombre de 58años que acude al servicio de Urgencias de nuestro hospital por un cuadro de dolor pleurítico en hemitórax derecho, febrícula y expectoración hemoptoica, diagnosticándose de tromboembolismo pulmonar (TEP) en la pirámide basal derecha y de una masa parahiliar izquierda que infiltra la arteria pulmonar principal izquierda, la carina traqueal y presenta adenopatías mediastínicas bilaterales (fig. 1).
En la exploración broncoscópica se observa una carina infiltrada y de la que protruye una lesión subyacente que se biopsia, siendo el resultado positivo para adenocarcinoma de pulmón.
Solicitamos un eco-doppler de miembros inferiores, que confirma la existencia de trombosis venosa profunda en territorio poplíteo y femoral profundo derecho.
A las 48h del ingreso en Neumología, y a pesar del tratamiento con heparina de bajo peso molecular (HBPM) a dosis de anticoagulación, el paciente presenta un episodio de dolor intenso, con frialdad y pérdida de pulso en el pie derecho. Valorado por el servicio de Cirugía Vascular, se diagnostica de isquemia arterial aguda (IAA) y se realiza trombectomía de urgencia (la anatomía patológica del trombo es negativa para malignidad), iniciando posteriormente heparina sódica en perfusión. Este episodio de repite al 5.° día de ingreso y al 14.°, realizando una nueva trombectomía en el 2.° episodio, pero dado el estado funcional posterior del miembro inferior derecho (MID), el dolor no controlable con perfusión de opiáceos y ante la posibilidad de complicaciones por el inicio del tratamiento con quimioterapia (QT), se decide amputación del MID.
Posteriormente el paciente ha iniciado tratamiento con quimioterapia, sin presentar hasta el momento nuevos episodios de isquemia arterial.
La asociación entre la IAA y las neoplasias no está tan bien definida como en el caso de las de origen venoso. Algunas neoplasias, especialmente las de origen en páncreas, pulmón y tracto gastrointestinal, producen un EHC o causan un déficit de algunas sustancias coagulantes (proteínaC y S, antitrombina iii)2. En este paciente encontramos un EHC tumoral con manifestaciones tanto venosas (TEP/TVP) como arteriales (IAA pie derecho). Este EHC suele ser resistente al tratamiento con HBPM3, y la existencia de una arterioesclerosis previa y el tratamiento con QT pueden empeorarlo4.
El tratamiento suele ser ineficaz en un alto porcentaje de pacientes, siendo el tratamiento quirúrgico (trombectomía) la primera indicación, seguido de anticoagulación con heparina. El pronóstico es malo con tratamiento conservador, y un porcentaje importante de pacientes requieren amputación, con supervivencias del 50% a los 3meses y del 17% al año del primer evento. En el trabajo de Rigdon5 todos los pacientes finalmente requirieron amputación, a pesar del tratamiento quirúrgico y la anticoagulación.
En conclusión, los EHC tumorales son infrecuentes, en especial las manifestaciones vasculares, pero en estos casos debemos descartar la existencia una neoplasia oculta como parte del algoritmo diagnóstico.