La fístula pancreático-torácica (FPT) es una complicación muy poco frecuente de la pancreatitis crónica o del trauma pancreático. Presentamos el caso de un enfermo que presentó dicha complicación y que le ocasionó insuficiencia respiratoria grave.
Varón de 46 años, con antecedentes de tabaquismo, alcoholismo, EPOC tipo enfisematosa y pancreatitis crónica con seudoquiste pancreático, que requirió drenaje percutáneo 5 meses antes del ingreso que describimos.
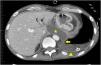
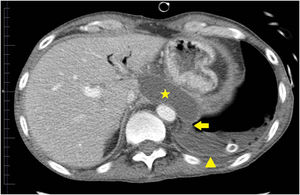
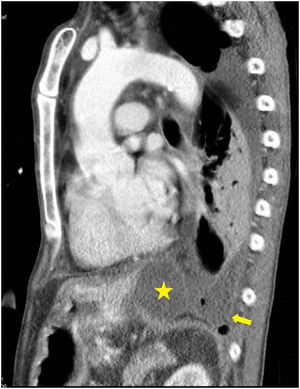
Fue llevado a urgencias de un centro hospitalario por el servicio de emergencias extra-hospitalario en situación de insuficiencia respiratoria hipoxémica grave y obnubilación concomitante. En la radiografía de tórax se apreció un patrón alvéolo intersticial en todo el campo pulmonar derecho y pulmón blanco izquierdo, con desviación de la tráquea hacia la derecha, sugestivo de derrame pleural masivo. Se realizó intubación orotraqueal, tras la cual se colocó un drenaje pleural izquierdo. El paciente persistió con insuficiencia respiratoria grave, apreciándose un patrón alvéolo intersticial bilateral con una imagen de neumotórax izquierdo. Este último, probablemente en relación con la poca distensibilidad pulmonar y la ventilación mecánica. Tras ello se procedió a colocación de otro drenaje pleural izquierdo sin obtener mejoría. Se derivó al paciente a nuestro centro. La bioquímica del líquido pleural fue: glucosa 181mg/dl, proteína de 3g/dl, LDH 528UI/l y amilasa 14.106UI/l. Los resultados microbiológicos de los cultivos (líquido pleural, aspirado traqueal, sangre, orina) fueron negativos. Tras estos resultados, se planteó la posibilidad de FPT. No se observó signos de insuficiencia cardiaca, y la ecocardiografía no apreció alteraciones; así mismo, no presentó afectación de otros órganos, ni respuesta inflamatoria sistémica. Se colocó un tercer drenaje pleural con cierta reducción del neumotórax. Tras ello, el paciente presentó mejoría progresiva, con desaparición del infiltrado alvéolo-intersticial y fue destetado de la ventilación mecánica tras 9 días de estancia en medicina intensiva. Tras ello, se realizó una tomografía computarizada de tórax y abdomen en la que se demostró la FPT (figs. 1 y 2). Posteriormente, el paciente pudo ser dado de alta a domicilio.
La FPT es causada por una disrupción del conducto pancreático, que conduce a la salida de secreciones pancreáticas al tórax, a través del hiato aórtico o esofágico1, provocando un seudoquiste mediastínico2,3, una fístula pancreático-bronquial, una fístula pancreático-pericardial4 o una fístula pancreático-pleural5. La mayoría de los casos de FPT son causados por pancreatitis crónicas. El caso descrito se trata de una fístula pancreático-pleural. Para el diagnóstico se utiliza la tomografía computarizada6, la resonancia magnética, la colangiopancreatografía por resonancia magnética y la colangiopancreatografía endoscópica retrógrada. Siendo estas 2 últimas más precisas para localizar el lugar de disrupción. El abordaje terapéutico, además de la suspensión de la dieta enteral y la administración de somatostatina o octreotide, incluye la colocación de un stent pancreático por vía endoscópica o mediante sutura de la disrupción en cirugía abierta y, por último, el tratamiento conservador7. Este último fue el tratamiento que se utilizó en nuestro caso, con resultado clínico favorable, y que consistió fundamentalmente en drenar el líquido pleural. Decidimos el tratamiento conservador por la buena respuesta inicial que presentó en nuestro centro, tras la colocación del último drenaje pleural. Esa también fue la razón por la que no solicitamos una colangiopancreatografía por resonancia magnética durante su estancia en el servicio de medicina intensiva.
Aún siendo poco frecuente esta complicación, la repercusión clínica hace que la tengamos presente, sobre todo en pacientes con pancreatitis crónica y derrame pleural izquierdo masivo.