El estudio de contactos de pacientes con tuberculosis (TB) es una prioridad para el control de la enfermedad en países con baja prevalencia y recursos económicos elevados1,2, como pone de manifiesto el Plan para la Prevención y Control de la Tuberculosis en España, el cual abunda en la necesidad de profundizar en la realización del estudio de contactos y de coordinación entre todos los centros y equipos sanitarios implicados3. Sin embargo, en nuestro país existen muy pocos trabajos que analicen el adecuado funcionamiento de los programas de estudio de contactos, la mayoría en áreas geográficas concretas y que hacen hincapié en la importancia de analizar dichos programas con la intención de identificar sus debilidades y poder mejorarlos4,5.
Por todo ello se planteó realizar este estudio de cohorte prospectivo, observacional, en contactos de pacientes con tuberculosis con el objetivo de conocer la organización del mismo, así como la prevalencia de infección tuberculosa latente, entre los contactos estudiados, en nuestro país.
Los contactos de los pacientes diagnosticados de TB entre enero de 2018 y diciembre de 2019 fueron identificados e incluidos en la base de datos del Registro Nacional SEPAR del Programa Integrado de Investigación en Tuberculosis (PII-TB), a la cual se accedía mediante usuario y contraseña administrados a los miembros del Grupo. La investigación fue aprobada por el Comité de Ética e Investigación de todos los centros participantes. Participaron 12 centros pertenecientes a 6 comunidades autónomas españolas.
Se establecieron las siguientes definiciones:
- a)
Caso índice inicial: persona de cualquier edad diagnosticada de TB en un hogar específico u otro entorno comparable en el que otros pueden haber estado expuestos.
- b)
Contacto: aquella persona que tuvo una relación de convivencia espaciotemporal con el caso índice clasificada según el tiempo de exposición en: 1) habitual: el contacto se repetía y se producía más de una vez a la semana; y 2) esporádico: ha ocurrido un solo contacto o, si se repite, ha sido menos de una vez a la semana. En cualquier caso, esporádico, la coincidencia debía ser inferior a 6horas.
- c)
Caso secundario: aquella persona diagnosticada de TB que fue identificada a partir de los individuos estudiados como contactos.
- d)
Infección tuberculosa (ITL): presencia de una prueba de la tuberculina (PT) con diámetro de la induración igual o superior a 5mm y/o Interferón-γ release Assays (IGRAs) positivos, sin evidencia de enfermedad activa. Entre los IGRAs se utilizó QuantiFERON-TB GOLD in-Tube con un punto de corte de 0,35UI/ml. PT e IGRAs y su secuencia se realizaron a criterio y disponibilidad del investigador responsable.
- e)
Estrategia dual: cuando se emplearon ambas técnicas diagnósticas, PT e IGRAs sin importar la secuencia.
La comparación de proporciones entre grupos se realizó mediante la prueba de Chi-cuadrado, con el test de Fisher bilateral cuando los valores esperados eran menores de 5. La comparación de variables cuantitativas se realizó mediante la prueba «t» de Student o su equivalente no paramétrico, U de Mann-Whitney. La prevalencia de ITL entre los contactos se calculó teniendo en cuenta el número total de contactos. Se consideró significativo un valor de p inferior a 0,05.
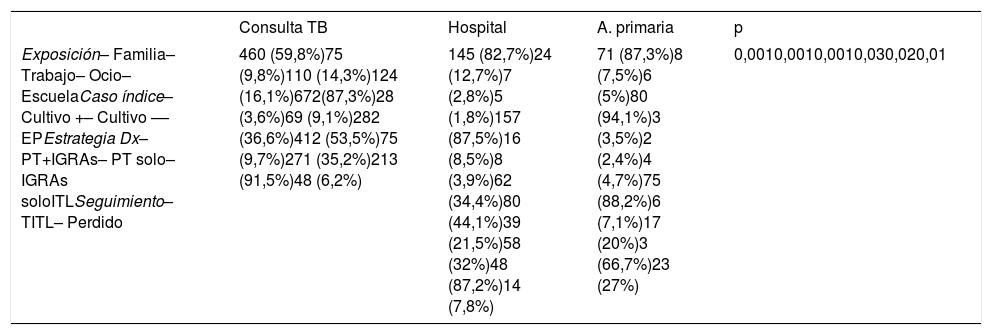
Se analizaron 1.035 contactos de 265 casos índice, 525 mujeres y 510 hombres, con una edad media de 37,96±20,13 años, 777 (75,1%) eran población autóctona y 413 (39,9%) convivientes del caso índice. El estudio de contactos se realizó en consultas especializadas en tuberculosis en 769 (74,2%) y en la tabla 1 se muestran las diferencias entre diferentes recursos de salud donde se estudiaron.
Diferencias en función del lugar de atención
| Consulta TB | Hospital | A. primaria | p | |
|---|---|---|---|---|
| Exposición– Familia– Trabajo– Ocio– EscuelaCaso índice– Cultivo +– Cultivo –– EPEstrategia Dx– PT+IGRAs– PT solo– IGRAs soloITLSeguimiento– TITL– Perdido | 460 (59,8%)75 (9,8%)110 (14,3%)124 (16,1%)672(87,3%)28 (3,6%)69 (9,1%)282 (36,6%)412 (53,5%)75 (9,7%)271 (35,2%)213 (91,5%)48 (6,2%) | 145 (82,7%)24 (12,7%)7 (2,8%)5 (1,8%)157 (87,5%)16 (8,5%)8 (3,9%)62 (34,4%)80 (44,1%)39 (21,5%)58 (32%)48 (87,2%)14 (7,8%) | 71 (87,3%)8 (7,5%)6 (5%)80 (94,1%)3 (3,5%)2 (2,4%)4 (4,7%)75 (88,2%)6 (7,1%)17 (20%)3 (66,7%)23 (27%) | 0,0010,0010,0010,030,020,01 |
+: positivo; –: negativo; A. primaria: atención primaria; consulta TB: consulta especializada en tuberculosis; EP: extrapulmonar; Estrategia Dx: estrategia diagnóstica; IGRAs: interferón-g release Assays; ITL: infección tuberculosa latente; PT: prueba tuberculínica; TITL: tratamiento de la infección tuberculosa latente completado.
Se practicó PT en 844 contactos (81,5%) e IGRAs en 469 (45,3%), realizando ambas en el mismo paciente en 348 (33,6%). De los 444 en los que la PT resultó negativa se hizo una segunda determinación en el 90,7% con una tasa de conversión del 2,7%, estos porcentajes eran del 58,8% y del 5,2% (9/289) respectivamente para los IGRAs. Se diagnosticó ITL en 346 (33,4%) y en función de la estrategia diagnóstica la prevalencia era: 48,2% si se realizaba PT e IGRAs, 27,4% si se utilizaba PT solo y 40,4% si IGRAs solo (p=0,01). En 126 contactos el caso índice era baciloscopia y cultivo negativo o extrapulmonar, de los cuales 97 (76,9%) fueron atendidos en consultas especializadas de tuberculosis, detectándose ITL en el 24,6% (31/126).
En 17 contactos (1,6%) se diagnosticó TB, en todos ellos el caso índice tenía cultivo positivo.
En nuestra serie la prevalencia de ITL es discretamente inferior a la comunicada en estudios previos en nuestro país, en los que oscila entre el 40% y el 57%4,6. Creemos que parte de ello puede ser debido al uso dispar de las técnicas diagnósticas, ya que en aquellos casos en los que se utilizó una estrategia dual las tasas de ITL resultaron significativamente superiores. Aunque no existe una ventaja clara de PT sobre los IGRAs, o viceversa, para establecer el diagnóstico de ITL sí se ha demostrado que el realizar ambas pruebas conjuntamente supone un beneficio en términos de mejoría de la sensibilidad diagnóstica7, así como que la tasa de conversión de los IGRAs es superior a la PT8,9. En nuestro caso, PT e IGRAs solo se realizaron simultáneamente en el 33% de los pacientes, y si la prueba inicial era negativa se hizo una segunda determinación en un porcentaje superior en el caso de PT que de los IGRAs. Por tanto, creemos que la estrategia dual sería la más adecuada, y si las pruebas iniciales fuesen negativas habría que repetirlas 8-12 semanas después para determinar si hay conversiones; este sería uno de los aspectos a mejorar en el estudio de contactos.
Otro hallazgo destacable de nuestros resultados es que en más de 2/3 de los contactos el estudio se organizó en una consulta especializada de tuberculosis, con diferencias evidentes con respecto al resto de lugares de atención que se manifestaron en un porcentaje superior de la estrategia diagnóstica dual y de rastreo fuera del ámbito familiar, o con casos índice con cultivo negativo o extrapulmonar (86,1% y el 76,9% respectivamente) con la consiguiente repercusión en la detección de infectados, principal objetivo del estudio de contactos. Aunque en casos de TB extrapulmonar la búsqueda de contactos es discutida a menos que coexista otro factor de riesgo añadido10, creemos que hay argumentos a favor, como la proporción no desdeñable de ITL detectada, que en nuestro estudio es del 25% y en otros incluso más elevada (alcanzado el 36%)6, y la carga de TB activa comunicada en series previas11. Por último, también es conveniente reseñar que la atención en consultas especializadas de tuberculosis tuvo un efecto beneficioso en el seguimiento evolutivo de los contactos, como se muestra en la tabla 1, en consonancia con lo que se ha observado anteriormente12.
Nuestro estudio tiene limitaciones. Primero, al tratarse de un estudio observacional con varios investigadores es posible que algunas de las variables no se recopilasen correctamente, lo que implicaría un sesgo de selección. Queremos resaltar que todos los investigadores eran expertos en tuberculosis, con implicación habitual en el PII-TB, lo que creemos que influyó positivamente en la adecuada recogida de datos y redujo este riesgo, no restando validez a los resultados obtenidos.
Concluimos que, en el estudio de contactos, es recomendable el uso dual de prueba de tuberculina e IGRAs para obtener una mayor sensibilidad en el diagnóstico de infectados. Igualmente se aprecian diferencias entre los lugares de estudio, con mejores resultados en unidades especializadas en tuberculosis, lo que sugiere que el proceso debe centralizarse en ellas para conseguir una atención más homogénea.
AutoríaJosé Antonio Gullón Blanco ha participado en la concepción y diseño del estudio: adquisición, análisis e interpretación de datos y redacción del artículo.
Teresa Rodrigo Sanz, José María García García y el PII-TB han participado en la revisión crítica del contenido intelectual y aprobación final de la versión que se presenta.
Fernando Álvarez Navascués, Eva Tabernero Huguet y Josefina Sabría Mestres han colaborado en la aprobación final de la versión que se presenta. El Grupo de trabajo del Programa Integrado de Investigación en Tuberculosis (PII-TB) ha participado en la adquisición de datos
FinanciaciónEste estudio ha sido financiado por el Instituto de la Salud Carlos III-Fondos FEDER a través de la beca PI17/00724 y por la Sociedad Española de Neumología y Cirugía Torácica (SEPAR) a través de la beca 378/2017.
Manuel Ángel Villanueva Montes (Unidad de Gestión Clínica de Neumología, Hospital Universitario San Agustín, Avilés), Isabel López Aranaga (Servicio de Neumología, Hospital Universitario de Cruces, Baracaldo), Juan Diego Álvarez Mavarez (Sección de Neumología, Hospital Carmen y Severo Ochoa, Cangas del Narcea), María Somoza González (Servicio de Neumología, Consorcio Sanitario de Terrassa, Terrassa), Luis Anibarro García (Servicio de Medicina Interna, Complejo Hospitalario Universitario de Pontevedera), Christian Anchorena (Servicio de Neumología, Complejo Hospitalario Universitario de Pontevedera), Isabel Mir Viladrich (Servicio de Neumología, Hospital Son Llatzer, Palma de Mallorca), Ángel Domínguez Castellano (Servicio de Enfermedades Infecciosas, Hospital Universitario Virgen Macarena, Sevilla), Antón Penas Truque (Servicio de Neumología, Hospital Universitario Lucus Augusti, Lugo), Silvia Dorronsoro Quintana (Sección de Neumología, Hospital de Zumárraga, Zumárraga), Juan Francisco Medina Gallardo (Servicio de Neumología, Hospital Universitario Virgen del Rocío, Sevilla), Lander Altube Urrengoetxea (Servicio de Neumología, Hospital Universitario de Galdakao, Galdakao), María Otero Santiago (Hospital Universitario A Coruña, A Coruña), Concepción Rodríguez García (Unidad de Gestión Clínica de Neumología, Hospital Universitario San Agustín, Avilés) y Juan Rodríguez López (Sección de Neumología, Hospital Grande Covián, Arriondas).