Ante la ausencia de recomendaciones firmes, se analiza si en un derrame pleural (DP) bilateral es suficiente puncionar un único lado o es necesario hacerlo en ambos.
Material y métodosEstudio prospectivo de los pacientes atendidos de forma consecutiva por un DP bilateral durante 3 años y 9 meses a los que se les hizo una toracocentesis bilateral simultánea. Los parámetros analizados fueron los habituales en el protocolo de nuestra institución. También se valoraron el tamaño del DP, la presencia de dolor torácico o fiebre, o la existencia de anormalidades pulmonares acompañantes, valores de atenuación diferentes en la TC de tórax, presencia de loculaciones pleurales y resolución radiológica en un único lado.
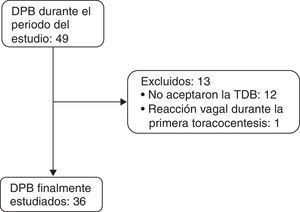
ResultadosSe estudiaron 36 pacientes (19 varones; edad media 68,5±16,5 años). Solamente en 2 enfermos (5,6%) la etiología del derrame fue distinta en ambos lados. En 6/32 casos (18,8%), en cada uno de los lados, el análisis bioquímico del líquido (en términos de trasudado/exudado) no se correspondía con el diagnóstico etiológico del derrame. La correlación entre los parámetros bioquímicos analizados en el líquido de ambos lados (coeficiente de correlación de Pearson) varía entre 0,74 (LDH) y 0,998 (NT-proBNP). Al hallar solamente 2 pacientes con distintos diagnósticos en ambos lados no fue posible evaluar en qué circunstancias puede ser necesario llevar a cabo una toracocentesis diagnóstica bilateral.
ConclusionesNo parece recomendable hacer rutinariamente una toracocentesis bilateral de forma simultánea. Se necesitan series más amplias para establecer qué factores pueden plantear la necesidad de puncionar ambos DP.
In the absence of firm recommendations, we analyzed whether unilateral thoracic puncture is sufficient for bilateral pleural effusion (PE), or if the procedure needs to be performed in both sides.
Materials and methodsProspective study of patients seen consecutively for bilateral PE during a period of 3 years and 9 months. All patients underwent simultaneous bilateral thoracocentesis. The standard protocol variables collected in our hospital served as study parameters. Size of PE, presence of chest pain or fever, or accompanying lung abnormalities, different attenuation values on chest computed tomography, presence of loculated pleural fluid, and radiological resolution in a single side were also evaluated.
ResultsA total of 36 patients (19 men; mean age 68.5±16.5 years) were included. The etiology of the effusion was different in each side in only 2 patients (5.6%). In 6/32 cases (18.8%), the biological analysis of the pleural fluid (in terms of transudate/exudate) from both sides did not correspond with the etiological diagnosis of the effusion. Correlation between biochemical parameters analyzed in the fluid from both sides (Pearson's correlation coefficient) ranged between 0.74 (LDH) and 0.998 (NT-proBNP). As different diagnoses in each side were found in only 2 patients, the circumstances in which bilateral diagnostic thoracocentesis would be necessary could not be determined.
ConclusionsSimultaneous bilateral thoracocentesis does not appear to be recommendable. Larger series are needed to establish which factors might suggest the need for simultaneous puncture of both PE.
El derrame pleural (DP) bilateral (DPB) no es un hallazgo infrecuente en la práctica clínica diaria1 y su etiología suele deberse a una amplia variedad de enfermedades2. Hasta el momento no existe ninguna recomendación firme sobre si en un DPB es suficiente realizar una toracocentesis unilateral o si, por el contrario, se deben puncionar ambos lados. En un análisis retrospectivo, Kalomenidis et al. indican que no es necesario hacer de forma rutinaria una toracocentesis diagnóstica bilateral (TDB), a menos que exista una indicación clínica específica3. Sin embargo, este estudio tiene la limitación de que, en la mayoría de los pacientes (25/27; 92,6%), las causas del DPB fueron insuficiencia cardiaca (IC) y cirugía de baipás de la arteria coronaria (CBAC), enfermedades en las que la patogenia del DP es la misma en ambos lados.
Por tanto, ante la ausencia de recomendaciones, el objetivo de nuestro estudio es analizar si, en la práctica clínica, es necesaria la TDB o es suficiente con puncionar un único lado.
Material y métodosSe estudian de forma prospectiva todos los pacientes atendidos en nuestro servicio con un DPB. El protocolo fue aprobado por el comité ético (CEIC 2011/080) y los pacientes firmaron un consentimiento informado.
En todos los casos se practicó una TDB y simultáneamente se realizaba una extracción sanguínea. Las muestras se enviaron a los laboratorios de Microbiología, Anatomía Patológica y Bioquímica para su posterior análisis. Los parámetros analizados, tanto en líquido pleural (LP) como en sangre, fueron los habituales en el protocolo de estudio de un DP de nuestra institución. En todos los casos se estableció un diagnóstico final de certeza.
Las determinaciones bioquímicas se realizaron con un analizador ADVIA® 1650 (SIEMENS Healthcare Diagnostics S. L.). El recuento de hematíes y de células nucleadas en el LP se determinaron mediante un contador de Hematología ADVIA® 2120 (SIEMENS Healthcare Diagnostics S. L.). El recuento diferencial de células nucleadas se llevó a cabo tras citocentrifugación (450g durante 10min) y tinción de May Grünwald-Giemsa, de forma manual en el LP y automática en sangre.
En el análisis del LP se usaron, para diferenciar trasudados de exudados, tanto los criterios de Light4 como la terminología utilizada por Agrawal et al.5,6:
Trasudados: derrames con un cociente proteínas LP/suero (PLP/S)≤0,5 y una lactato deshidrogenasa (LDH) en LP≤200UI/L (dos tercios del límite superior sérico normal [300UI/L en nuestro centro]).
Exudados: exudados concordantes son aquellos DP con un PLP/S>0,5 y una LDH en LP>200UI/L; exudados discordantes son los derrames clasificados como exudados por el PLP/S o por la LDH en LP, pero no por ambos; los exudados proteín-discordantes tienen un PLP/S>0,5 con una concentración de LDH en LP≤200UI/L; los exudados LDH-discordantes tienen un PLP/S≤0,5 y una concentración de LDH en LP>200UI/L.
La etiología del DP se estableció con base en la historia clínica, la exploración física, los estudios radiológicos, los hallazgos de laboratorio y el resultado del análisis del líquido y biopsia pleural. La etiología de los trasudados pleurales se basó en los datos clínicos y de laboratorio, así como en la citología y microbiología negativa del LP2. En los pacientes con sospecha de IC solamente se puncionaron aquellos con DPB asimétrico, o que presentaban dolor torácico o fiebre7. El diagnóstico de los exudados pleurales se estableció con base en los criterios que se exponen a continuación. DP maligno (DPM): citología positiva en el LP y/o histología de la biopsia pleural. DP tuberculoso: cultivo para Mycobacterium tuberculosis en líquido o biopsia pleural, o muestras respiratorias (esputo, aspirado bronquial o lavado broncoalveolar), o bien, granulomas en la biopsia pleural. DP paraneumónico/empiema (DPP): pacientes con signos y síntomas típicos (síndrome febril agudo y dolor pleurítico) e infiltrados pulmonares en la radiografía de tórax, sin otra explicación para DP. DP postraumáticos: aquellos que se desarrollaron después de un traumatismo torácico sin que existiera otra causa que lo explicara. DP de origen desconocido: cuando ninguno de los procedimientos diagnósticos fue capaz de identificar la etiología del derrame.
Otros datos que se analizaron fueron el tamaño del DP (<1/3, >1/3 y <2/3 y >2/3 del hemitórax), la presencia de dolor torácico o fiebre, o la existencia de anormalidades pulmonares acompañantes, valores de atenuación diferentes (unidades Hounsfield) en la TC de tórax, presencia de loculaciones pleurales y resolución radiológica en un único lado.
Análisis estadísticoLos resultados se expresan en medias±DE, o en medianas (rango intercuartil), según los datos sigan o no una distribución normal. Para valorar la relación entre los parámetros bioquímicos de ambos derrames se utilizó el coeficiente de correlación de Pearson.
ResultadosEntre el 1 de abril de 2011 y el 31 de diciembre de 2014 se estudiaron de forma consecutiva 36 pacientes con un DPB (19 varones y 17 mujeres; edad media 68,5±16,5 años) (fig. 1). Su etiología y el origen de los DPM se muestran en la tabla 1.
Etiología de los derrames pleurales bilaterales y origen de los derrames pleurales malignos
| Etiología | n | Origen DPM | n |
|---|---|---|---|
| Insuficiencia cardiaca | 15 | Pulmón | 2 |
| Neoplásica | 10 | Mama | 2 |
| Cirugía abdominal | 3 | Ovario | 2 |
| Pericarditis | 2 | Linfoma | 1 |
| Paraneumónica | 1 | Pleura (HEE) | 1 |
| Hipoalbuminemia | 1 | Próstata | 1 |
| Cirugía baipás aortocoronario | 1 | No filiado | 1 |
| Postraumatismo | 1 | ||
| Hemotórax | 1 | ||
| Tuberculosis | 1 | ||
| No filiada | 2 |
DPM: derrame pleural maligno; HEE: hemangioendotelioma epitelioide.
La etiología del DPB fue distinta en ambos lados en 2 pacientes (5,6%) (hipoalbuminemia/paraneumónico y postraumatismo/IC) (tabla 2, casos 11 y 23). En el resto (34/36; 94,4%), la causa fue la misma (tabla 2). En 6/32 casos (18,8%), en cada uno de los lados, el análisis bioquímico del LP (en términos de trasudado/exudado) no se correspondía con el esperado según el diagnóstico etiológico (tabla 2). La clasificación de acuerdo con los criterios de Agrawal (trasudado, exudado discordante y exudado concordante) fue distinta, según el lado en que se analizara el LP, en otros 6 pacientes (6/34; 17,6%) (tabla 2). Se observó diferente clasificación entre trasudado o exudado en 4 pacientes de acuerdo con las características bioquímicas del LP de ambos lados (4/34; 11,8%).
Características clínicas y datos bioquímicos del líquido pleural de los pacientes estudiados
| Sexo | Edad (años) | Tamaño DP | APA | DT | Fiebre | Dx D | Dx I | Criterio Agrawal D | Criterio Agrawal I | Diferencias criterios Agrawal D/I | Cor Dx/Bioq D |
|---|---|---|---|---|---|---|---|---|---|---|---|
| H | 87 | < | AL | I | No | DPM | DPM | EC | EC | No | Sí |
| M | 60 | < | No | I | No | PER | PER | EC | EC | No | Sí |
| M | 58 | > | No | No | No | DPM | DPM | EC | EC | No | Sí |
| M | 60 | > | I | No | No | DPM | DPM | EC | EC | No | Sí |
| H | 35 | < | No | No | No | NF | NF | EC | EC | No | |
| M | 57 | > | I | D | Sí | IC | IC | ED (LDH) | ED (LDH) | No | No |
| H | 85 | < | D | I | No | IC | IC | T | T | No | Sí |
| M | 50 | > | No | AL | No | DPM | DPM | EC | EC | No | Sí |
| H | 77 | < | No | No | No | IC | IC | ED (LDH) | T | Sí | No |
| H | 77 | < | No | No | No | IC | IC | T | T | No | Sí |
| M | 36 | < | I | AL | Sí | HAB | DPP | T | EC | Sí | Sí |
| H | 84 | < | No | I | No | DPM | DPM | EC | EC | No | Sí |
| H | 60 | < | No | No | No | IC | IC | T | T | No | Sí |
| H | 45 | < | No | No | No | PER | PER | ED (LDH) | ED (LDH) | No | Sí |
| H | 80 | < | No | No | No | IC | IC | ED (LDH) | ED (LDH) | No | No |
| M | 77 | < | AL | No | Sí | NF | NF | ED (PRO) | ED (PRO) | No | |
| M | 81 | < | No | No | No | IC | IC | T | EC | Sí | Sí |
| H | 87 | < | I | No | No | IC | IC | T | T | No | Sí |
| M | 82 | > | No | D | No | CBAC | CBAC | EC | ED (LDH) | Sí | Sí |
| H | 76 | = | AL | AL | No | DPM | DPM | ED (PRO) | ED (PRO) | No | Sí |
| H | 81 | < | No | No | No | IC | IC | ||||
| M | 76 | < | No | No | Sí | IC | IC | ED (LDH) | ED (LDH) | No | No |
| H | 90 | > | No | D | No | TRA | IC | ED (LDH) | ED (LDH) | No | Sí |
| M | 87 | > | No | No | No | IC | IC | ED (PRO) | ED (PRO) | No | No |
| M | 73 | = | No | I | No | DPM | DPM | EC | EC | No | Sí |
| M | 59 | = | No | No | DPM | DPM | EC | EC | No | Sí | |
| M | 90 | = | No | D | No | IC | IC | T | T | No | Sí |
| H | 67 | = | No | No | DPM | DPM | EC | EC | No | Sí | |
| M | 78 | = | No | I | No | IC | IC | T | T | No | Sí |
| H | 74 | = | No | No | Sí | CAB | CAB | EC | EC | No | Sí |
| H | 74 | = | No | No | Sí | CAB | CAB | EC | ED (LDH) | Sí | Sí |
| H | 29 | < | No | AL | No | TB | TB | EC | EC | No | Sí |
| M | 72 | > | AL | DPM | DPM | ||||||
| H | 60 | < | No | CAB | CAB | T | ED (LDH) | Sí | No | ||
| M | 55 | = | No | No | Sí | IC | IC | T | T | No | Sí |
| H | 47 | > | No | D | No | HEM | HEM | EC | EC | No | Sí |
| Cor Dx/Bioq I | PLP/S D | PLP/S I | LDH D | LDH I | CEA D | CEA I | BNP D | BNP I | ADA D | ADA I |
|---|---|---|---|---|---|---|---|---|---|---|
| UI/L | ng/dL | pg/mL | U/L | |||||||
| Sí | 0,69 | 0,72 | 1.157 | 1.044 | 3,8 | 19,3 | 1.897 | 1.932 | 30 | 32 |
| Sí | 0,65 | 0,71 | 577 | 433 | 0,6 | 0,3 | 511 | 383 | 24 | 20 |
| Sí | 0,74 | 0,67 | 411 | 513 | 0,3 | 0,4 | 46 | 88 | 21 | 25 |
| Sí | 0,74 | 0,72 | 401 | 350 | 1.537 | 1.294 | 362 | 284 | 22 | 21 |
| 0,66 | 0,66 | 961 | 838 | 1,3 | 0,6 | 22 | 44 | 29 | 31 | |
| No | 0,33 | 0,34 | 355 | 476 | 1 | 0,7 | 5.833 | 4.670 | 16 | 17 |
| Sí | 0,31 | 0,33 | 70 | 80 | 0,6 | 0,5 | 39.567 | 39.963 | 9 | 9 |
| Sí | 0,55 | 0,61 | 353 | 293 | 1,2 | 2 | 1.071 | 958 | 16 | 17 |
| Sí | 0,46 | 0,39 | 280 | 179 | 1,5 | 0,9 | 2.147 | 988 | 26 | 18 |
| Sí | 0,32 | 0,32 | 137 | 139 | 1 | 1,2 | 565 | 569 | 14 | 13 |
| Sí | 0,27 | 0,52 | 151 | 813 | 0,5 | 0,5 | 166 | 481 | 13 | 36 |
| Sí | 0,58 | 0,77 | 372 | 446 | 1,6 | 1,8 | 1.342 | 1.510 | 33 | 27 |
| Sí | 0,33 | 0,32 | 156 | 134 | 1,6 | 1,7 | 4.139 | 3.636 | 13 | 12 |
| Sí | 0,41 | 0,34 | 291 | 264 | 0,9 | 0,5 | 7.507 | 8.654 | 17 | 15 |
| No | 0,45 | 0,38 | 294 | 250 | 0,8 | 0,4 | 4.803 | 4.594 | 26 | 24 |
| 0,60 | 0,57 | 118 | 110 | 0,8 | 0,8 | 638 | 641 | 16 | 16 | |
| No | 0,34 | 0,54 | 158 | 220 | 1,2 | 1,6 | 9.113 | 10.549 | 14 | 22 |
| Sí | 0,38 | 0,31 | 106 | 177 | 0,2 | 0,2 | 17.281 | 19.102 | 18 | 19 |
| Sí | 0,70 | 0,44 | 471 | 283 | 0,2 | 0,2 | 2.768 | 2.053 | 26 | 19 |
| Sí | 0,54 | 0,54 | 188 | 147 | 0,2 | 0,2 | 1.585 | 1.587 | 26 | 21 |
| 1 | 0,9 | 10.321 | 10.727 | 14 | 15 | |||||
| No | 0,47 | 0,44 | 306 | 339 | 1,3 | 1,1 | 1.024 | 1.091 | 23 | 21 |
| No | 0,45 | 0,43 | 316 | 203 | 2 | 1,8 | 5.763 | 5.599 | 75 | 25 |
| No | 0,63 | 0,64 | 113 | 97 | 1,8 | 1,8 | 3.494 | 3.258 | 13 | 15 |
| Sí | 0,75 | 0,77 | 247 | 228 | 0,7 | 0,6 | 214 | 227 | 26 | 24 |
| Sí | 0,78 | 0,78 | 260 | 324 | 1 | 1,3 | 1.662 | 1.720 | 31 | 36 |
| Sí | 0,31 | 0,38 | 137 | 152 | 0,5 | 0,5 | 19.282 | 17.520 | 7 | 8 |
| Sí | 0,69 | 0,66 | 366 | 290 | 561 | 476 | 539 | 594 | 12 | 11 |
| Sí | 0,35 | 0,30 | 83 | 82 | 1,7 | 1,2 | 3.895 | 4.530 | 11 | 9,8 |
| Sí | 0,61 | 0,52 | 1.070 | 380 | 0,8 | 0,7 | 547 | 590 | 37 | 25 |
| Sí | 0,62 | 0,44 | 378 | 380 | 1,3 | 0,7 | 335 | 590 | 42 | 25 |
| Sí | 0,58 | 0,65 | 300 | 326 | 2,9 | 2,8 | 186 | 176 | 121 | 94 |
| 93 | 91 | 15 | 58 | 250 | 230 | 8 | 12 | |||
| Sí | 0,27 | 0,40 | 67 | 203 | 1,3 | 1,6 | 2.337 | 2.312 | 3 | 6 |
| Sí | 0,41 | 0,39 | 130 | 146 | 1,2 | 0,7 | 41.376 | 42.560 | 3 | 2 |
| Sí | 0,76 | 0,76 | 463 | 429 | 0,6 | 0,4 | 286 | 233 | 30 | 28 |
ADA: adenosina desaminasa en líquido pleural; AL: ambos lados; APA: anormalidad pulmonar acompañante; BNP: N-terminal pro-péptido natriurético cerebral en líquido pleural; CAB: derrame pleural por cirugía abdominal; CBAC: derrame pleural por cirugía de baipás aortocoronario; CEA: antígeno carcinoembrionario en líquido pleural; Cor Dx/Bioq: correspondencia entre el diagnóstico final y el análisis bioquímico del derrame pleural; D: derecho; DP: derrame pleural; DPM: derrame pleural maligno; DPP: derrame pleural paraneumónico; DT: dolor torácico; Dx: diagnóstico; EC: exudado concordante; ED (LDH): exudados LDH-discordantes; ED (PRO): exudados proteín-discordantes; H: hombre; HAB: hipoalbuminemia; HEM: hemotórax; I: izquierdo; IC: insuficiencia cardiaca; LDH: lactato deshidrogenasa; LP: líquido pleural; M: mujer; NF: derrame pleural no filiado; PER: pericarditis; PLP/S: cociente proteínas líquido pleural/suero; PRO: proteínas; T: trasudado; TB: derrame pleural tuberculoso; TRA: traumatismo; =: derrame pleural de tamaño similar;>mayor el del lado derecho;<menor el del lado derecho.
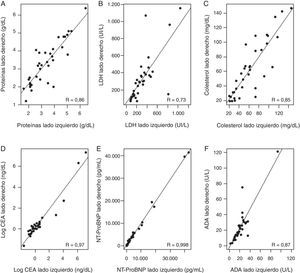
La correlación entre los parámetros bioquímicos analizados en el LP (proteínas totales, LDH, colesterol, fragmento N-terminal del propéptido natriurético cerebral, antígeno carcinoembrionario y adenosina desaminasa [ADA]) de ambos lados (fig. 2) muestra variaciones entre un coeficiente de correlación de Pearson de 0,74 para la LDH y una correlación casi perfecta (R=0,998) en el caso del fragmento N-terminal del propéptido natriurético cerebral. La correlación más baja se observó en la LDH, ya que 2 pacientes presentaban diferencias notables entre los valores de ambos lados (un paciente con hipoalbuminemia y DPP en un lado y otro sometido a cirugía de abdomen).
Correlación entre los niveles de distintos parámetros bioquímicos en el líquido pleural de ambos lados. A) Proteínas totales; B) lactato deshidrogenasa (LDH); C) colesterol; D) antígeno carcinoembrionario (CEA); logarítmico; E) N-terminal propéptido natriurético cerebral (NT-ProBNP); F) adenosina desaminasa (ADA).
El tamaño del DP fue similar en ambos lados en 9 pacientes (25%), mayor en el lado derecho en otros 9 (25%) (4 DPM, 2 IC, un traumatismo, una CBAC y un hemotórax), y mayor en el izquierdo en 18 (50%) (9 IC, 2 DPM, 2 pericarditis, 2 DP no filiados, y uno en cada uno de los siguientes: cirugía abdominal, DPP y DP tuberculoso) (tabla 2). La existencia de anormalidades pulmonares asociadas en la radiografía de tórax se determinó, también, en todos los pacientes. Se observaron en el lado derecho en un caso (3,1%; IC), en el lado izquierdo en 4 (12,5%; 2 IC, un DPM y un DPP) y en ambos lados en otros 4 pacientes (12,5%; 3 DPM y un DP no filiado). No se visualizaron anormalidades en 27 (75%) pacientes. No se observó dolor torácico en 17/32 enfermos (53,1%). Existió dolor en el lado derecho en 5 (15,6%; 2 IC, 2 CBAC y un hemotórax), en el lado izquierdo en 6 (18,7%; 3 DPM, 2 IC y una pericarditis) y bilateral en 4 (12,5%; 2 DPM, un DP tuberculoso y en el paciente con DP por hipoalbuminemia y neumonía). Solamente se detectó fiebre en 7/34 pacientes (20,6%), que correspondían a 3 IC, 2 cirugías abdominales, un DPP y un DP no filiado (tabla 2).
Dado que solamente 2 pacientes presentan diagnósticos etiológicos distintos en ambos lados, no es posible realizar estudios estadísticos que evalúen la necesidad de llevar a cabo una TDB con base en las características clínicas, bioquímicas del LP o radiológicas (valores de atenuación en la TC de tórax expresados en unidades Hounsfield determinados en 15 pacientes, o la resolución radiológica del DP de un único lado determinados en todos los casos).
DiscusiónLos resultados de nuestro estudio confirman que la mayoría (94,6%) de los DPB tienen la misma etiología en ambos lados, por lo que no parece útil realizar, sistemáticamente, una TDB de forma simultánea. Como consecuencia del pequeño número de DPB con etiologías distintas en ambos lados (síndrome de Contarini), no se ha podido establecer en qué circunstancias sería aconsejable puncionar ambos DP. Una aproximación razonable sería reservarla para cuando existan datos clínicos de sospecha de etiologías diferentes o comportamientos clínicamente atípicos. Esta práctica puede, en algunos casos, generar dudas a la hora de clasificar un DP como trasudado o exudado debido a la variabilidad de los resultados bioquímicos en el LP de ambos lados, si bien esto no implica que la etiología del DP en ambos lados sea distinta.
En un estudio retrospectivo, Kalomenidis et al. evidencian que el examen del LP de ambos lados no aporta información adicional a la que proporciona el de uno solo3. Esta aproximación permitiría reducir el número de complicaciones de esta técnica y, al eliminar los procedimientos médicos innecesarios, reducir los costes sanitarios. Sin embargo, la propia composición de la población de este estudio (25/27 pacientes con IC o CBAC) podría justificar, por sí misma, los resultados obtenidos, ya que es esperable que un mecanismo patogénico común produzca la acumulación de un LP de similares características en ambos lados. Así las cosas, es probable que en un número desconocido de casos la TDB esté indicada en pacientes con DPB. Nuestro estudio, con un mayor número de etiologías como causa de DPB, parece confirmar estos resultados, ya que el número de DPB con distinto origen en uno u otro lado es pequeño (5,6%).
Sin embargo, el no realizar, en determinados casos, una TDB puede hacernos perder información clínica relevante y, por tanto, llevarnos a cometer importantes errores diagnósticos. Una de estas situaciones sería cuando una enfermedad pleural localizada se solapa con otra afección que puede causar la afectación de ambos lados. En esta situación, que es la que se da en 2 casos de nuestra serie, el LP del hemitórax afectado localmente (DPP y postraumatismo en nuestra serie) puede diferir del LP del hemitórax contralateral, que reflejaría los cambios de la enfermedad sistémica (hipoalbuminemia e IC en nuestro caso).
Además, aunque la etiología del DPB sea la misma, las características del LP de ambos lados pueden diferir significativamente. Esta situación puede darse en los DPP y en los DPM. En los primeros, ante una neumonía bilateral con DPB, la respuesta inflamatoria pleural puede ser distinta en un lado u otro. Sería muy importante reconocer, lo antes posible, si existe un DPP complicado/empiema para tratarlo de una forma más intensiva que el contralateral no complicado8. De la misma manera, en un DPB maligno los niveles de pH, glucosa y LDH pueden diferir entre los 2 lados, si hay diferencia en la extensión de la infiltración pleural por las células tumorales9. Debido a que bajos niveles de pH y glucosa son indicativos de una mayor carga tumoral y predictores de fallo de la pleurodesis y de menor supervivencia, debemos ser conscientes de esta posible discrepancia para diseñar el manejo óptimo del paciente. Aunque ninguna de estas situaciones se ha dado en nuestra serie (el único DPP fue unilateral y todos los DPM presentaban valores bioquímicos del LP similares), esto puede suceder. Sería deseable saber qué factores podrían indicar la conveniencia de hacer una TDB. Tras el análisis de por qué se llevó a cabo en los 12 casos publicados hasta la fecha de síndrome de Contarini, los expertos la recomiendan en determinadas situaciones (presencia de hallazgos clínicos atípicos [fiebre o dolor torácico en el contexto de una IC descompensada], afectación unilateral del parénquima pulmonar, DP de tamaños significativamente distintos, valores de atenuación del DP en la TC [unidades Hounsfield] marcadamente diferentes, resolución del DP de un único lado, etc.)10–17 (tabla 3). Sin embargo, en nuestra serie ninguno de estos factores demostró estar asociado a un DPB con distinta etiología en ambos lados, probablemente por el pequeño número de pacientes con un DPB con doble diagnóstico. No obstante, parece razonable realizar una TDB cuando existan dudas acerca de una misma etiología del DPB (tanto por criterios clínicos como radiológicos), o ante una evolución clínica desfavorable tras el inicio de un tratamiento determinado.
Etiología de los derrames pleurales bilaterales de causa distinta publicados (síndrome de Contarini) y el motivo de realizar la toracocentesis diagnóstica bilateral
| Autor | Referencia | n | Diagnóstico DP derecho | Diagnóstico DP izquierdo | Motivo de la TDB |
|---|---|---|---|---|---|
| Porcel et al. | 10 | 5 | Absceso subfrénico Enfermedad pericárdica DPP complicado Empiema IC | Sobrecarga de líquido DPP simple Pleuritis posradiación IC DPP complicado | Imágenes en la TC de tórax que mostraban características pulmonares y pleurales diferentes entre ambos lados |
| Jarcho | 11 | 1 | IC | Empiema | No se hizo TDB. Interpretación retrospectiva de los hallazgos de la autopsia realizada 3 siglos y medio antes |
| Kutty y Varkey | 12 | 1 | Maligno | Empiema | Fiebre |
| Lawton et al. | 13 | 1 | Maligno | Quilotórax maligno | Diferencias en los valores de atenuación (unidades Hounsfield) en la TC de tórax entre ambos DP |
| Fred | 14 | 1 | Quilotórax | Maligno | Asincronía en el desarrollo del DPB |
| Brannen y Berman | 15 | 1 | Quilotórax | Maligno | Publicación previa21 con diagnóstico similar |
| Dixit et al. | 16 | 1 | Empiema | Tuberculosis | Inmunodepresión (infectado por VIH) |
| Khan et al. | 17 | 1 | Maligno | Quilotórax | Rápido aumento del tamaño del DP derecho |
DP: derrame pleural; DPB: derrame pleural bilateral; DPP: derrame pleural paraneumónico; IC: insuficiencia cardiaca; TC: tomografía computarizada; TDB: toracocentesis diagnóstica bilateral; VIH: virus de la inmunodeficiencia humana.
La correlación entre los parámetros bioquímicos analizados en el LP de ambos lados fue buena (rango 0,74-0,998), si bien la amplia dispersión de valores encontrada en algunos parámetros (antígeno carcinoembrionario y fragmento N-terminal del propéptido natriurético cerebral) pueden sobrevalorarla. Solamente en 3 pacientes se observaron diferencias notables entre valores de ambos lados (para la LDH y la ADA) y 2 de ellos correspondían a los enfermos con un doble diagnóstico del DP. En el caso del DP por traumatismo con ADA elevada se descartó la presencia de otras enfermedades que pueden cursar con altos valores de esta enzima, tales como tuberculosis, otras enfermedades infecciosas o linfoma. Más diferencias se hallaron a la hora de decidir si el LP era un trasudado o un exudado, dependiendo del lado que se tuviera en cuenta (4/34; 11,8%). Si se manejaban los criterios de Agrawal (exudado concordante, exudado discordante y trasudado)5, ese porcentaje era del 17,6% (6/34 en cada lado). Esto puede llevarnos a cometer errores tanto en el manejo como en el diagnóstico de estos pacientes al hacer, o dejar de hacer, pruebas que nos podrían ser útiles (o innecesarias) para llegar a conocer la patogenia del DP. No obstante, esto puede deberse más a la poca consistencia de los parámetros que utilizamos para diferenciar los trasudados de los exudados que al hecho de hacer una TDB, como se desprende de que el diagnóstico final del DP no se correspondía con el análisis bioquímico del LP en 6/32 casos en cada uno de los lados (18,8%; prácticamente todos IC). En este sentido, cabe recordar que entre un 15-30% de los trasudados se clasifican erróneamente como exudados2.
La principal limitación de nuestro estudio es el pequeño número de pacientes incluidos, que ha hecho que no haya sido posible establecer qué factores pueden ser determinantes a la hora de decidir cuándo se debe realizar una TDB. No obstante, no existen en la literatura estudios prospectivos con más casos que nuestra serie debido a la dificultad de encontrar este tipo de pacientes y que acepten, tras una propuesta ética, someterse a una TDB. Otra limitación es que no todos los pacientes disponen de una TC de tórax para valorar qué factores pueden influir en la decisión de hacer una TDB. Esta prueba solamente se realizó en los casos en que existía alguna duda diagnóstica, pero no de forma sistemática.
En resumen, en casi el 95% de los casos la etiología de los DPB es la misma en ambos lados, por lo que no parece recomendable hacer rutinariamente una TDB de forma simultánea, reservándola para cuando existan datos clínicos de sospecha de etiologías diferentes, o comportamientos clínicamente atípicos. Se necesitan series más amplias para establecer qué factores podrían indicar la necesidad de puncionar ambos lados. La correlación entre los parámetros bioquímicos del LP analizados entre ambos lados es buena, y la discrepancia a la hora de clasificar un DP como trasudado o exudado, debido a la variabilidad de los resultados bioquímicos en el LP de ambos lados, no significa que la etiología del DPB sea distinta en cada lado.
AutoríaL. Ferreiro. Autora y redactora. Concepción y diseño. Aprobación final del manuscrito.
M.E. San José. Coautora. Redactora. Responsable de los análisis bioquímicos. Aprobación final del manuscrito.
F. Gude. Coautor. Análisis e interpretación de los datos. Aprobación final del manuscrito.
A. Lama. Coautora. Adquisición de los datos. Revisión crítica del artículo. Aprobación final del manuscrito.
J. Suárez-Antelo. Coautor. Adquisición de los datos. Revisión crítica del artículo. Aprobación final del manuscrito.
A. Golpe. Coautor. Adquisición de los datos. Revisión crítica del artículo. Aprobación final del manuscrito.
M.E. Toubes. Coautora. Adquisición de los datos. Revisión crítica del artículo. Aprobación final del manuscrito.
F.J. González-Barcala. Coautor. Adquisición de los datos. Revisión crítica del artículo. Aprobación final del manuscrito.
J.M. Álvarez-Dobaño. Coautor. Adquisición de los datos. Revisión crítica del artículo. Aprobación final del manuscrito.
L. Valdés. Redactor y autor. Concepción y diseño. Aprobación final del manuscrito.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.