La revisión GOLD2011 propone estratificar a los pacientes con EPOC midiendo la repercusión de la enfermedad mediante la escala mMRC o mediante el cuestionario CAT. Nuestro objetivo es conocer si la elección de un método u otro resulta equivalente.
Pacientes y métodosEstudio observacional sobre una cohorte de 283 pacientes diagnosticados de EPOC. Se analizaron resultados demográficos, funcionales respiratorios y de evaluación mediante CAT y mMRC, aplicados el mismo día y por el mismo entrevistador a cada paciente. Se distribuyeron en categorías GOLD2011 según el resultado de la evaluación y se determinó el grado de concordancia y la correlación de Spearman. Se utilizó el test de ANOVA sobre las variables clínicas y funcionales de las 4categorías GOLD2011.
ResultadosAl evaluar la clasificación de pacientes según el método empleado, se obtuvo una correlación global ρ=0,613 y un grado de concordancia κ=0,63 (moderado). Se obtuvo κ=0,44 para los 152 pacientes de las categoríasA y B (moderado-débil), y de 0,38 para los 131 pacientes de las categoríasC y D (débil). Se apreciaron diferencias entre categorías en cuanto a parámetros funcionales.
ConclusionesLa clasificación de los pacientes con EPOC según la evaluación propuesta por GOLD2011 varía según se emplee CAT o mMRC; se reclasifica a más del 25% de pacientes en diferentes categorías, implicando diferencias en la estrategia terapéutica recomendada. Son necesarios estudios longitudinales que permitan valorar qué método clasifica mejor a los pacientes, atendiendo a su capacidad pronóstica.
The GOLD2011 revision proposes to stratify patients with chronic obstructive pulmonary disease (COPD) by measuring the impact of the disease using the modified Medical Research Council (mMRC) scale or COPD assessment test (CAT). Our aim was to determine whether both methods are equivalent.
Patients and methodsObservational study on a cohort of 283 patients diagnosed with COPD. We analyzed the demographic and lung function results. Patients were assessed by CAT and mMRC on the same day by the same interviewer, and divided into GOLD2011 categories according to the result of the evaluation. The degree of concordance and Spearman correlation were determined. We used ANOVA on the clinical and functional variables of the four GOLD2011 categories.
ResultsAssessing the classification of patients according to the method used, an overall correlation ρ=0.613 and a degree of concordance κ=0.63 (moderate) were obtained. κ=0.44 was obtained for the 152 patients in categoriesA and B (moderate-low), and 0.38 for the 131 patients in categoriesC and D (low). Differences were observed between categories in terms of functional parameters.
ConclusionsThe classification of patients with COPD using the assessment proposed by GOLD2011 varies according to the method used (CAT or mMRC); more than 25% of patients were reclassified into different categories, implying differences in the recommended therapeutic strategy. Longitudinal studies are needed to appraise which method better classifies patients, according to its prognostic ability.
La enfermedad pulmonar obstructiva crónica (EPOC) afecta al 9,1% de la población adulta española de entre 40 y 69años y es una de las principales causas de mortalidad por enfermedades no comunicables en el mundo1,2. Las guías de manejo de la EPOC indican que el diagnóstico se debe realizar con espirometría. Esta prueba permite clasificar la gravedad de la enfermedad en función del porcentaje de FEV1 en relación al valor previsto (FEV1%) y determina la estrategia de tratamiento3,4. Su relación con la mortalidad y la sintomatología del paciente es relativamente pobre5. Una evaluación multidimensional que incluye no solo función pulmonar sino la cuantificación de los síntomas (p.ej., escalas de disnea), el estado nutricional del paciente y su capacidad de ejercicio, tal como el índice BODE6, ha contribuido a cambiar la percepción de la enfermedad7.
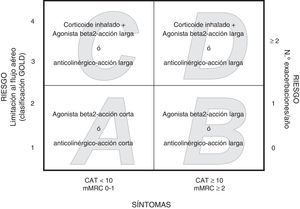
La revisión Global Initiative for Chronic Obstructive Lung Disease de 2011 (GOLD 2011) propone estratificar a los pacientes por la gravedad de la enfermedad, incorporando la medición de la sintomatología mediante la escala modificada del Medical Research Council (mMRC) o la medición del estado de salud mediante el cuestionario COPD Assessment Test (CAT), además de la historia de exacerbaciones y la evaluación del FEV1% posbroncodilatador (pb)8. En función del riesgo, agrupa a los pacientes en bajo riesgo (FEV1%pb≥50% o <2exacerbaciones el año anterior) y alto riesgo (FEV1%pb<50% o ≥2exacerbación el año anterior); debe escogerse el índice de riesgo más alto según la limitación al flujo aéreo y los antecedentes de exacerbaciones. En función del impacto sintomático, los pacientes quedan agrupados en poco sintomáticos (CAT<10 o mMRC0-1) y muy sintomáticos (CAT≥10 o mMRC≥2). Por tanto, se identifican 4categorías: A (bajo riesgo, poco sintomático), B (bajo riesgo, muy sintomático), C (alto riesgo, poco sintomático) y D (alto riesgo, muy sintomático). El manejo terapéutico propuesto es diferente para cada grupo8 (fig. 1).
El objetivo de este trabajo es conocer, a partir de un estudio de cohorte observacional (centro BODE de Zaragoza), si la elección de una escala de síntomas (mMRC) versus un cuestionario que mide calidad de vida (CAT) determina diferencias en la asignación a las distintas categorías de gravedad, con las implicaciones terapéuticas que esto supone.
Pacientes y métodosDiseño del estudioEl proyecto BODE es un estudio multicéntrico y observacional que evalúa la historia natural de la EPOC. Los pacientes fueron inicialmente seleccionados entre 1996 y 2000 y se han seguido anualmente. El protocolo y los principales resultados de salud han sido descritos anteriormente6. El diagnóstico de EPOC se estableció siguiendo los criterios GOLD8: FEV1%pb/FVC%<0,7, junto con un consumo acumulado de tabaco de >20 paquetes-año. Entre enero de 2010 y septiembre de 2012 se han revisado nuevamente en nuestro centro 283 pacientes, y este grupo es el sujeto del presente análisis.
ProcedimientosLas mediciones estandarizadas en la cohorte BODE incluyen el registro de los datos demográficos, de la historia clínica y de los cuestionarios de salud y calidad de vida, entre los que se incluyen el CAT y el mMRC. Ambos se aplicaron el mismo día y por el mismo entrevistador a cada paciente.
El cuestionario CAT es una herramienta para valorar la calidad de vida de los pacientes con EPOC, autoaplicable. Consta de 8ítems, de los que se obtiene una puntuación de 0 a 40; a mayor puntuación, peor estado de salud9. La escala de disnea mMRC es un instrumento que establece la gravedad de la disnea en relación con diversas tareas físicas. Consta de 5ítems y su valor se establece en un rango de 0 (no disnea o solo con grandes esfuerzos) a 4 (disnea de reposo)10.
La espirometría se realizó antes y 20-30min después de la inhalación de 200μg de salbutamol según procedimientos estandarizados11. Todos los pacientes realizaron una prueba de marcha de 6min.
Establecimos la distribución de pacientes en categorías GOLD2011 de forma independiente, mediante la escala mMRC (disnea) y mediante el CAT (calidad de vida). Las normas para realizar esta estratificación indican que en primer lugar debe estratificarse al paciente en los gruposA o C cuando el mMRC es 0-1 o el CAT es <10, o en los grupos B o D cuando el mMRC es ≥2 o el CAT es ≥10 (fig. 1). A continuación se debe establecer el riesgo del paciente; pueden utilizarse 2procedimientos. Por un lado, los pacientes con un FEV1%pb≥50% se situarán en las categoríasA o B (bajo riesgo) y los pacientes con un FEV1%pb<50% se situarán en las categoríasC o D (alto riesgo). El otro procedimiento consiste en establecer el riesgo en base a las exacerbaciones sufridas por el paciente en el año anterior de la evaluación: los pacientes que han sufrido 0 o 1exacerbación quedan estratificados en los gruposA o B (bajo riesgo) y los pacientes con ≥2exacerbaciones, en los gruposC o D (alto riesgo). Definimos exacerbaciones como los episodios agudos caracterizados por un empeoramiento de los síntomas respiratorios más allá de la variabilidad diaria que obliga a un cambio en la medicación habitual8. La exacerbación grave se definió cuando el paciente fue atendido en urgencias o ingresó en un hospital. Los datos de las exacerbaciones previas fueron obtenidos a partir de los cuestionarios administrados a los pacientes y a partir de las bases de datos del sistema de la intranet del Servicio Aragonés de Salud. Para establecer el riesgo, debe escogerse el índice más alto según la limitación al flujo aéreo medida por FEV1%pb y los antecedentes de exacerbaciones.
Análisis estadísticoSe efectuó un análisis descriptivo de las características de los pacientes incluidos en la serie. Se analizaron datos sobre variables demográficas, clínicas, de pruebas funcionales respiratorias y prueba de esfuerzo. La cohorte de pacientes se clasificó en 4categorías según la revisión GOLD2011 (A, B, C y D), utilizando el cuestionario CAT y, alternativamente, la escala mMRC. Se determinó el grado de concordancia entre el resultado de aplicar ambos métodos a la misma cohorte de pacientes, mediante el cálculo del índice kappa (κ) ponderado (acuerdo o concordancia entre pruebas diagnósticas cualitativas ordinales). Se determinó la correlación de Spearman (estimador no paramétrico rho [ρ]) para valorar la consistencia entre los 2 métodos de evaluación recogidos en escala cualitativa ordinal. Se utilizó el test de ANOVA para comparar las medias de las variables clínicas y funcionales de las 4 categorías GOLD2011, según se usara un método de evaluación u otro para clasificar a los pacientes. Los análisis fueron realizados con el programa SPSS 19.0®.
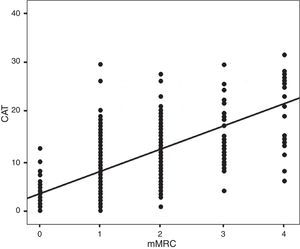
ResultadosDe los 283 pacientes estudiados, 260 (92%) son hombres y 23 (8%) mujeres. La edad media fue de 71±12años. Los valores de las principales variables demográficas, clínicas y funcionales aparecen en la tabla 1; la tabla 2 recoge dichas variables agrupadas por sexo, evaluando si existen diferencias significativas para los distintos parámetros analizados. En esta visita, todavía 70 pacientes (24,7%) son fumadores activos. El valor medio del FEV1%pb fue de 62,4±19,9%. En la figura 2 aparece la distribución de los pacientes en relación con los valores de su CAT y mMRC, siendo su correlación calculada con el coeficiente de Spearman ρ=0,613.
Variables demográficas, clínicas y funcionales (media±desviación típica)
| Total | 283 pacientes |
| Sexo | 260 (92%) hombres; 23 (8%) mujeres |
| Edad | 71±12 años |
| IMC | 28,5±4,8 |
| Tabaquismo activo | 70 pacientes (24,7%) |
| IPA | 61,8±36,77 |
| Comorbilidad | HTA: 152 pacientes (53,7%); dislipidemia: 106 (37,5%); diabetes: 53 (18,7%); episodios cardiovasculares: 124 (43,8%); sin comorbilidad: 48 (17%) |
| FEV1% pb | 62,4%±20,3 |
| PBD(+) | 33 pacientes (11,6%) |
| SatO2 basal | 93,9%±6,3 |
| Prueba marcha | 389,2 metros±96,2 |
| Valores espirométricos | |
| FVC | 2,8 l±0,8 |
| FVC% | 76,8%±19,8 |
| FEV1 | 1,6 l±0,6 |
| FEV1% | 57,5%±19,9 |
| FEV1/FVC | 0,54±0,12 |
| FEV1/FVC% | 0,74±0,17 |
| FVC pb | 3,07 l±0,86 |
| FVC% pb | 82,8%±19,25 |
| FEV1 pb | 1,7 l±0,7 |
| FEV1% pb | 62,4%±20,3 |
| FEV1/FVC pb | 0,55±0,13 |
| FEV1/FVC % pb | 0,75±17,8 |
FEV1%: volumen espiratorio forzado en el primer segundo, porcentaje sobre el predicho; FVC: capacidad vital forzada; HTA: hipertensión arterial; IMC: índice de masa corporal; IPA: índice paquetes-año; pb: posbroncodilatación; PBD(+): prueba broncodilatadora positiva; SatO2: saturación de oxígeno.
Variables demográficas, clínicas y funcionales; comparación por sexos (media±desviación típica)
| Hombres | Mujeres | p | |
| n | 260 (92%) | 23 (8%) | |
| Edad | 71,3 años±7,5 | 64,5 años±8,6 | NS (p=0,3) |
| IMC | 28,6±4,7 | 27,3±7,1 | p<0,01 |
| Tabaquismo activo | 60 (23,1%) | 10 (43,5%) | p<0,03 |
| IPA | 62,6±33,5 | 53,3±21 | p<0,02 |
| FEV1% pb | 62,9%±20,1 | 57,5%±21,8 | NS (p<0,6) |
| PBD(+) | 29 (11,1%) | 4 (17,4%) | NS (p=0,36) |
| SatO2 basal | 93,3%±6,5 | 93,4%±2,7 | NS (p<0,5) |
| Prueba marcha | 390,1 metros±95,1 | 380,3 metros±111 | NS (p<0,4) |
FEV1%: volumen espiratorio forzado en el primer segundo, porcentaje sobre el predicho; IMC: índice de masa corporal; IPA: índice paquetes-año; NS: no significativo; pb: posbroncodilatación; PBD(+): prueba broncodilatadora positiva; SatO2: saturación de oxígeno.
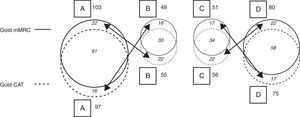
Cuando a la cohorte se le aplicó el cuestionario CAT para clasificar a los pacientes según la versión GOLD2011, la distribución porcentual de los pacientes que componen la serie fue: categoríaA, 34,3%; categoríaB, 19,4%; categoríaC, 19,8%, y categoríaD, 26,5%. Cuando se aplicó la escala mMRC, el resultado fue: categoríaA, 36,4%; categoríaB, 17,3%; categoríaC, 18,0%, y categoríaD, 28,3% (tabla 3 y fig. 3).
Clasificación de la cohorte según GOLD 2011 con CAT y mMRC (fig.3)
| GOLD CAT | GOLD mMRC | ||||
| A | B | C | D | Total | |
| A | 81 | 16 | 0 | 0 | 97 (35%) |
| B | 22 | 33 | 0 | 0 | 55 (19%) |
| C | 0 | 0 | 34 | 22 | 56 (20%) |
| D | 0 | 0 | 17 | 58 | 75 (26%) |
| Total | 103 (36%) | 49 (17%) | 51 (18%) | 80 (29%) | 283 (100%) |
Nota explicativa: Al aplicar la escala mMRC, 103 pacientes se clasificaron como A; de estos, 22 fueron clasificados como B al aplicar el cuestionario CAT. De igual modo, al aplicar CAT se clasificaron 97 pacientes como A, pero 16 de estos resultaron clasificados como B según mMRC. Con mMRC, 49 pacientes se clasificaron como B, pero 16 de estos habían sido clasificados como A según CAT; con CAT hubo 55 pacientes clasificados como B, pero 22 de estos se habían clasificado como A según mMRC. De forma análoga ocurrió para las categorías C y D, según se aplicara un cuestionario u otro. No hubo ninguna migración entre AB y CD, al depender de criterios de riesgo (AB: riesgo bajo; CD: riesgo elevado), como puede verse en la figura 1.
Esquema de migración entre categorías GOLD2011 según resultado de aplicar CAT o mMRC (véase la distribución de datos y la nota explicativa en la tabla 3).
Contrastando los resultados obtenidos de la aplicación de ambos métodos de evaluación, se observó que en la categoríaA coincidía la clasificación en 81 pacientes (83,5% de los clasificados con CAT y 78,6% de los clasificados con mMRC). En la categoríaB coincidía en 33 (60% de los clasificados con CAT y 67,34% de los clasificados con mMRC). En la categoríaC se observó coincidencia en 34 pacientes (60,7% de los clasificados con CAT y 66,7% de los clasificados con mMRC). En la categoríaD coincidió en 58 pacientes (77,3% de los clasificados con CAT y 72,5% de los clasificados con mMRC) (tabla 3 y fig. 3).
El coeficiente κ para la clasificación de los pacientes mediante los 2 métodos fue de 0,63, indicando un grado de concordancia moderado. El cálculo del índice κ fue de 0,44 para los 152 pacientes agrupados en las categoríasA y B (grado moderado-débil de concordancia). Por su parte, para los 131 pacientes clasificados en las categoríasC y D el índice fue de 0,38, indicando un grado de concordancia todavía peor (débil). Esto supone que para las categorías de bajo riesgo (A-B) la concordancia obtenida fue del 75%; para las categorías de alto riesgo (C-D) la concordancia fue del 70%.
Las características clínicas y funcionales de los pacientes para cada categoría GOLD2011, según el método aplicado (CAT o mMRC), aparecen en la tabla 4. No existieron diferencias entre categorías respecto a la edad y el índice de masa corporal (IMC) fuesen los pacientes clasificados por mMRC o CAT; el índice paquetes-año (IPA) solo fue significativamente diferente entre la categoríaD y el resto de categorías, independientemente de que la clasificación se efectuara con mMRC o CAT (p<0,001). Sin embargo, la prueba de marcha fue diferente entre los pacientes de los gruposA (poco sintomáticos) y B (muy sintomáticos) cuando fueron clasificados por mMRC (p<0,01), mientras que fue similar entre estos grupos cuando se clasificaron según CAT. Entre los gruposC y D, ambos con alto riesgo de exacerbaciones pero poco o muy sintomáticos, respectivamente, las diferencias en la marcha también fueron mucho mayores cuando los pacientes fueron agrupados mediante mMRC (p<0,001) vs CAT (p=0,003).
Principales características clínicas y funcionales de los pacientes agrupados por categorías GOLD2011 según se clasifiquen mediante mMRC o CAT
| mMRc | A | B | C | D | CAT | A | B | C | D |
| Edad | 70,3 | 70,5 | 69,1 | 72,3 | Edad | 71,3 | 68,8 | 70,1 | 71,8 |
| IMC | 28,6 | 29,1 | 28,1 | 28,2 | IMC | 28,5 | 29,3 | 28,1 | 28,2 |
| IPA | 58,4 | 62,3 | 55,7 | 69,7a | IPA | 58,35 | 61,96 | 55,40 | 70,86a |
| FEV1% post. | 75,3 | 69,1 | 56,3 | 44,5 | FEV1% post. | 73,4 | 73,1 | 54,6 | 45,2 |
| Test marcha | 414 | 364b | 417 | 344c | Test marcha | 400 | 396 | 400 | 354d |
Valores expresados como medias para cada categoría.
La reciente revisión de la guía GOLD2011 propone a la comunidad médica clasificar a los pacientes con EPOC considerando no solo su deterioro funcional, sino su sintomatología y el riesgo de desarrollar exacerbaciones8. Para establecer el grado de deterioro funcional, se propone mantener los mismos grados de gravedad que los actualmente utilizados, es decir: leve (FEV1%pb≥80%), moderado (FEV1%pb≥80% y <50%), grave (FEV1%pb≥30% y <50%) y muy grave (FEV1%pb<30%). El riesgo de exacerbación se determina por los antecedentes de exacerbaciones en el año anterior de evaluación (menos de2 o ≥2, respectivamente). Para establecer la importancia de la sintomatología, la guía deja la opción al médico de utilizar la escala modificada de disnea del mMRC (poco sintomáticos cuando mMRC<2 y muy sintomáticos cuando mMRC≥2) o el cuestionario de calidad de vida CAT (poco afectados si CAT<10 y muy afectados si CAT≥10). Nuestros resultados indican que el uso de un método de evaluación u otro altera, en un porcentaje significativo de pacientes, su asignación a una u otra categoría de gravedad de la EPOC, según la nueva guía GOLD. Estos métodos de evaluación no pueden entenderse por tanto como equivalentes, y del uso de uno u otro se obtienen estrategias de tratamiento diferentes para un paciente individual.
El cuestionario CAT refleja los efectos de la enfermedad sobre la salud del paciente. Es un cuestionario específico de calidad de vida para EPOC5,9,12,13 que evalúa no solo la disnea sino otros síntomas respiratorios, como presencia e intensidad de la tos o de las flemas; también existen ítems sobre capacidad de ejercicio, afectación del sueño o actividades de la vida diaria, hasta un total de 8ítems que permiten obtener una puntuación entre 0 y 40. El CAT es un cuestionario sencillo, potencialmente útil para ser incorporado a la práctica clínica habitual. Ha demostrado evidencia de validez para discriminar la gravedad de los pacientes9,12,14,15. Sin embargo, no es una herramienta de diagnóstico, y su función es complementar la información obtenida de la medición de la función pulmonar; se conoce muy poco sobre su potencial papel pronóstico14. Este cuestionario cambia con el efecto de la rehabilitación y de las exacerbaciones, resultando muy sensible a los cambios en el estado de salud tras exacerbaciones16 y al efecto de la rehabilitación respiratoria17. Una reciente revisión ha demostrado la validez del CAT (entre otros cuestionarios específicos) como instrumento de medida de la calidad de vida en la EPOC, especialmente frente a otras herramientas genéricas. Lamentablemente, esta revisión no analiza la validez del papel del mMRC5. El mMRC es una escala de disnea; supone un método más sencillo de usar, especialmente en atención primaria18, y puede incorporarse a instrumentos multidimensionales de evaluación de la EPOC, como el BODE6 o el ADO (edad, disnea, obstrucción)19. Además, la disnea se correlaciona mejor con la calidad de vida de los pacientes con EPOC que los parámetros funcionales objetivos10,15. La medida clínica de la disnea permite conocer la capacidad funcional del paciente, evaluar la eficacia del tratamiento20 y se correlaciona estrechamente con la supervivencia a 5años en pacientes con EPOC21. Ha demostrado también mayor capacidad predictiva sobre el resultado de la rehabilitación respiratoria, independientemente del grado de obstrucción6,18,21.
Entre los pacientes de los gruposA-B y C-D, la edad, el IMC y el FEV1 no muestran diferencias tanto si son clasificados con mMRC o CAT. Sin embargo, la capacidad de ejercicio es menor en los pacientes de los gruposB vs A y D vs C, cuando son categorizados mediante mMRC y no mediante CAT. Esto indica que la disnea es mucho más importante que el cuestionario de calidad de vida como variable explicativa de la actividad diaria de los pacientes con EPOC.
Los pacientes con EPOC incluidos en nuestra cohorte presentan unas características demográficas, clínicas y funcionales similares a las de otros estudios publicados en la literatura, y la distribución de pacientes entre las distintas categorías también sigue una proporción similar22. En nuestra serie, la correlación obtenida entre el uso de CAT o mMRC fue moderada (ρ=0,613) y similar a otro estudio de cohorte transversal13. Según nuestros resultados, la aplicación de CAT o mMRC para clasificar a los pacientes en categorías, según la nueva clasificación GOLD2011, supone una reclasificación de los pacientes dentro de las categorías de bajo riesgo (A-B) y de alto riesgo (C-D). El cálculo del índice de concordancia según se aplique CAT o mMRC es moderado-débil para las categorías A-B (κ=0,44), y aún más débil entre las categorías C-D (κ=0,38). En términos relativos, esto se traduce en una concordancia en las categorías A-B del 75%, y del 70% en las categorías C-D. Por tanto, la utilización de ambos métodos de evaluación no es equivalente, reclasificando a más de un 25% de pacientes según se utilice un método u otro. Este resultado supone una repercusión sensible en las estrategias terapéuticas aplicadas a los pacientes que se reclasifican. Las mayores diferencias de tratamiento se encuentran entre las categoríasA (el tratamiento farmacológico de primera recomendación se basa en broncodilatadores de acción corta) y B (tratamiento farmacológico de primera recomendación basado en broncodilatadores de acción larga, e indicación de rehabilitación pulmonar). Las categoríasC y D presentan pequeñas diferencias solo a nivel de opciones alternativas de tratamiento farmacológico, con las mismas recomendaciones de tratamiento no farmacológico8.
Un estudio reciente que también compara el resultado de aplicar ambos métodos de evaluación concluye de forma análoga que la nueva clasificación GOLD2011 podría necesitar un reajuste, y propone un nuevo punto de corte en la aplicación de la escala mMRC (poco sintomático=0; más sintomático≥1)23. Dos estudios igualmente recientes, desarrollados en entornos geográficos y socioculturales distintos entre sí y diferentes de nuestro medio (Corea del Sur y EE.UU.), obtienen resultados superponibles a los de nuestro estudio, con conclusiones análogas: uno de ellos analiza 257pacientes surcoreanos recogidos por un único centro y obtiene resultados superponibles a nuestro estudio24; el otro trabajo, un estudio multicéntrico que incluye 4.484 pacientes norteamericanos con EPOC encuadrados en el estudio COPDGene, analiza los resultados de aplicar mMRC o el cuestionario SGRQ (por extrapolación de CAT), concluyendo de forma análoga que la elección de una herramienta de medida de síntomas u otra influye en la asignación de categorías25.
En la última revisión GOLD2013 se amplía la evaluación de los pacientes afectados por EPOC con la inclusión del Clinical COPD Questionnaire (CCQ)26. En el apartado inicial de la revisión, «Metodología y Sumario de Nuevas Recomendaciones», y más adelante en el apartado «Evaluación de Síntomas», aclara que se trata de un cuestionario autoadministrado especialmente diseñado para medir el control clínico de los pacientes con EPOC. La revisión subraya que los datos apoyan la validez, la fiabilidad y la sensibilidad de este cuestionario, corto y fácil de administrar. Establece que sobre la base de los conocimientos actuales, el punto de corte CCQ=0-1 podrá ser considerado para clasificar a los pacientes en los gruposA o C, y un resultado de CCQ>1 para clasificarlos en los gruposB o D. Sin embargo, asevera que se necesitan más estudios para validar la capacidad discriminativa y las implicaciones prácticas del CCQ en la detección de las exacerbaciones en los cuidados diarios. Y a continuación, en el apartado «Evaluación Combinada de la EPOC», mantiene la misma propuesta de evaluación combinada formulada en GOLD2011, basándose solo en CAT o en mMRC para la evaluación sintomática de la afectación por EPOC de los pacientes, sin incluir explícitamente CCQ26.
El estudio que presentamos tiene ciertas limitaciones: el tamaño muestral es relativamente pequeño, aunque la mayoría de los estudios sobre instrumentos de medida en EPOC recogen un número similar o menor de pacientes5,24. Por otra parte, por tratarse de un estudio transversal, no recogemos el valor pronóstico que implican nuestros resultados. Tampoco hemos establecido la correlación con las comorbilidades entre las distintas categorías. La comorbilidad que asocian los pacientes podría tener un efecto significativo en cuanto al pronóstico de la enfermedad, y debería ser tenido en cuenta también para efectuar la evaluación combinada de la EPOC en la futura revisión GOLD27.
ConclusionesLa clasificación de los pacientes con EPOC en categorías según la evaluación combinada que propone la revisión GOLD2011 varía según el método de evaluación utilizado en la valoración sintomática de los pacientes (CAT o mMRC). Según se utilice uno u otro método se reclasifica a más del 25% de pacientes en diferentes categorías, implicando diferencias en la estrategia terapéutica recomendada. Son necesarios estudios longitudinales que permitan valorar qué método de evaluación clasifica mejor a los pacientes, atendiendo a su capacidad pronóstica.
Conflicto de interesesLos autores expresan que no hay conflictos de intereses al redactar el manuscrito.