La bronquiolitis constrictiva (BC) secundaria al trasplante de progenitores hematopoyéticos (TPH) es una complicación grave, potencialmente mortal, que aparece generalmente en el contexto de una enfermedad injerto contra huésped (EICH)1,2. La presentación clínica de la BC post-TPH es inespecífica, y no hay consenso universal sobre los criterios diagnósticos de esta entidad, aunque las pruebas de imagen, especialmente la tomografía computarizada (TC), dinámica en inspiración (TCi) y en espiración (TCe), tienen un valor diagnóstico creciente en la detección de esta complicación3,4.
Presentamos el caso de una mujer de 44 años con antecedentes de una leucemia mieloide aguda, tratada con TPH de donante no emparentado 6 meses antes, que consultó por disnea y tos seca. Como complicación del TPH, la paciente presentó una viremia transitoria por citomegalovirus y una EICH cutánea grado III, que respondió favorablemente al tratamiento con corticoides. Una radiografía de tórax no detectó opacidades parenquimatosas, pero una TCi y TCe de tórax demostró la presencia en la fase espiratoria de un llamativo patrón en mosaico del parénquima pulmonar identificándose múltiples áreas de atrapamiento aéreo en ambos pulmones (fig. 1), al tiempo que descartó complicaciones infecciosas. Las zonas de atrapamiento aéreo en la TC se ponen mejor de manifiesto utilizando la proyección de mínima intensidad (minIP), un algoritmo de visualización de imágenes que realza las áreas de menor atenuación. Las pruebas de función pulmonar (PFP) arrojaron una leve disminución (<20%) del volumen espiratorio forzado en el primer segundo (FEV1) y un aumento del volumen residual (VR) (138%) con respecto a los valores pre-TPH. Una fibrobroncoscopia no mostró alteraciones y el lavado broncoalveolar descartó infecciones oportunistas. Ante estos hallazgos se emitió el diagnóstico de BC, respondiendo favorablemente (estabilización de las pruebas funcionales) al tratamiento con corticoides sistémicos a dosis altas.
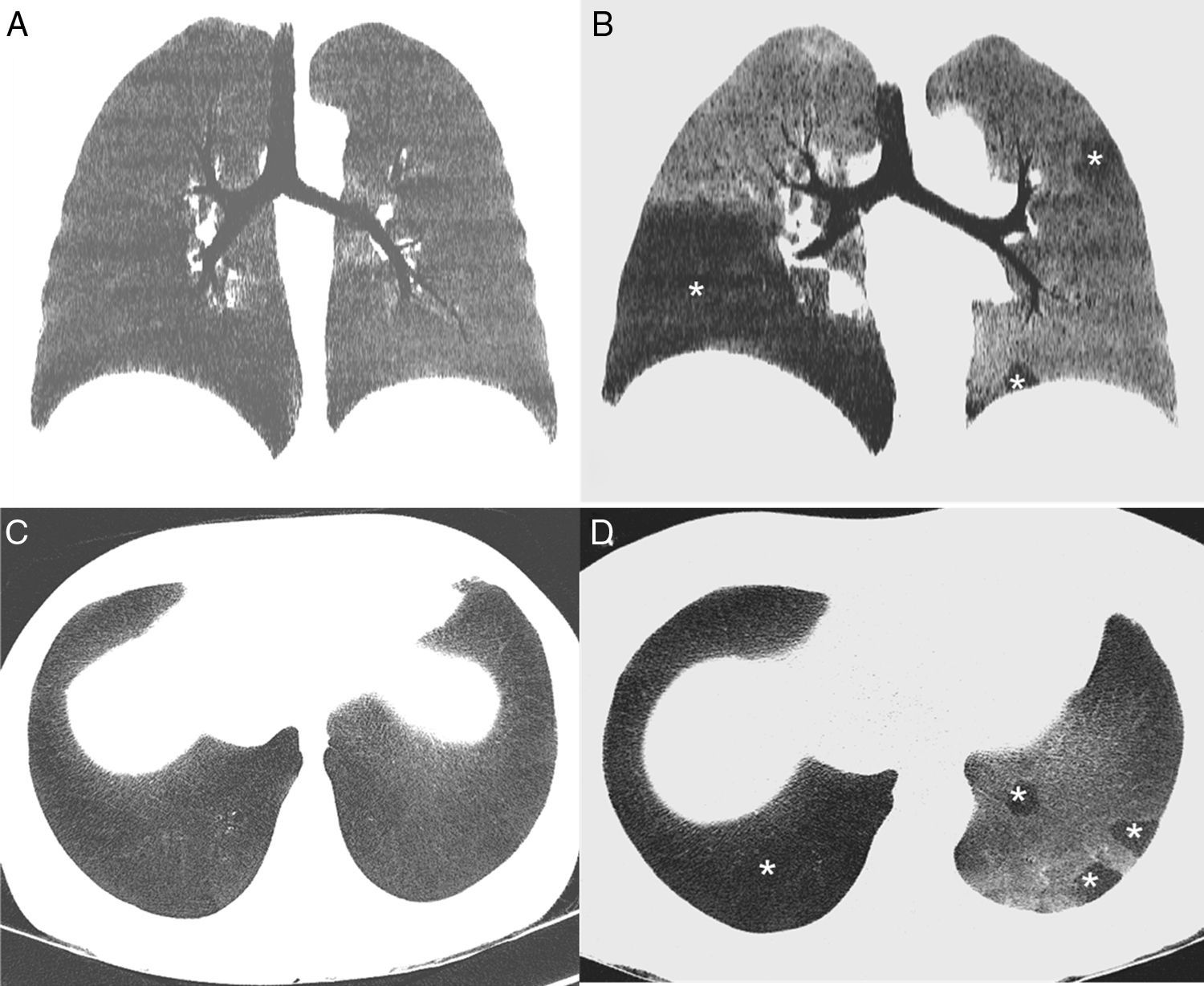
A) Reconstrucción coronal minIP de la TC de tórax en inspiración, en la que se observa un parénquima pulmonar homogéneo con una atenuación uniforme. B) Reconstrucción coronal minIP de la TC de tórax en espiración, en la que se identifica un patrón en mosaico del parénquima pulmonar, apreciándose áreas geográficas de baja densidad (asterisco), que se alternan con otras zonas de mayor atenuación. Las áreas de baja densidad (que afectan especialmente al lóbulo inferior derecho y de forma parcheada al pulmón izquierdo) corresponden a zonas de atrapamiento aéreo, mientras que las áreas de mayor densidad corresponden a parénquima pulmonar normal. C) Reconstrucción axial minIP de TC de tórax en inspiración, en la que se observa un parénquima pulmonar homogéneo. D) Reconstrucción axial minIP de la TC de tórax en espiración, en la que se visualizan áreas geográficas de baja densidad (asteriscos) en relación con áreas de atrapamiento aéreo.
La BC es la complicación pulmonar no infecciosa más frecuente del TPH, y suele diagnosticarse unos 6-12 meses postrasplante1. Existen algunos factores de riesgo para el desarrollo de BC post-TPH como una edad mayor de 20 años, una obstrucción al flujo aéreo (OFA) pre-TPH, o la aparición de infecciones respiratorias víricas en los primeros meses tras el trasplante, pero el más importante es la presencia de una EICH crónica2. La presentación clínica suele ser insidiosa y los síntomas son inespecíficos (tos, disnea), aunque un 20% de los pacientes pueden estar asintomáticos. El pronóstico a largo plazo es generalmente malo, y el objetivo del tratamiento es evitar una progresión de la OFA. No existen unos criterios diagnósticos universalmente aceptados para el diagnóstico de BC post-TPH, pero el Instituto Nacional de la Salud de Estados Unidos sugiere los siguientes criterios: 1) demostración de una OFA (FEV1/capacidad vital forzada [FVC]<0,7 y una FEV1<75% del valor predicho); 2) evidencia de atrapamiento aéreo en TCi y TCe, VR>120% del valor predicho o confirmación histológica de BC; y 3) ausencia de infección en la vía respiratoria (documentada clínica, radiológica o microbiológicamente)5. La demostración de atrapamiento aéreo en una TCe (con respecto a la TCi) es el hallazgo radiológico más importante de BC, y tiene una sensibilidad y especificidad de hasta el 91 y 94%, respectivamente en algunos trabajos, pudiendo preceder estas alteraciones radiológicas a las alteraciones de las PFP2,3. Creemos que la TC dinámica (TCi y TCe) debe realizarse en todos los pacientes sintomáticos sometidos a TPH para detectar precozmente una BC, ya que esta grave complicación pulmonar puede no detectarse si se realiza únicamente una TCi.